Croi 2024 – 3.-6. März 2024, Denver, Colorado
 Da geht doch noch was …
Da geht doch noch was …
Auf der CROI 2024, die diesmal in Denver, Colorado, stattfand, wurde wie immer eine überwältigend große Zahl von Arbeiten präsentiert. Im Mittelpunkt standen HIV und sexuell übertragbare Infektionen (STI).

Langwirksam zählt
Überraschend gut gefüllt ist die Pipeline an neuen Medikamenten. Zentrales Ziel der Entwicklung ist eine lange Wirkdauer möglichst sechs Monate und länger. Doch nicht nur bei neuen Substanzen ist die Halbwertszeit entscheidend, auch bei bereits zugelassenen Medikamenten versucht man, die Wirkdauer durch neue Formulierungen und Applikationsarten zu verlängern – bislang ohne greifbaren Erfolg und mit manchen Rückschlägen. So erreichte die subkutane Gabe von TAF zwar ausreichende Wirkspiegel, war aber schlecht verträglich (Nengiah TN et al., #123). Laut John Eron aus North Carolina, ist es jedoch nur noch eine Frage der Zeit bis die orale Therapie in der Infektiologie durch parenterale Applikationen ersetzt wird.
Neue Daten bnABs
Breit neutralisierende Antikörper gegen HIV sind eine reizvolle Option wegen der langen Wirkdauer, haben aber das Problem von resistenten Varianten vor und nach Therapie. Diesem versucht man durch die Kombination der Antikörper mit antiretroviralen Substanzen, der Entwicklung von Antikörpern mit mehreren Bindungsstellen (vorgestellt wurde der erste trispezifische Antikörper) oder durch Kombination von mehreren Antikörpern entgegenzuwirken. In einer Pilot-Studie erhielten supprimierte Patienten nach Absetzen der ART monatliche Infusionen von drei Antikörpern bis zur Woche 20. Bei 2/12 Patienten kam es schon in den ersten Monaten zur Virämie (vor und nach Gabe Resistenzen). Bei 5/12 Patienten kam es später zum Rebound, aber bei 5/12 Patienten blieb die Viruslast nicht nachweisbar (Juelg B et al., #121).
Spritzen bei Adhärenz-Problem?
Großes Aufsehen erregte eine Studie zur Spritzentherapie bei Patienten mit schlechter Adhärenz. In der ACTG-Studie LATITUDE wurden 434 zunächst virämische Patienten (CD4 270/µl) intensiv beraten und sobald die Viruslast unter der Nachweisgrenze lag, randomisiert: Therapie weiter oder Cabotegravir/Rilpivirin QW4. Bei Therapiebeginn waren 17% der Teilnehmer in der LA-Gruppe wieder virämisch (VL über 200 K/ml, 8 Patienten >10.000 K/ml). Die Spritzen-ART war überlegen; die Studie wurde vorzeitig abgebrochen (Abb. 1). Bei 2/6 Patienten mit bestätigtem virologischem Versagen wurden mehrere neue Mutationen gefunden ebenso bei 2/28 unter Standard-Behandlung.
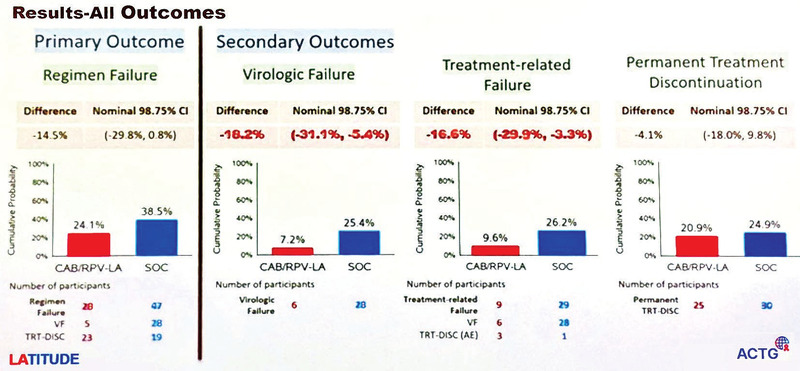
Abb. 1 LATITUDE: Cabotegravir/Rilpivirin QW4 ist der oralen Standardtherapie überlegen
Die Adhärenz in der LA-Gruppe war sehr gut, nur 3% kamen zu spät zum Termin (>36 Tage) und nur 3% verpassten eine Spritze ganz. Alle Patienten (14% PWID) waren den Zentren schon länger bekannt. Vor der Randomisierung gab finanzielle Anreize und auch während der Therapie wurden beide Gruppen weiterhin intensiv betreut (Rana AI et al., #212). Die IAS-US empfiehlt die parenterale ART seit neuestem auch für Patienten mit problematischer Adhärenz UND schlechtem Immunstatus UND sozialer Unterstützung.
Altes neu kombiniert
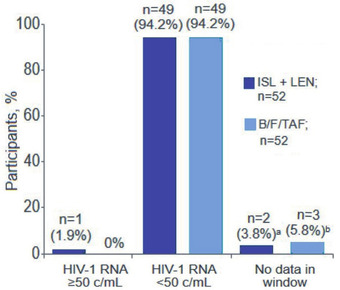
Abb. 2 Lenacapavir+Islatravir einmal wöchent- lich gleich effektiv wie B/F/T einmal täglich
Lenacapavir ist als Tablette zur täglichen und wöchentlichen Gabe geeignet. Zusammen mit Islatravir, das auch nur einmal wöchentlich gegeben werden muss, war die Kombination in einer kleinen Phase-2-Studie an supprimierten Patienten erfolgreich, gut verträglich und hatte keinen negativen Einfluss auf die CD4-Zahl (Abb. 2) (Colson A et al., #208). Lenacapavir einmal täglich in Kombination mit Bictegravir (ohne T/F) war bei der Umstellung von vorbehandelten Patienten mit komplexen Therapieregimen, die keine INSTI-Resistenz hatten, ebenfalls erfolgreich (Mounzer K et al., #642).
Semaglutid bei HIV
GLP1-Inhibitoren wie Semaglutid reduzieren das Gewicht bei Personen mit/ohne HIV und mit/ohne Diabetes. Der Effekt scheint bei einem höheren BMI stärker ausgeprägt zu sein und er vermindert insbesondere das viszerale Fett (Haidas L et al., #978). Unabhängig von der Gewichtsreduktion ist der antiinflammatorische Effekt mit einer Reduktion von hs-CRP um 40%, Interleukin-6 um 20% und sCD103 um 12% (Eckhard ER et al., #979). Eine MASLD, früher nicht-alkoholische Lebersteatose, bessert sich auch bei Menschen mit HIV in Abhängigkeit von der Gewichtsabnahme (Ditzenberger GL et al., #799).
DoxyPEP
In den USA wird die DoxyPEP von der CDC empfohlen und in einigen Regionen steht sie schon seit einem Jahr staatlich unterstützt zur Verfügung. Der Erfolg lässt sich sehen: In San Francisco konnte die Rate von Chlamydien-Infektionen und Syphilis in etwa halbiert werden trotz steigender Zahl von Partnern und kondomlosem Sex (Abb. 3). Kein Effekt war bei der Gonorrhoe zu beobachten. Im Gegenteil, in der französischen Studie DoxyPEP wurde eine Zunahme der Tetrazyklin-Resistenz beobachtet (Sankaran ML et al., #124). Ein Rückschlag ergab auch die finale Analyse der Daten der Studie DoxyVac: Die Meningokokken-Impfung schützt nicht vor Tripper (Molina JM et al., 124).
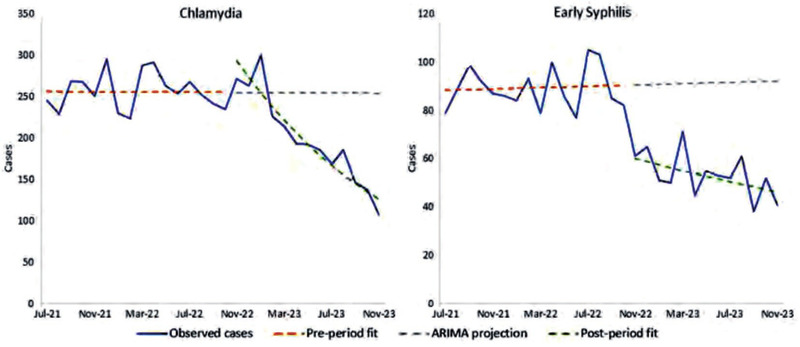
Abb. 3 Verlauf Abfall der STI-Rate in San Francisco nach Einführung von DoxyPEP
Syphilis
STI sind in den USA (und in Europa) auf dem Vormarsch. Rund zwei Drittel der Betroffenen sind MSM, aber zunehmend erkranken auch heterosexuelle Personen. Insbesondere die steigende Zahl von konnataler Syphilis macht den Gesundheitsbehörden Sorgen. Die aktuelle Strategie: Testen und Behandeln! Dabei ist in Zeiten von DoxyPEP zu beachten, dass die Lues-Serologie bei häufiger Einnahme von Doxycyclin verzögert reagiert.
Remission bei Kindern
Ein Highlight jeder großen HIV-Konferenz in den letzten Jahren fehlte dieses Jahr: Es gab keinen neuen Fall einer HIV-Heilung. Dafür gab es eine hoffnungsvolle Meldung zur Remission. In der IMPAACT-Kohorte werden in utero infizierte Kinder (HIV-RNA nach Geburt positiv, HIV AK negativ) innerhalb von 48 Stunden antiretroviral behandelt werden. Bei sechs Kindern ohne HIV-Nachweis in Blut und PBMC wurde nach rund 5 Jahren die Therapie abgesetzt. Bei 2/6 kam es in den ersten Wochen zum Rebound, bei einem Kind erst nach 80 Wochen und 2/6 sind immer noch in der Remission definiert als avirämisch ohne ART über als 4 Jahre (Persuad D et al., #184).