Ulrich Marcus, Berlin, und Hans-Jürgen Stellbrink, Hamburg
Neue Leitlinie zur Postexpositionsprophylaxe
Ziel der Leitlinie ist es, konkrete Handlungsanleitungen für eine HIV-Postexpositionsprophylaxe (PRP) zu geben, umeine gesicherte Indikationsstellung, Beratungund Therapie zu gewährleisten. Die Indikation zu einer Postexpositionsprophylaxemuss Bestandteil des ärztlichen Aufklärungsgespräches bei Menschen mit einer HIV-Infektion sein (damit diese bei möglicher akzidenteller HIV-Exposition ihre Sexualpartner oder medizinisches Personal auf diese Option hinweisen können) und auch in der Bevölkerung sollte sie im Rahmen der Infektionsprävention breiter bekannt gemacht werden. Für die Aus- und Weiterbildung in Gesundheitsberufen ist sie unverzichtbarer Bestandteil der Lehrinhalte und Fortbildungsangebote zur Vermeidung von HIV-Infektionen bei Arbeitsunfällen.
Übertragungswahrscheinlichkeit
Die Wahrscheinlichkeit einer HIV-Übertragung hängt von verschiedenen Faktoren ab. Wie bei den meisten Infektionskrankheiten ist als der wichtigste Faktor die Anzahl der Erreger anzusehen: die Gefahr einer Ansteckung ist prinzipiell umso höher, je höher die übertragene Erregerzahl ist. Weitere unwägbare – weil nicht sicher bestimmbare – Faktoren sind die Virulenz des Erregers, der Transfervon HIV-haltigen Zellen und die Immunabwehr des Betroffenen.
Die statistische Wahrscheinlichkeit einer HIV-Übertragung liegt für die unterschiedlichen Übertragungswege in vergleichbaren Größenordnungen zwischen1 Infektion pro 100 Kontakten und 1 Infektion pro 1.000 Kontakten oder Expositionen. Nur die Übertragung von der Mutter auf das Neugeborene ohne Prophylaxe ist deutlich häufiger mit etwa 20-25%.
Dieses „Basisrisiko“ einer Übertragung wird durch folgende Faktoren zusätzlich modifiziert:
- Art des übertragenen Materials
- Viruskonzentration
- Art der Exposition
- Dauer der Exposition
Wird die mit HIV infizierte Indexperson erfolgreich mit antiretroviralen Medikamenten behandelt (d.h. Viruslast bei der letzten Kontrolle unter 50 Viruskopien/ml, kontinuierliche Einnahme der Medikamente), muss bei akzidentellen Verletzungen und bei Sexualkontakten nicht mit einer übertragungsrelevanten Exposition gerechnet werden. Ausnahmen stellen die Infusion oder Injektion sichtbarer Blutmengen dar (massive Inokulation, die weiterhin als übertragungsrelevante Expositionen betrachtet werden müssen).
Wie hoch ist das Individuellerisiko?
Das Risiko einer HIV-Übertragung durch eine Exposition kann im individuellen Fall nur statistisch angegeben werden.Einerseits kann ein einziger Risikokontakt zu einer Infektion führen, andererseits können wiederholte Expositionen wie z.B. jahrelange ungeschützte Sexualkontakte mit einer infizierten Person folgenlos bleiben.
Was tun bei unbekanntem HIV-Status?
Die größte Schwierigkeit und Herausforderung bei der Indikationsstellung für die HIV-PEP ist die Abschätzung des Infektionsrisikos in Fällen, in denen der Sero- bzw. der Infektionsstatus der Indexperson unbekannt ist und auch nicht mit vertretbarem Aufwand kurzfristig festgestellt werden kann. Zur Beurteilung des HIV-Expositionsrisikos und zur Abwägung des Nutzens und der Risiken einer HIV-PEP sollte ein in der HIV-Therapie erfahrener Arzt hinzugezogen werden. Insbesondere in Fällen, in denen das Expositionsrisiko nicht ganz klar bzw. der HIV-Status der Indexperson unbekannt aber eine virämische Infektion nicht unwahrscheinlich ist und kein erfahrener Arzt verfügbar ist, kann eine HIV-PEP vorläufig und notfallmäßig eingeleitet werden. Über die Notwendigkeit der Fortführung kann dann unter Hinzuziehung von erfahrenen Experten am Folgetag entschieden werden.
Berufliche Exposition
Nach jeder HIV-Exposition sollen zunächst die folgenden Sofortmaßnahmen (Tab. 1) unverzüglich (in Sekunden) eingeleitet werden (ggf. kann anschließend an die Sofortmaßnahmen telefonisch weiterer Rat eingeholt werden). Im Anschluss an die Sofortmaßnahmen legt der D-Arzt das weitere Prozedere bzgl. Schutzimpfung (Tetanus- und HBV-Impfschutz, ggf. weitere), HIV-PEP und serologischer Untersuchungen (AK gegen HIV und HCV, ggf. weitere) im Einverständnis mit dem Betroffenen fest. Die Empfehlungen zur HIV-PEP richten sich nach der Wahrscheinlichkeit einer HIV-Transmission (Tab. 2).
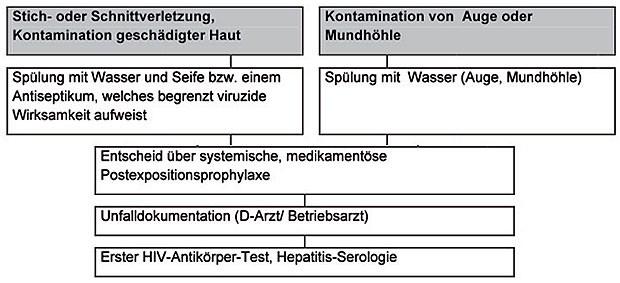 Tab. 1 Sofortmaßnahmen nach beruflicher HIV-Exposition
Tab. 1 Sofortmaßnahmen nach beruflicher HIV-Exposition
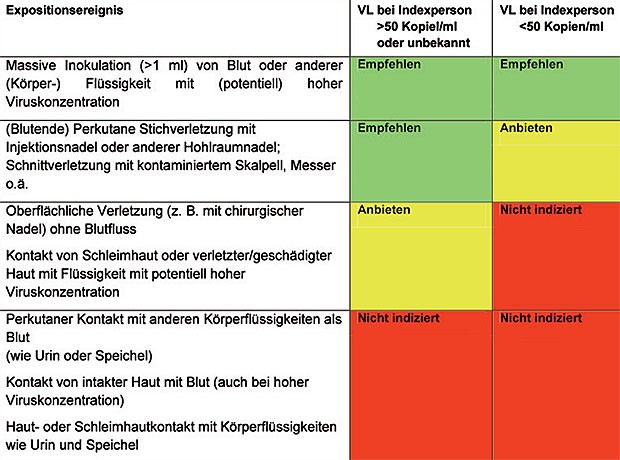 Tab. 2 Indikationen zur HIV-PEP bei beruflicher HIV-Exposition (Indexperson HIV-positiv)
Tab. 2 Indikationen zur HIV-PEP bei beruflicher HIV-Exposition (Indexperson HIV-positiv)
Sexuelle Exposition
Die Wahrscheinlichkeit einer HIV-Übertragung ist von einer Vielzahl von Faktoren abhängig, die einzeln bisher nur unzureichend untersucht werden konnten. Der am besten bekannte und untersuchte Faktor ist die Höhe der Viruslast. Bei bekannter, nicht antiretroviral behandelter HIV-Infektion muss in der Regel von einem Übertragungsrisiko ausgegangen werden. Dieses ist besonders bei einer frischen HIV-Infektion hoch, d.h. innerhalb der ersten ca. 6 Monate nach Infektion, und bei bereits fortgeschrittenem Immundefekt (<200 CD4-Zellen/μl, opportunistische Infektionen). Bei erfolgreich behandelter HIV-Infektion und einer konstanten HI-Viruslast unterhalb der Nachweisgrenze besteht in der Regel kein relevantes Übertragungsrisiko mehr – Ausnahmen stellen die erst kürzlich begonnene Behandlung und eine unregelmäßige Einnahme der Medikamente dar.
Bezüglich der Sexualpraktiken birgt rezeptiver Analverkehr das höchste Infektionsrisiko. Rezeptiver Vaginalverkehr und insertiver Vaginal- und Analverkehr sind wahrscheinlich ähnlich risikobehaftet, sofern der männliche Partner unbeschnitten ist. Bei beschnittenen heterosexuellen Männern ist das Infektionsrisiko bei insertivem Verkehr um ca. 40% niedriger. Für homosexuelle Männer ist die Datenlage schlechter, die Ergebnisse einer Kohortenstudie lassen jedoch einen ähnlichen Schutzeffekt der Beschneidung bei insertivem Analverkehr vermuten.
Bei Oralverkehr ist das Risiko einer Transmission selbst bei Aufnahme von Sperma oder Vaginalsekret in den Mund sehr gering bzw. weit unter dem Risiko von ungeschütztem Vaginal- oder Anal-verkehr. Eine exakte Kalkulation des Risikos lässt sich aufgrund der geringen Zahl der HIV-Transmissionen nicht durchführen.
Geschlechtskrankheiten
Vor allem bei unbehandelter HIV-Infektion können Schleimhautinfektionen und andere Entzündungen an den genitalen und anorektalen Schleimhäuten sowohl des infizierten als auch des exponierten Partners die Übertragung von HIV begünstigen: STI bei HIV-Negativen erhöhen das HIV-Risiko in der Regel um das Zwei- bis Dreifache.
· Bei Vorliegen einer Syphilis steigt das Risiko auf das Vierfache, bei bakteriellen STI (Gonokokken, Chlamydien) im Rektum auf das Dreifache bis Achtfache.
· STI bei HIV-Positiven ohne antiretrovirale Therapie (ART) verdoppeln das Übertragungsrisiko für HIV-Negative. Bei der Syphilis oder der Tuberkulose kommt es durch die systemische Erkrankung auch zu einer Erhöhung der HIV-Viruslast im Blut – dies begünstigt Übertragungen.
Beim Küssen oder bei Kontakt von HIV-haltigen Körperflüssigkeiten mit intakter Haut ist eine HIV-Transmission nicht möglich bzw. bisher nicht beschrieben.Bei Opfern einer Vergewaltigung ist angesichts der epidemiologischen Situation in Deutschland ein routinemäßiges Anbieten oder Empfehlen einer HIV-PEP im Allgemeinen nicht gerechtfertigt. Jedoch sollte die Abklärung, ob ein relevantes HIV-Expositionsrisiko bestehen könnte, routinemäßiger Bestandteil der Betreuung von Vergewaltigungsopfern sein.
Sonstige Exposition
Bei erhöhtem Risiko und/oder begründetem Verdacht auf eine HIV-Exposition im Rahmen einer Straftat, sollte auf die fachkompetente Beratung und eventuell notwendige zeitgerechte Initiierung einer PEP besonders geachtet werden.
Bei Kontakt mit altem, weggeworfenem Spritzenbesteck einschließlich einer Verletzung durch diese – z.B. bei spielenden Kindern, aber auch beim Umgang mit Praxis- oder Klinik-Abfall – wird eine PEP in der Regel nicht empfohlen. Die Verletzten sollten jedoch in jedem Fall einem spezialisierten Arzt mit Impfunterlagen zur weiteren Untersuchung und Antikörperkontrolle vorgestellt werden.
| ART DES KONTAKTES/PARTNERS | Infektionswahrscheinlichkeit je Kontakt |
|---|---|
| Ungeschützter rezeptiver Analverkehr
mit infektiösem HIV-positivem Partner mit Ejakulation ohne Ejakulation | 0,82% (0,24-2,76)*
Range 0,1-7,5% 1,43% (0,48-2,85) 0,65% (0,15-1,53) |
| Ungeschützter rezeptiver Analverkehr mit Partner von unbekanntem HIV-Serostatus | 0,27% (0,06-0,49)* |
| Ungeschützter insertiver Analverkehr
mit infektiösem HIV-positivem Partner
unbeschnitten beschnitten | 0,62% (0,07-1,68) 0,11% (0,02-0,24) |
| Ungeschützter insertiver Analverkehr mit Partner von unbekanntem HIV-Serostatus | 0,06% (0,02-0,19)* (siehe Kommentierung!!) |
| Ungeschützter rezeptiver Vaginalverkehr mit HIV-positivem Partner | 0,05-0,15% # |
| Ungeschützter insertiver Vaginalverkehr mit HIV-positivem Partner | Range 0,03-5,6% # |
| Oraler Sex | keine Wahrscheinlichkeit bekannt, jedoch sind Einzelfälle, insbesondere bei Aufnahme von Sperma in den Mund, beschrieben [78] |
Voraussetzungen für eine PEP
Voraussetzung für die ärztliche Empfehlung einer HIV-PEP ist grundsätzlich ein mit relevantem Übertragungsrisiko verbundener Kontakt zwischen einer HIV-negativen und einer HIV-infizierten Person (Indexperson), wobei bei unbekanntem HIV-Status der Indexperson das Vorliegen einer Infektion zumindest wahrscheinlich sein sollte. Die Zustimmung der exponierten Person zu einem HIV-Test (zur Dokumentation des zum Zeitpunkt der Exposition negativen HIV-Status) ist eine Voraussetzung für die Durchführung einer PEP.
Wenn bei unbekanntem HIV-Serostatus der Indexperson keine Informationen vorliegen, die eine HIV-Infektion wahrscheinlich erscheinen lassen, ist die Durchführung einer medikamentösen PEP nicht indiziert.
Risikoeinschätzung
Zur Einschätzung des konkreten Infektionsrisikos nach HIV-Exposition und zur Abklärung einer möglichen Medikamentenresistenz von HIV sollten deshalb die folgenden Fragen beantwortet werden:
- Wann hat der mögliche Kontakt mit HIV stattgefunden?
- Von welcher Indexperson stammt das Material?
- Wie wurde HIV möglicherweise übertragen ? (z.B. durch Hohlraumkanülen? Durch Schleimhautkontakte?)
- Wie tief sind vorliegende Verletzungen? Wurden Blutgefäße eröffnet?
- Trägt das verletzende Instrument Spuren der Kontamination mit Blut?
- Ist die Indexperson nachweislich infiziert bzw. wie wahrscheinlich ist eine HIV-Infektion?
- In welchem Stadium der HIV-Erkrankung (klinische Manifestation, CD4-Zellzahl) befindet sich die Indexperson? - Wie hoch ist aktuell die Virämie der Indexperson gemessen an den HIV-RNAKopien/ml?
- Wird die Indexperson mit antiretroviralen Medikamenten behandelt? Wenn ja mit welchen Medikamenten über welchen Zeitraum?
- Sind Resistenzen bekannt?
- Welche anderen Maßnahmen wurden bisher ergriffen?
Diese Fragen dienen der bestmöglichen Risikoabschätzung, jedoch nur zum Teil zur Indikationsstellung, bzw. zum Beginn einer medikamentösen Prophylaxe!
Beratung
Vor einer HIV-PEP ist darauf hinzuweisen, dass alle für die HIV-PEP eingesetzten Substanzen für diese spezielle Indikation nicht zugelassen sind (sog. „off-labeluse“).Exponierte Personen sind über die Möglichkeiten eines Prophylaxeversagens und Vorsichtsmaßnahmen aufzuklären.
Sie sollten:
- über Nebenwirkungen der verordneten Medikamente informiert werden;
- beraten werden, wann der nächste Test notwendig ist;
- über mögliche Wechselwirkungen der PEP-Medikamente mit eventuell bestehender Dauermedikation aufgeklärt werden;
- bis zum Vorliegen eines aussagekräftigen negativen HIV-Testes (3 Monate nach der Exposition, bzw. nach dem Ende der medikamentösen Postexpositionsprophylaxe )Kondome benutzen und/oder Safer Sex einhalten;
- bis 6 Monate nach der Exposition kein Blut spenden.
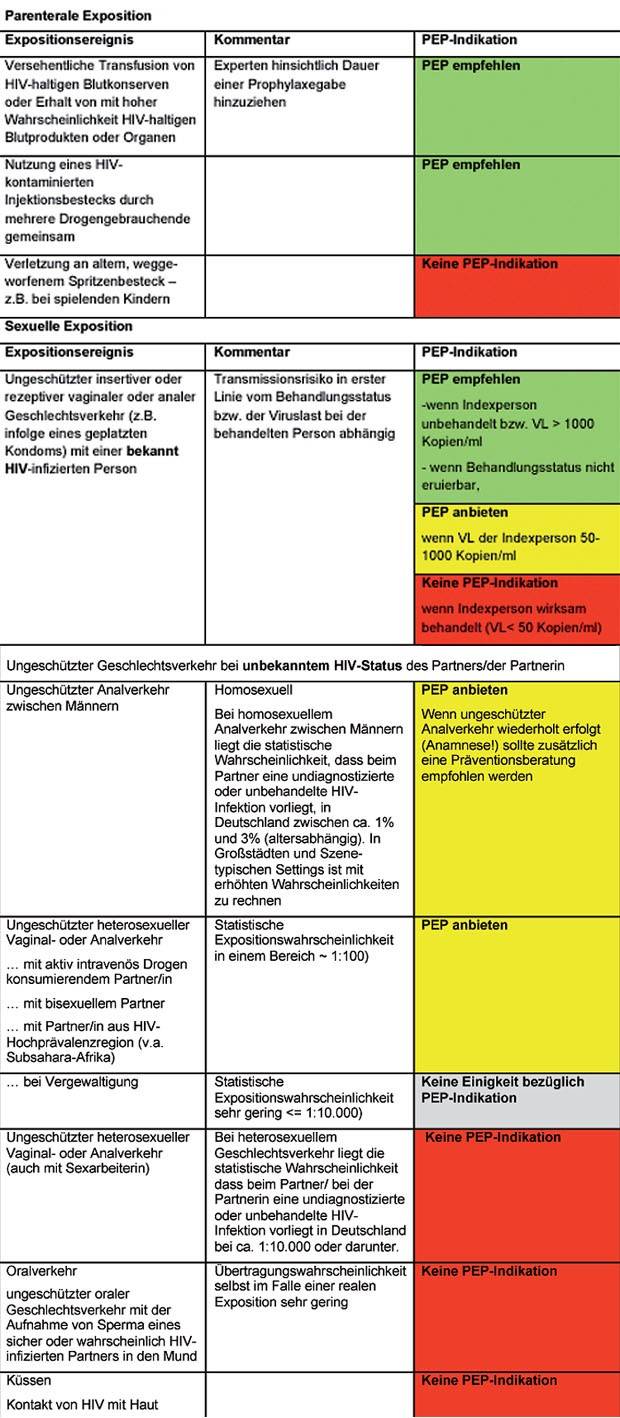 Tab. 4 Indikation zur HIV-PEP bei nicht beruflichen HIV-Expositionen
Tab. 4 Indikation zur HIV-PEP bei nicht beruflichen HIV-Expositionen
Wann starten?
Auf der Grundlage von experimentellen Untersuchungen wird bezüglich der Zeitspanne zwischen der Aufnahme von HIV bis zu dessen Anhaftung an die Wirtszelle mit 2 Stunden, bis zur ersten Übertragung der Virus-RNA mit 12 Stunden und bis zur ersten Bildung von Viruspartikeln mit weiteren 12 Stunden gerechnet. Beim Menschen sind die einzelnen Schritte und deren zeitlicher Rahmen bei der Etablierung einer HIV-Infektion nach perkutaner Exposition bzw. Schleimhautexposition nicht im Detail bekannt. Tiermodelluntersuchungen zeigen, dass bereits 72 Stunden nach Schleimhautexposition eine virusspezifische Immunantwort in Form spezifischer T-Zellen nachgewiesen werden kann und virusproduzierende Zellen am Eintrittsort identifizierbar sind. Liegen bereits mehr als 72 Stunden zwischen der Exposition und dem möglichen Prophylaxebeginn, so kann nach derzeitigem Kenntnisstand eine Prophylaxe nicht mehr empfohlen werden.
Auf jeden Fall gilt:
„je früher – desto wirksamer“.
PEP-Medikamente
Empfehlungen zur PEP können nicht auf
kontrollierte randomisierte prospektive
Studien zur Wirksamkeit einer postexpositionellen Prophylaxe zurückgreifen, da
diese aus ethischen und praktischen Erwägungen nicht durchführbar sind. Zur
Wirksamkeit einer HIV-PEP nach Sexualkontakten mit relevantem HIV-Infektionsrisiko gibt es keine aussagefähigen
Studien, da bisher nur kleine Fallzahlen
ohne Kontrollgruppen vorliegen und auf
dieser Grundlage eine Aussage über die
Wirksamkeit nicht möglich ist.
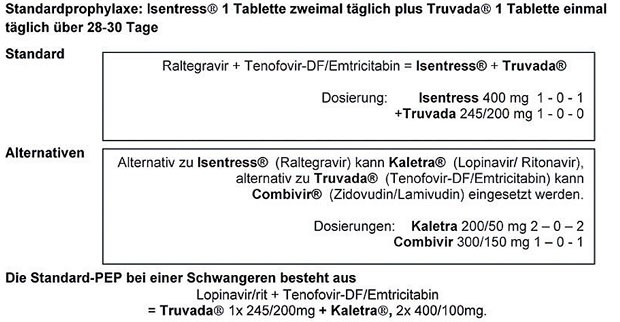 Tab. 5 Empfohlene Medikamente zur HIV-PEP
Tab. 5 Empfohlene Medikamente zur HIV-PEP
Welche Medikamente?
Aus pragmatischen Überlegungen werden an dieser Stelle nicht alle in Betracht kommenden Kombinationen aufgezählt und bewertet. Bewusst wird eine Kombination als Standard-PEP empfohlen, wobei durchaus alternativ auch andere Medikamente zum Einsatz kommen können.
Basierend auf Erfahrungen, Überlegungen zu Einnahmemodalitäten, Nebenwirkungen und Wechselwirkungen sowie den verschiedenen internationalen Empfehlungen wird als Standardprophylaxe die Einnahme des Integraseinhibitors Raltegravir (Isentress®, 2x 1 Tablette pro Tag) in Kombination mit den Nukleotid/ Nukleosidanaloga Tenofovir + Emtricitabin (Truvada®, 1x 1 Tablette pro Tag) empfohlen.
Als primäre Alternative zu Isentress® kann der Protease-Inhibitor Kaletra® (Lopinavir), eingesetzt werden. Bei bekannter, wahrscheinlicher oder möglicher Schwangerschaft der exponierten Person sollte Raltegravir (Isentress®) durch den Proteaseinhibitor Lopinavir/r (Kaletra®) ersetzt werden, da noch keine Einschätzung des Risikos von Raltegravir auf die embryonale Entwicklung möglich ist.
Die beiden Substanzen Abacavir (Nukleosidanalogon) und Nevirapin (NNRTI)
sollten wegen möglicher schwerwiegender Nebenwirkungen nicht für Postexpositionsprophylaxen eingesetzt werden.
Veränderungen der Standard-PEP sind
grundsätzlich möglich, sollten aber durch
in der HIV-Behandlung erfahrene Ärzte
vorgenommen werden.
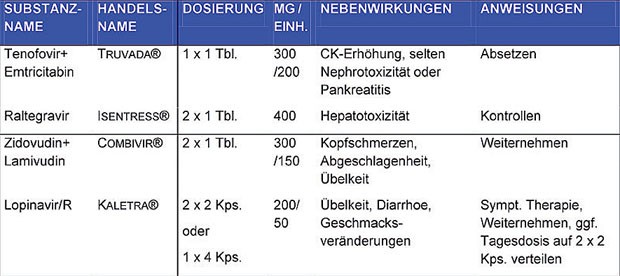 Tab. 6 Dosierung und wesentliche unerwünschte Wirkungen von Medikamenten zur HIV-PEP
Tab. 6 Dosierung und wesentliche unerwünschte Wirkungen von Medikamenten zur HIV-PEP
Kontrolluntersuchungen
Nach der Ausgangsuntersuchung werden
Kontrolluntersuchungen nach 2,6 und
12 Wochen empfohlen. Sollte ein akutes,
fieberhaftes Krankheitsbild innerhalb
von 12 Wochen nach der Exposition bzw.
nach dem Ende der medikamentösen
Prophylaxe auftreten, muss eine primäre
HIV-Infektion diagnostisch abgeklärt
werden, bei negativem Antikörpernachweis ggf. auch durch Nachweis viraler
Nukleinsäuren (NAT, HIV-PCR). Besonders verdächtig ist ein akutes Krankheitsbild innerhalb der ersten vier
Wochen nach Exposition bzw. Ende der
PEP.
Kostenübernahme
Bei beruflicher Exposition:Wenn die ärztliche Indikation gemäß diesen Empfehlungen gestellt wurde und eine Unfallanzeige erfolgte, werden die Kosten der HIV-PEP durch die Träger der Gesetzlichen Unfallversicherung übernommen.
Bei außerberuflicher Exposition:Die
Leistungspflicht der Gesetzlichen Krankenversicherung (GKV) umfasst neben
der Therapie auch Maßnahmen der Sekundärprävention (Frühbehandlung).
Wenn eine sichere oder sehr wahrscheinliche HIV-Exposition vorliegt, ist daher
die PEP im Sinne einer Frühtherapie zur
Verhinderung einer manifesten Infektion
erstattungspflichtig.
Was ist neu?
- Abschwächung der Desinfektionsempfehlungen und Empfehlungen zur Blutungsinduktion nach beruflicher Exposition: Augenmerk sollte auf gründlicher Reinigung, weniger auf Manipulationen an der Verletzung und Desinfektionsmaßnahmen liegen
- vereinheitlichte und vereinfachte Klassifizierung der Empfehlungen: empfehlen – anbieten – nicht indiziert. Ist unmittelbar nach der Exposition kein Arzt mit HIV-Erfahrung verfügbar, sollte eine notfallmäßig eingeleitete Postexpositionsprophylaxe so bald als möglich durch einen erfahrenen Arzt überprüft werden.
- Die PEP-Indikation wird für die in der Praxis am häufigsten
auftretenden Konstellationen vor dem Hintergrund der epidemiologischen
Situation in Deutschland
diskutiert:
- PEP-Empfehlungbei übertragungsrelevanter Exposition mit sicher HIV-infizierter Indexperson, die nicht effektiv behandelt ist.
- PEP anbietenbei übertragungsrelevanter Exposition mit möglicherweise HIV-infizierter Indexperson. Dazu gehören Personen aus Gruppen mit statistischer Infektionswahrscheinlichkeit im ein- bis niedrigen zweistelligen Prozentbereich (MSM, intravenös Drogen konsumierender Partner, Partner aus Hochprävalenzregion (Region mit vorwiegend heterosexueller Übertragung und HIV-Prävalenz >1% in der erwachsenen Bevölkerung).
- PEP nicht indiziertbei nicht übertragungsrelevanter Exposition oder bei Exposition mit sonstigen Partnern (statistische Infektionswahrscheinlichkeit im Bereich ca. 1:10.000). - keine PEP nach Sexualkontakten oder akzidenteller Verletzung, wenn Indexperson erfolgreich behandelt (d.h. Viruslast bei der letzten Kontrolle unter 50 Viruskopien/ml, kontinuierliche Einnahme der Medikamente) - AUSNAHME: Übertragung sichtbarer Blutmengen
- keine PEP nach oralem Verkehr
- Als Standardkombination für die HIV-PEP wird empfohlen: Truvada (1x tgl.)+Isentress (2x tgl.) Bei Schwangerschaft muss Isentress durch Kaletra ersetzt werden Erläuterung: Der Änderung der bisherigen Empfehlung für Kaletra als PEP-Kombinationspartner in Isentress erfolgte nach ausführlicher Diskussion. Ausschlaggebend waren letztlich die durch Studien belegte bessere Verträglichkeit von Isentress verglichen mit Kaletra und das geringere Wechselwirkungspotenzial. Nachteilig ist, dass Isentress bei Schwangeren derzeit nicht eingesetzt werden sollte und dass Notfalldepots neu bestückt werden müssen.
- Die Empfehlung für eine Kontrolluntersuchung bei Prophylaxeende
nach 4 Wochen entfällt. Die Untersuchung vor oder bei Beginn der
Prophylaxe dient der Dokumentation des Ausgangsstatus. Die Kontrolle
nach 2 Wochen dient der Erkennung möglicher Nebenwirkungen,
Unverträglichkeiten und ggf. Begleitinfektionen.
Kontrollen nach 6 und 12 Wochen dienen in erster Linie der
Erfolgskontrolle der
PEP. Die Untersuchung nach 4 Wochen hat bezüglich
Nebenwirkungen/Unverträglichkeiten keine Konsequenzen mehr, da die PEP
ohnehin beendet wird. Bei
konsequenter Einnahme der PEP ist auch der Erfolg der PEP noch nicht
beurteilbar.