ABACAVIR-HSR
Jetzt schon HLA bestimmen?
 |
Dr. med. Stefan Esser Universitätsklinikum Essen Klinik für Dermatologie und Venerologie Hufelandstraße 55 45122 Essen stefan.esser@uk-essen.de |
In verschiedenen kleineren Untersuchungen, insbesondere der australischen Arbeitsgruppe von Simon Mallal, wurde eine Assoziation zwischen dem Vorhandensein des HLA-B*5701-Allels und dem Auftreten einer Abacavir-Hypersensitivitätsreaktion (ABC-HSR) nachgewiesen. Zudem konnte die HSR-Rate in kleineren, unkontrollierten, prospektive Kohorten-analysen deutlich auf 0-0,5% gesenkt werden, wenn nach genetischem Screening nur Patienten mit negativem HLA-B*5701-Status mit ABC behandelt wurden. In englischen und australischen HIV-Schwerpunktzentren wird aufgrund dieser Ergebnisse heute vor einer erstmaligen ABC-Therapie ein entsprechender Gentest durchgeführt.
Die Verallgemeinerung der bislang vorliegenden Daten auf andere Patientenkollektive hat jedoch verschiedene Limitationen:
- kleine Kohorten
- zu wenig HSR-Fälle für eine statistisch abgesicherte Aussage
- aufgrund geografischer Lage genetisch eng verwandte Studienkollektive
Abacavir-Hypersensitivitätsreaktion
Etwa 5-8% der Patienten, die erstmals mit dem NRTI Abacavir (enthalten in Ziagen®, Kivexa®, Trizivir®) behandelt werden, entwickeln eine Hypersensitivitätsreaktion (HSR), die im Einzelfall tödlich verlaufen kann. Über 90% der HSR werden innerhalb der ersten 6 Wochen nach Therapiestart beobachtet. Mangels geeigneter Laborparameter ist die ABC-HSR derzeit noch eine rein klinische Diagnose. Typische Symptome sind u.a. Fieber, Hautausschlag, gastrointestinale Beschwerden und allgemeine Abgeschlagenheit. Unmittelbar nach der Einnahme des Medikaments verstärkt sich die Symptomatik und eskaliert mit jeder weiteren Dosierung. Wenn eine HSR nicht sicher ausgeschlossen werden kann, muss ABC dauerhaft abgesetzt werden. Die Symptome bilden sich daraufhin in der Regel ohne weitere Intervention innerhalb von 24 Stunden komplett zurück. Eine Reexposition mit ABC sollte unterbleiben, um schwerwiegende Verläufe zu vermeiden.
PREDICT-1 UND EPI-001 STUDIE
Aus diesem Grund wurde mit PREDICT-1 eine prospektive, verblindete, randomisierte Studie durchgeführt, die den Nutzen des Screenings auf HLA-B*5701 vor geplanter ABC-Gabe untersucht. Die Auswertung der Studie wird im Laufe dieses Jahres vorliegen. Die Ergebnisse werden voraussichtlich auf der IAS-Konferenz in Sydney präsentiert. Zusätzlich ist noch eine epidemiologische Studie (EPI-001) geplant. Diese prospektive, nicht-interventionelle, epidemiologische Untersuchung hat zwei Hauptziele:
- Epidemiologische Untersuchung zur Prävalenz von HLA-B*5701 bei HIV-infizierten Patienten in Deutschland
- Untersuchung der Übereinstimmung der Ergebnisse verschiedener Laborverfahren zur Bestimmung des HLA-B*5701 Status von HIV-infizierten Patienten in Deutschland.
CUM GRANO SALIS
Die klinische Vision einer individuell angepassten, optimal wirksamen und möglichst nebenwirkungsfreien antiretroviralen Therapie für HIV-Patienten auf der Basis entsprechender pharmakogenetischer Tests hat auch einige deutsche HIV-Behandler ermutigt, schon vor der Präsentation der Ergebnisse der Studien PREDICT-1 und EPI-001 vor geplanter ABC-Therapie eine HLA-B*5701 Bestimmung durchzuführen. Die pharmakogenetische Testung bedeutet keinen Nachteil für den Patienten. Insofern halte ich ein solches Vorgehen im Einzelfall für gerechtfertigt. Man sollte allerdings Folgendes beachten:
- Die Kostenübernahme ist bisher ungeklärt.
- Die klinische Relevanz ist für das deutsche Patientenkollektiv noch nicht belegt.
- Die unterschiedlichen Testverfahren wurden bisher weder validiert noch standardisiert.
Pharmakogenetik: HLA-B*5701
Pharmakogenetik ist ein neues, innovatives Forschungsfeld, in dem geeignete genetische Marker für Patientengruppen gesucht und identifiziert werden, die mit hoher Wahrscheinlichkeit das Ansprechen auf eine Behandlung oder das Auftreten bestimmter Nebenwirkungen vorhersagen sollen. PREDICT-1 könnte zu einem Meilenstein für die Pharmakogenetik werden, weil damit zum ersten Mal der zweifelsfreie Nutzen eines prospektiven genetischen Tests zur Reduzierung einer Arzneimittelnebenwirkung gezeigt werden könnte.
UNTERSCHIEDLICHE METHODEN
Für den molekulargenetischen Nachweis des HLA-B*5701 Allels werden derzeit verschiedene Methoden, Materialien und Geräte in den durchführenden Laboren in Deutschland verwendet. Hierbei orientieren sich die Labore an bereits etablierten molekularbiologischen Untersuchungsverfahren (z.B. HLA-Typisierung vor Organ bzw. Knochenmarkstransplantationen,).
Im ersten Schritt wird nach Gewinnung von Zellen (z.B. Vollblut) eine anschließende DNA-Extraktion durchgeführt.
Im zweiten Schritt erfolgt in der Regel zunächst eine Untersuchung auf HLA-B57 (selektive zweistellige HLA-Typisierung). Hier kommen vor allem 2 Verfahren zum Einsatz:
- ein PCR Amplifikationsverfahren (unter Verwendung von sequenzspezifischen Primern - SSP), oder
- eine Hybridisierung (unter Verwendung von sequenzspezifischen Oligonukleotiden - SSO). Die hierbei verwendeten Primer bzw. Oligonukleotide werden derzeit von den Laboren selber hergestellt (home brew), da es z. Zt. keine kommerziell verfügbaren Kits gibt. Alternativ kann im ersten Schritt mit Hilfe kommerzieller Kits eine zweistellige HLA-Typisierung des gesamten HLA-B Genorts erfolgen (mittels SSP bzw. SSO).
Im dritten Schritt erfolgt bei HLA-B57-Nachweis eine hochauflösende Typisierung mit 4-stelligem Auflösungsniveau, um eine HLA-B*5701 Positivität sicher nachweisen bzw. ausschließen zu können. Dies erfolgt in der Regel mittels einer selektiven DNA-Sequenzierungsreaktion.
UND DIE KOSTEN?
Die Kosten für die HLA-B*5701-Typisierung schwanken je nach Methode und Zahl der erforderlichen Verfahrensschritte erheblich. Für die vollständige Untersuchung muss zur Zeit 396,36 € (GOÄ) bezahlt werden. Einige HIV-Behandler, die bereits HLA-Typisierungen vor ABC-Gabe durchgeführt haben, berichten, dass die Kosten meist von den Krankenkassen ohne spezielle Prüfung übernommen wurden. Wenn die HLA-Untersuchung großflächig und zahlreich eingesetzt wird, ist die dauerhafte Kostenübernahme allerdings fraglich.
EPIKUTANTESTUNG BEI VERDACHT AUF ABC HSR
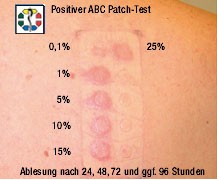
Die HSR gegen ABC wird wegen der nachgewiesenen genetisch bedingten Suszeptibilität zu den Idiosynkrasien gezählt. Immunologisch handelt es sich um eine T-Zell vermittelte Typ IV Reaktion nach Coombs und Gell. Wie auch bei anderen Arzneimittelreaktionen werden in der Allergologie auch für die ABC HSR verschiedene Hauttestungen zur Diagnosesicherung eingesetzt, die für ABC bisher noch nicht validiert und zugelassen sind. Die Methode der Wahl zum Nachweis einer Typ IV Sensibilisierung ist der Epikutantest. Im Rahmen der PREDICT-Studie werden auch Epikutantestungen mit dem ABC Patch Test bei Patienten mit dem klinischen Verdacht auf eine HSR nach ABC-Einnahme durchgeführt und evaluiert. Ein solcher Test dient der Bestätigung einer klinisch vermuteten ABC HSR und ist nicht als Screening Methode geeignet, weil er eine vorherige Exposition mit ABC voraussetzt.
FAZIT
Die HLA-B*5701-Typisierung noch vor dem Abschluss der Studien PREDICT-1 und EPI-001 in den klinischen Alltag zu integrieren, hat keinen Nachteil, jedoch bislang auch keinen nach den Regeln der Kunst wissenschaftlich gesicherten Vorteil. Zudem muss noch geklärt werden, welche Labore die Untersuchung anbieten, welche Methode die Beste ist und wer die Kosten übernimmt.
Tenofovir: Gene und Nephrotoxizität
Ähnlich wie bei Abacavir wird nun auch bei Tenofovir nach genetischen Prädiktoren für Nebenwirkungen, in diesem Fall für die proximale renale Tubulopathie gesucht. Französische Wissenschaftler nahmen dafür die Gene für MRP2(ABCC2) und MRP4 (ABCC4) von 30 HIV-Patienten unter die Lupe. Beide Gene exprimieren Proteine, die an der Ausscheidung von Tenofovir über die Niere beteiligt sind. 17 der 30 Patienten hatten Tenofovir gut vertragen, 13 hatten eine Nephropathie entwickelt. Die Nephrotoxizität war in den bisherigen Analysen mit einem ABCC2-Haplotyp und einer CATC-Sequenz assoziert. Eine CGAC-Sequenz hatte dagegen einen protektiven Effekt, während ABCC4 keine Rolle zu spielen scheint.
Izzedine H et al.: Association between ABCC2 Gene Haplotypes and Tenofovir-Induced Proximal Tubulopathy. J Infect Dis 2006, 194:1481-1491
Atazanavir: Gene und Plasmaspiegel
Polymorphismen des Multidrug-Resistenz-Gens MDR1 bzw. des Gens für die Uridingluconosyl-Transferase 1A1 (UGT1A1) scheinen den Plasmaspiegel von Atazanavir bzw. die Hyperbilirubinämie unter diesem Proteasehemmer zu beeinflussen. So hatten von 118 kaukasischen Patienten diejenigen mit dem MDR1-3435 CC-Genotyp (32%) signifikant höhere Atazanavir-Spiegel als Patienten mit einer CT (47%)- oder TT (22%)-Konstellation. Ebenso war mindestens ein "7"er Allel für die UGT1A1 ein unabhängiger Prädiktor für eine schwere Hyperbilirubinämie.
Rodriguez-Novoa S et al.: Genetic factors influencing atazanavir plasma concentrations and the risk of severe hyperbilirubinemia. AIDS 2007; 21:41-46
Was ist Pharmakogenomik?
Der Forschungszweig Pharmakogenomik befasst sich ebenso wie die Pharmakogenetik mit dem Einfluss der Erbanlagen (Genom) auf die Wirkung von Arzneimitteln. Gelegentlich werden die Begriffe gleichbedeutend verwendet, meist aber wird zwischen der Pharmakogenomik als Anwendung einer DNA-basierten Genotypisierung mit dem Ziel, pharmazeutische Substanzen gezielt für spezifische Populationen zu entwickeln, und der Pharmakogenetik als Studium der genetischen Variationen, die zu einem unterschiedlichen Ansprechen von Individuen auf Arzneimittel führen, unterschieden.
Mit Hilfe der Pharmakogenomik wird u.a. eine individualisierte Arzneimitteltherapie ("Individualisierte Medizin" oder "personalisierte Medizin") angestrebt, bei der Patienten das für ihr Genmaterial maßgeschneiderte Medikament in der vorhergesagt wirksamen Dosierung erhalten. Große Relevanz in diesem Zusammenhang hat der Genotyp des Patienten. Bestimmte Mutationen oder Polymorphismen in Genen, die für Enzyme codieren, die wiederum unter anderem Medikamente verstoffwechseln, können dazu führen, dass Medikamente schneller, langsamer oder gar nicht abgebaut werden. Das kann zum Nichtwirken des Medikamentes führen oder zu Nebenwirkungen.
Quelle: www.Wikipedia.org








 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
