CHRISTIAN HOFFMANN, HAMBURG
Opportunistische Infektionen - Teil 3
Progressive multifokale Leukoenzephalopathie
Die PML ist nach der cerebralen Toxoplasmose die zweithäufigste neurologische AIDS-Erkrankung. Diese schwere Entmarkungskrankheit des zentralen Nervensystems wird durch das JC-Virus (JCV) verursacht, einem einfach gebauten, weltweit verbreiteten Polyomavirus. Angesichts hoher Seroprävalenzen in der Bevölkerung wird von einer latent persistierenden Infektion ausgegangen. Erst bei gestörter zellulärer Immunantwort kommt es zu einer Reaktivierung der JCV-Infektion und damit zur manifesten Erkrankung. Betroffen ist überwiegend die weiße Hirnsubstanz der zerebralen Hemisphären, aber auch das Kleinhirn und in einem Teil der Fälle auch die graue Hirnsubstanz.
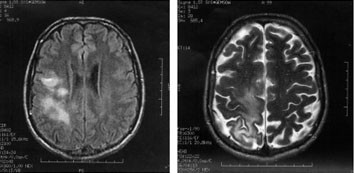
Abb. 1a+b: Typische PML-Läsionen des Fallbeispiels, rechtsseitig in T2/Flair-Wichtung, ohne Schwellung, Atrophie oder Schrankenstörung
Die PML ist eine klassische opportunistische Infektion. Sie kann bei verschiedenen hämatologischen Erkrankungen auftreten, aber auch eine Immuntherapie mit Rituximab oder Natalizumab komplizieren. HIV-Patienten bilden jedoch die bei weitem größte Patientengruppe. Ein schwerer Immundefekt ist häufig, aber keineswegs obligat. So liegen die CD4-Zellen bei Manifestation zwar in etwa 75% unter 100/µl, doch kommen etwa 5-10% der Fälle bei mehr als 200 CD4-Zellen/µl vor. Die meisten Patienten sind nicht antiretroviral behandelt. Nicht selten tritt die PML allerdings kurz nach dem ART-Beginn im Rahmen eines Immunrekonstitutionssyndroms (IRIS) auf.
Die Prognose war früher, ohne antiretrovirale Therapie, schlecht - die Zeitspanne vom Auftreten erster Symptome bis zum Tod lag zwischen 3 und 6 Monaten. Meist starben die Patienten nach wochenlanger Bettlägerigkeit an sekundären Komplikationen. Unter wirksamer ART sind deutlich langsamer progrediente Verläufe, mitunter sogar Vollremissionen ohne jede Residuen möglich. In einer Studie mit insgesamt 1.427 PML-Patienten in Frankreich stieg das Ein-Jahresüberleben von 19,8% vor 1996 auf 54,1% in 1996-2004.
KLINIK
Obgleich die Symptomatik der PML durch die unterschiedlich lokalisierten Entmarkungsherde ein breites Spektrum bietet, zeigen Klinik und Verlauf doch einige Charakteristika. So sind neben kognitiven Störungen, deren Spannbreite von leichten Konzentrationsstörungen bis hin zur Demenz reicht, vor allem fokale neurologische Ausfälle typisch für die PML. Am häufigsten sind Mono- oder Hemiparesen, Sprachdefizite, aber auch Visusdefizite. Wir haben mehrere blinde Patienten mit PML gesehen. Die Ausfälle können isoliert als diskrete Koordinationsstörungen beginnen und rasch zu erheblichen Behinderungen führen. Epileptische Anfälle sind möglich. Sensibilitätsstörungen, Fieber, Kopfschmerzen sind dagegen selten und sprechen eher für eine zerebrale Toxoplasmose.
Fallbeispiel Klinik
Ein 26jähriger Patient kommt in die Ambulanz. Ca. 6 Wochen zuvor war wegen einer Soor-Ösophagitis eine HIV-1-Infektion diagnostiziert worden. Angesichts des damaligen massiven Immundefekts (19 CD4-Zellen/µl) und einer hohen Viruslast von 281.000 Kopien/ml war von dem behandelnden Kollegen umgehend eine ART aus AZT+3TC und Lopinavir/r eingeleitet worden. Die ART habe der Patient gut vertragen, seit nunmehr einer Woche verspüre er nun allerdings eine Schwäche im linken Bein und in der linken Hand. Die körperliche Untersuchung ergab internistisch einen unauffälligen Befund. Neurologisch fand sich eine diskrete beinbetonte Hemiparese links, eine leichte Gangunsicherheit sowie eine diskrete Dysarthrie. Dagegen bestanden weder Sensibilitätsstörungen, noch Meningismus, Fieber oder Kopfschmerzen.
DIAGNOSTIK
Besteht klinisch der Verdacht auf eine PML, sollte dieser radiologisch rasch objektiviert werden. Im CCT werden die (hypodensen) Läsionen allerdings nur unzureichend dargestellt. Das MRT ist sowohl hinsichtlich Zahl als auch Größe der Läsionen erheblich sensitiver. Es zeigt meist in T2-Wichtung und in der FLAIR-Sequenz signalintense Herde, die in T1-Wichtung hypointens sind und meist ohne Gadolinium-Enhancement oder Masseneffekt bleiben. Unter ART im Rahmen eines IRIS sind jedoch inflammatorische Verläufe mit teilweise deutlichem Enhancement möglich. Typisch ist die Aussparung der grauen Substanz. Die Läsionen sind fast immer asymmetrisch.
Die Abgrenzung von einer zerebralen Toxoplasmose oder einem Lymphom ist mit dem MRT meist gut möglich. Die riesigen, flächigen Läsionen über eine ganze Hemisphäre, wie sie oft in Lehrbüchern zu sehen sind, sind allerdings keineswegs obligat. Jede PML fängt klein an - sehr diskrete, lokalisierte, solitäre Läsionen kommen durchaus vor und schließen die Diagnose nicht aus. Die PML kann überall im Gehirn lokalisiert sein, Prädilektionsstellen gibt es nicht. Oft sind die Herde parietookzipital oder periventrikulär gelegen, aber auch das Kleinhirn kann betroffen sein. Wichtig ist, dass ein mit der PML vertrauter Radiologe oder Kliniker die Bilder beurteilt. Schwierig wird selbst für diese die Abgrenzung der PML gegenüber einer HHV-6-Infektion oder auch einer HIV-bedingten Leukoenzephalopathie.
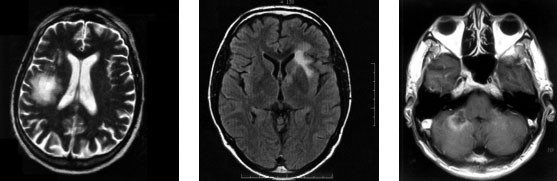
Abb. 2a-c: MRT-Aufnahmen von PML-Läsionen von drei verschiedenen Patienten, teilweise auch im
Cerebellum lokalisiert. Bei allen Patienten wurde die Diagnose mittels positiver JCV-PCR gestellt.
Die klinisch-radiologische Diagnose ist deshalb nicht beweisend. Wichtig ist eine Liquoruntersuchung. Hier fehlen meist, sofern keine Koinfektionen bestehen, die unspezifischen Entzündungszeichen. Allerdings ist das Gesamteiweiß meist geringgradig erhöht. Eine Pleozytose liegt dagegen nur selten vor, und mehr als 100/3 Zellen sprechen gegen eine PML. Der Liquor sollte unbedingt auf JCV untersucht bzw. in ein erfahrenes Labor geschickt werden.
Bei klinisch-radiologischem Verdacht und positiver JCV-PCR ist die Diagnose sehr wahrscheinlich. Eine Hirnbiopsie ist dann überflüssig. Eine negative PCR schließt die PML allerdings nicht sicher aus. Die Höhe der JCV-Viruslast variiert stark und korreliert nicht mit dem Ausmaß der Läsionen. Viele Patienten mit PML haben unter ART eine niedrige oder nicht detektierbare JCV-Viruslast im Liquor. Hier kann in Einzelfällen doch eine stereotaktische Hirnbiopsie notwendig werden.
Fallbeispiel Diagnostik
Der Patient erhält noch am gleichen Tag ein cerebrales MRT. In diesem zeigen sich rechtsseitig in T2/Flair-Wichtung pathologische Signaländerungen ohne Schwellung, Atrophie oder Schrankenstörung (Abb. 1a+b). Sie betreffen den Gyrus prä- und paracentralis mantelkantennah beidseits, rechts jedoch ausgeprägter, auch im Lobulus parietalis superior, jeweils subkortikal. Der Patient wird stationär aufgenommen, unter dem Verdacht einer PML wird eine Liquorpunktion durchgeführt. Es findet sich 0/3 Zellen, Glucose von 54 mg/dl, sowie ein leicht erhöhtes Eiweiß 52 mg/dl. Die JCV-PCR ist positiv. Immunstatus/Viruslast unter der seit nunmehr 6 Wochen laufenden ART: CD4-Zellen/ul: 102 (8%), Viruslast (PCR): 103 Kopien/ml. Übriges Routineblut unauffällig.
THERAPIE
| Therapie und Prophylaxe der PML |
|---|
Akuttherapie
|
| Prophylaxe: nicht möglich |
Eine spezifische PML-Therapie gibt es bis heute nicht. Foscarnet, Interferon, Immunstimulatoren, aber auch Cytosin-Arabinosid und wahrscheinlich auch Camptothecin sind wirkungslos. Dies gilt auch für Steroide, für die allerdings einige Fallberichte bei inflammatorischen PML-Fällen im Rahmen eines IRIS existieren.
Das Nukleotidanalogon Cidofovir, das für die Behandlung der CMV-Retinitis zugelassen ist, zeigte in einigen meist unkontrollierten Studien auch bei PML zum Teil einige positive Effekte, zum Teil aber auch nicht. Ein Benefit ist nicht bewiesen. In einer eigenen retrospektiven Analyse von 35 Patienten war die Gabe von Cidofovir sogar mit einer schlechteren Prognose assoziiert, was allerdings eher reflektiert, dass Cidofovir vor allem bei progredienten Verläufen eingesetzt wurde. Cidofovir sollte daher nur in Ausnahmefällen eingesetzt werden, wenn ART oder eine Optimierung nicht möglich ist oder sich Patienten trotz ART klinisch verschlechtern.
In den letzten Jahren sind auch 5-HT2a-Inhibitoren bzw. Serotonin-Rezeptor-Antagonisten vermehrt diskutiert worden. Der serotonerge Rezeptor 5HT2AR ist ein Rezeptor für JC-Viren, um menschliche Gliazellen infizieren zu können, die Blockade könnte somit ein therapeutisches Ziel darstellen. Es existieren bereits einige positive Fallbeispiele u.a. für einige Neuroleptika wie Risperidon und Mirtazapin, die serotonerge Rezeptoren blockieren. Kontrollierte Studien fehlen allerdings bislang.
Es bleibt daher absolut vorrangig, bei jeder PML die ART zu optimieren. Unsere frühe Beobachtung, dass sich die Prognose unter wirksamer ART signifikant verbessert, wurde von zahlreichen Arbeitsgruppen bestätigt. Schon angesichts eines in vitro demonstrierten Synergismus von HIV und JCV sollte zumindest HIV maximal supprimiert werden. Im Zuge der Immunrekonstitution verbessert sich die JCV-Immunantwort. Zwar sind auch progrediente Verläufe unter ART beschrieben worden, doch bleibt die ART bis heute die einzige wirkliche Hoffnung für die Patienten. Eine größere Kohortenstudie aus Frankreich wies unlängst darauf hin, dass vor allem liquorgängige Substanzen verwendet werden sollten, wie AZT, FTC, Abacavir, Nevirapin und Lopinavir. Die Verwendung mindestens zweier dieser Substanzen hatte eine Verbesserung der Prognose zur Folge.
Eine Prophylaxe für die PML gibt es nicht. Auch eine Expositionsprophylaxe ist nicht möglich.
Fallbeispiel Therapie
Unter der Verdachtsdiagnose einer inflammatorischen PML kurz nach dem Beginn mit ART wird diese mit AZT, 3TC und Lopinavir/r unverändert fortgeführt. Klinisch kommt es über einen Zeitraum von vier Wochen zunächst zu einer moderaten Verschlechterung der neurologischen Symptome. Mangels therapeutischer Alternativen wird ein Versuch mit Steroiden unternommen, der jedoch ohne Effekt bleibt. Im Verlauf von weiteren 3 Monaten kommt es schließlich zu einer kompletten klinischen Rückbildung. Ein Jahr später ist der Patient beschwerdefrei. Die CD4-Zellen liegen inzwischen bei 340 CD4-Zellen (18%), die Viruslast unterhalb der Nachweisgrenze von 50 Kopien. Auf eine erneute Liquorpunktion wird verzichtet.
Literatur beim Verfasser










 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
