Thomas Weitzel,
Valparaíso
Lebendimpfungen bei
Menschen mit HIV
Impfungen sind ein wichtiger Bestandteil der Gesundheitsvorsorge. Jeder Mensch sollte altersentsprechend gegen eine Reihe von Krankheiten geimpft werden (in Deutschland gelten die Empfehlungen der STIKO, s. www.rki.de). Zusätzlich gibt es Impfungen, die in Situationen mit besonderen Risiken, z.B. Auslandsreisen, sinnvoll sind. Bestehen chronische Erkrankungen, sollten die Impfempfehlungen den besonderen Risiken der jeweiligen Erkrankung angepasst sein. Normalerweise sind in solchen Situationen die Impfindikationen erweitert, z.B. Pneumokokken-Impfung bei Menschen mit Diabetes mellitus. Bei Erkrankungen, die mit einer Störung des Immunsystems einhergehen (z.B. HIV-Infektion), bestehen jedoch auch Einschränkungen der Impfindikationen, d.h. bestimmte Impfungen dürfen nicht oder nur unter bestimmten Bedingungen erfolgen. Diese Einschränkungen betreffen vor allem Lebendimpfstoffe.
Probleme bei HIV
Bei HIV-infizierten Personen bestehen hinsichtlich Impfungen drei Probleme:
1. Der Impferfolg ist abhängig vom Immunstatus und anderen Faktoren reduziert. So ist bei CD4-Zahlen unter 100/µl meist kein Impferfolg zu erzielen.
2. Es kann aufgrund der Auseinandersetzung des Immunsystems mit dem Impfstoff zu Erhöhungen der Viruslast kommen. Wie man heute weiß, sind diese Effekte nur von kurzer Dauer und haben klinisch keine Relevanz.
3. Das Risiko von Nebenwirkungen ist bei manchen Impfungen erhöht.
Letztes Problem betrifft vor allem die Impfungen gegen Masern und Varizellen sowie gegen verschiedene reisemedizinisch relevante Erkrankungen.
Masern
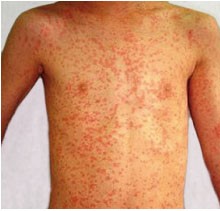
Masernexanthem
Masern können bei Patienten mit HIV-Infektion zu lebensbedrohlichen Komplikationen führen. Daher sollten alle Menschen mit HIV ohne Immunität gegenüber Masern (d.h. zurückliegende Infektion oder Impfung) möglichst zweimalig mit einem Masern-Lebendimpfstoff geimpft werden. Die zweite Impfung ist übrigens keine Auffrischungs- oder Boosterimpfung, sondern soll Impflücken (Nichtansprechen auf die erste Impfung) schließen. Der Mindestabstand zwischen den Impfungen beträgt 1 Monat.
Ob eine Impfung erfolgen soll, kann auch durch eine serologische Untersuchung überprüft werden (Masern IgG-Antikörper).
Wer kann gegen Masern geimpft werden?
Eine Masernimpfung
ist bei CD4-Zahlen unter 200/µl kontraindiziert und kann bei CD4-Zahlen über
500/µl wie bei Gesunden erfolgen. Was aber, wenn die CD-Zellzahl zwischen
200-500/µl liegt? Studien aus Thailand und Afrika haben gezeigt, dass nach
Besserung des Immunstatus durch ART sowohl das Ansprechen, als auch die Dauer
der Immunantwort nach Masernimpfung steigen. Bei Patienten mit reduziertem
Immunstatus ist es daher sinnvoll, in Situationen ohne besonderes Masernrisiko
abzuwarten, bis ein Anstieg der CD4-Zellen festzustellen ist. Besteht
allerdings ein signifikantes Masernrisiko, z.B. Reisen nach Afrika oder Indien,
so sollten gefährdete Patienten mit CD4-Zahlen über 200/µl auch vor einer
Immunrekonstitution geimpft werden. Nach Empfehlung der WHO gilt dies auch für
Personen mit symptomatischer HIV-Infektion. In solchen Fällen empfiehlt sich
eine spätere Überprüfung der Immunantwort und evtl. eine Nachimpfung. Patienten
mit CD4-Werten unter 200/µl sollten vor solchen Risikosituationen eine
Prophylaxe mit Immunglobulinen erhalten.
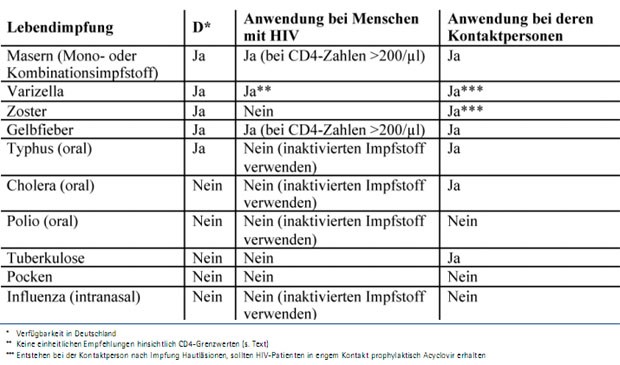
Tab. 1: Lebendimpfstoffe und HIV-Infektion
Seit 2010 wird in Deutschland für alle nach 1970 Geborenen mit unklarem Immunstatus oder nur einer Impfung eine einmalige Masernimpfung empfohlen. Das Ziel ist, dass innerhalb der Gesamtbevölkerung mehr als 95% eine Masernimmunität aufweisen, eine Voraussetzung für die Eliminierung dieser Erkrankung. Menschen mit HIV spielen bei diesen gesundheitspolitischen Überlegungen allerdings eine untergeordnete Rolle, sollten aber aus individuellen Gründen gegenüber Masern geschützt sein. Insofern haben die neuen Empfehlungen auf die Vorgehensweise für HIV-Patienten keinen relevanten Einfluss.
Varizellen
Auch Varizellen (Windpocken) können bei Personen mit HIV-Infektion zu schweren Komplikationen führen. Die Impfung seronegativer, also empfänglicher Personen mit HIV ist somit sinnvoll und wichtig. In den USA wird empfohlen, dass der seit einigen Jahren verfügbare Lebendimpfstoff bei CD4-Zahlen über 200/µl verwendet wird. Laut britischen Empfehlungen soll die Impfung bei CD4-Werten über 400/µl erfolgen; bei Patienten mit CD4-Zahlen von 200-400/µl und stabiler ART sollte die Impfung ebenfalls erwogen werden. Die deutschen Empfehlungen sind zurückhaltender: eine Impfung wird lediglich bei normalen CD4-Werten (CD4 relativ >25%) befürwortet. Für den Impfstoff gegen Herpes zoster, der eine höhere Konzentration des Varizella-Impfstammes enthält, liegen bislang keine Daten zur Unbedenklichkeit bei HIV-Patienten vor. Er sollte daher nicht verwendet werden.
Reisemedizinische Impfungen
Die Impfung gegen Gelbfieber, ebenfalls eine Lebendimpfung, birgt prinzipiell das Risiko schwerer (bis tödlicher) Nebenwirkungen. Immunsupprimierte Patienten sollen daher nicht geimpft werden. Bei Personen mit HIV-Infektion ist die Datenlage limitiert. Da bislang jedoch bei Patienten mit CD-Zellen größer 200/µl keine Komplikationen aufgetreten sind, geht man international davon aus, dass bei diesen Personen die Impfung erfolgen kann. Allerdings unter strenger Indikationsstellung, d.h. nur dann, wenn ein Aufenthalt in einem Gelbfiebergebiet unvermeidlich ist und ein wirkliches Gelbfieberrisiko besteht. Gelbfieberimpfungen aus formalen Gründen (Einreisebestimmungen) sollten bei HIV-Patienten möglichst nicht erfolgen, stattdessen sollte ein sogenannter „waiver letter“ ausgestellt werden.
Andere reisemedizinisch relevante Lebendimpfungen richten sich gegen Polio, Typhus und Cholera. Bei allen drei Erkrankungen steht als Alternative ein inaktivierter Impfstoff zur Verfügung, so dass bei HIV-positiven Reisenden auf diese Lebendimpfstoffe verzichtet und die inaktivierten Impfstoffe eingesetzt werden sollten. Das gleiche gilt für den intranasalen Lebendimpfstoff gegen Influenza, der allerdings in Deutschland nicht zugelassen ist. Die in Deutschland ebenfalls nicht mehr verfügbaren Lebendimpfstoffe gegen Tuberkulose (BCG) und Pocken dürfen bei Menschen mit HIV wegen des erhöhten Komplikationsrisikos nicht angewendet werden.
Ausführlichere Informationen zum Thema Impfungen bei HIV finden sich im neuen HIVBUCH 2010, das unter www.hivbuch.de frei verfügbar ist.
| Impfung1 | Impfstoff-Art | Indikationen2 |
HIV-spez. Empfehlung3 Bemerkungen |
|---|---|---|---|
| Cholera | I. Inaktiviert + Toxoid (Dukoral®) II. Lebend4 (Orochol®) | Risikoaufenthalte in Endemiegebieten | I. B II. D Dukoral® hat auch gegen manche Formen der "Reisediarrhö" eine geringe Schutzwirkung |
| Diphtherie | Toxoid | Allgemein empfohlen | B Ab 6. LJ reduzierte Dosis |
| FSME (Frühsommer- Meningoenzephalitis) | Inaktiviert | Zeckenexposition in FSME-Risikogebieten (April - Nov.) | B Deutsche und europäische FSME-Risikogebiete: s. www.rki.de und Donoso Mantke 2008 |
| Gelbfieber | Lebend | Reisen in Endemiegebiete, Anforderungen der Ziel- oder Transitländer | C Impfung nur durch autorisierte Impfstellen |
| Haemophilus influenzae Typ b (HiB) | Polysaccharid | Kinder: allgemein empfohlen | B Evtl. ungeimpfte HIV-Pat. (Geretti 2008) |
| Hepatitis A | Inaktiviert |
Chronische Lebererkrankung, Hämophilie, erhöhtes Risiko: Sexualverhalten, Reisen in Endemiegebiete, u.a. | B Empfehlung in GB: Booster alle 5 J. (Geretti 2008) |
| Hepatitis B | Rekomb. Antigen | Kinder: allgemein empfohlen Chron. Krankheiten, erhöhtes Risiko: Tätigkeit im Gesundheitsbereich, Sexualverhalten, Drogenabhängige, Reisen in Endemiegebiete, u.a. | A Evtl. Impfung mit höherer Dosis: s.Text |
| Humane Papillomaviren (HPV) | Rekomb. 2- und 4-valent | Mädchen im Alter von 12-17: allgemein empfohlen (USA: 9-26 Jahre beide Geschlechter) | B Je nach Risiko auch für Frauen >17. LJ sinnvoll |
| Influenza | I. Inaktiviert/ frakt. Antigen II. Lebend (intranasal)4 | Chronische Krankheiten, Lebensalter > 60 Jahre, u.a. (USA: > 50 Jahre und Kleinkinder) | I. A II. D Jährlich neue Antigenkombination |
| Japanische Enzephalitis | Inaktiviert (seit 2009 neuer Impfstoff: Ixiaro® | Risikoreisen in Endemiegebiete | B |
| Masern | Lebend | Kinder: allgemein empfohlen Empfängliche Personen5 im Gesundheitsdienst, bei Kontakt mit Kindern oder Immunsupprimierten, bei Reisen in Endemiegebiete, u.a. | C HIV-Pat. bei fehlender Immunität impfen, sofern möglich (s.Text) MMR-Kombinationsvakzine |
| Meningokokken (Gruppen A, C, W135, Y) | I. 2-/4-val. Polysacch. II. 1-/4-val.4> Konjugat | Kinder: allgemein empfohlen (Serogruppe C) Komplementdefekt, Hypogammaglobulinämie, Asplenie, Reisen in Endemiegebiete | B Bei ungeimpften HIV-Pat. erwägen (CDC 2006); in GB bei HIV-Pat. < 25 LJ empfohlen (Geretti 2008) |
| Mumps | Lebend | Kinder: allgemein empfohlen Empfängliche Personen5 mit häufigem Kontakt zu Kindern | C MMR-Kombinationsvakzine |
| Pertussis | Azelluläre Antigene | Kinder: allgemein empfohlen Erwachsene: einmalige Auffrischung allgemein empfohlen | B Kein monovalenter Auffrischungsimpfstoff verfügbar (nur in Kombination mit Tetanus/Diphtherie) |
| Pneumokokken |
I. 23-val. Polysaccharid II. 7-valent Konjugat | Chron. Krankheiten, Immundefekte, Lebensalter > 60 Jahre | A I. Ab vollendetem 2. LJ II. 2. Lebensmonat bis 5. LJ |
| Poliomyelitis | I. Inaktiviert (IPV) II. Lebend (OPV)4 |
Kinder: allgemein empfohlen Auffrischung: Reisen in Endemiegebiete | I. B II. D |
| Röteln | Lebend | Kinder: allgemein empfohlen Empfängliche Frauen5 mit Kinderwunsch, empfängliche Personen5 mit häufigem Kinderkontakt | C MMR-Kombinationsvakzine |
| Tetanus | Toxoid | Allgemein empfohlen | B |
| Tollwut | Inaktiviert | Tierkontakte in Endemiegebieten, Risikoreisende in Endemiegebiete | B Bei HIV reduziertes Ansprechen, Titerkontrolle, keine Intrakutan-Schemata |
| Tuberkulose | Lebend4 | In Deutschl. nicht empfohlen | D |
| Typhus |
I. Polysaccharid II. Lebend | Risikoeisende in Endemiegebiete | I. B II. D |
| Varizellen | Lebend | Kinder: allgemein empfohlen Empfängliche Frauen5 mit Kinderwunsch, empfängliche Personen5 mit häufigem Kontakt zu Kindern und Immunsupprimierten, vor immunsuppressiver Therapie | C HIV-Pat. bei fehlender Immunität impfen, sofern möglich (s.Text) |
|
1. Soweit verfügbar, sollten Kombinationsimpfstoffe eingesetzt werden 2. Vollständige Auflistung aller Indikationen: STIKO 2008 3. A = bei HIV empfohlen, B = bei HIV unabhängig vom Immunstatus anwendbar, C = bei HIV abhängig vom Immunstatus anwendbar, D = bei HIV kontraindiziert 4. In Deutschland nicht verfügbar 5. Empfänglich: Anamnestisch weder Erkrankung noch Impfung und serologisch ohne Nachweis spezifischer Antikörper | |||
Tabelle 1: Impfungen bei HIV-infizierten Patienten
Neue STIKO-Empfehlungen
Die wichtigsten Neuerungen sind:
- Masernimpfung für unzureichend geimpfte junge Erwachsene als MMR
- Rötelnimpfung zweimalig für unzureichend geimpfte gebärfähige Frauen als MMR
- Regelmäßige Pertussisimpfung für gebärfähige Frauen
- Influenzaimpfung für schwangere Frauen
- Meningitisimpfung ab 11 Jahre mit 4-valentem Konjugatimpfstoff
- Postexpositionelle Tollwutimpfung bei
Fledermauskontakt - Choleraimpfung bei Infektionsrisiko
- H1N1v-Empfehlung wird zurückgenommen
Masernimpfung:
Alle nach 1970 geborenen Personen sollen bei unklarem Impfstatus oder nur einer Impfung in der Kindheit eine einmalige Masernimpfung erhalten und zwar vorzugsweise mit MMR-Impfstoff.
Säuglinge können bei erhöhtem Infektionsrisiko bereits zwischen 6 und 11 Monaten gegen Masern geschützt werden. Wegen der unsicheren Immunogenität werden für Kinder, die vor dem 9. Monat geimpft wurden, zwei weitere Dosen im 2. Lebensjahr empfohlen.
Röteln:
Frauen im gebärfähigen Alter und unklarem Impfstatus sollen zwei Röteln-Impfdosen erhalten, bei einer Vorimpfung wird eine zweite Impfdosis empfohlen.
Für ungeimpfte Personen oder Personen mit unklarem Impfstatus in Einrichtungen der Pädiatrie, der Geburtshilfe und der Schwangerenbetreuung sowie in Gemeinschaftseinrichtungen wird eine Impfdosis gegen Röteln empfohlen.
Pertussis:
Frauen im gebärfähigen Alter sollten prüfen lassen, ob sie über einen adäquaten Impfschutz verfügen. (Um einen adäquaten Pertussisimpfschutz zu erreichen, muss mindestens alle 10 Jahre eine Auffrischung erfolgen – Anm. d. Red.)
Meningokokken:
Für alle Personen ab einem Alter von 11 Jahren wird der 4-valente Meningokokken-Konjugatimpfstoff empfohlen.
Influenza:
Schwangeren ab dem 2.Trimenon und bei erhöhten Risiko ab dem 1. Trimenon (z.B. bei chronischen Erkrankungen) sollen eine saisonale Influenza-Impfung erhalten.
Ebenfalls wird eine influenzaimpfung für Patienten mit chronischen neurologischen Krankheiten, z.B. Multiple Sklerose mit durch Infektionen getriggerten Schüben empfohlen.
H1N1v:
Die Empfehlungen zur Pandemie-Impfung H1N1 wird zurückgezogen.
Tollwut:
Eine postexpositionelle Tollwutimpfung wird auch bei Fledermauskontakt (Expositionsgrad III) empfohlen.
Cholera:
Eine Impfung gegen Cholera wird bei Expositionsrisiko empfohlen. (HJS-FR/HTR)








 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
