Prep In Deutschland
Die Vorbereitungen laufen!
 Armin Schafberger,
Deutsche
AIDS-Hilfe
Armin Schafberger,
Deutsche
AIDS-Hilfe
PrEP:
Zugang schaffen, aber wie?
Was ist mit den Frauen los?
Eine wichtige Zielgruppe der PrEP sind Frauen in Subsahara Afrika. Doch nach 6 großen Studien mit ca. 15.000 Frauen mit der oralen PrEP und Vaginalgels ist das Ergebnis ernüchternd. Die Partners PrEP Studie mit diskordanten Paaren erreicht die besten Ergebnisse für Frauen. Doch sie ist für die Prävention wenig relevant, da man heute den HIV-positiven Partner behandeln würde. Heute weiß man, dass die erfolgreiche HIV-Therapie die negative Partnerin schützt und eine PREP in der Regel nicht erforderlich ist. In der TDF2-Studie wurde der zweithöchste Schutzeffekt für Frauen errechnet, allerdings war dieser Wert statistisch nur für die Männer bzw. für das Gesamtergebnis, nicht aber für die Frauen signifikant. Nach einem ersten Erfolg in der Caprisa-Studie bedeuten die Ergebnisse der VOICE- und FACTS-Studien wahrscheinlich das Ende der Vaginalgels.
Was heißt das nun? Hat man für die richtige Präventionsmethode immer die falschen Frauen ausgesucht? Oder war die richtige Präventionsmethode noch nicht dabei? Mit Spannung erwarten wir nun im nächsten Jahr die Ergebnisse von zwei Phase-3-Studien zu Vaginalringen.
IPERGAY und PROUD: Was ist anders?
In Studien mit schwulen Männern in Frankreich, Kanada und Großbritannien (IPERGAY und PROUD) wurden erstmals für die Gesamtheit der Studienteilnehmer hohe Schutzeffekte für die Truvada®-PrEP nachgewiesen: in der konservativen Berechnung betrug die Risikoreduktion jeweils 86%. Diejenigen, die sich trotz PrEP infizierten, hatten wahrscheinlich die Tabletten unzuverlässig eingenommen. Was also war anders?
• Motivation: Erstmals wurden Studien nicht in afrikanischen und lateinamerikanischen Ländern, sondern in Europa (und Kanada) durchgeführt. In Ländern mit schlechter Gesundheitsversorgung bieten Präventionsstudien für viele Menschen Zugang zu ärztlicher Diagnostik und Behandlung. Es geht vielen also um die Gesundheitsversorgung, nicht um die PrEP. Entsprechend schlecht ist die Therapietreue.
• Stigma:
In den bisherigen Studien war vor allem für Frauen in afrikanischen
Ländern problematisch, dass HIV-
Medikamente
eingenommen werden mussten. Viele hat die Furcht, für HIV-positiv
gehalten und diskriminiert zu werden, von der Tabletteneinnahme
abgehalten. Dieses Problem scheint bei schwulen Männern in Europa
geringer zu sein.
• Auswahl der Teilnehmer: In der IPERGAY und PROUD-Studie hat man für die Auswahl der Teilnehmer viel Aufwand betrieben – und war damit erfolgreich. Die Studien wurden breit beworben, trotzdem war die Rekrutierung der Teilnehmer zäh und schleppend. In Frankreich wurden die Männer in communitynahen Test-Projekten angesprochen. Man suchte Probanden, die im letzten halben Jahr mit zwei oder mehr Partnern kondomlosen Analverkehr praktiziert hatten. Doch oft räumten die Männer erst beim zweiten oder dritten Kontakt und nach mehrmaligem Nachfragen ein, Risiken eingegangen zu sein. Nirgends war es leicht, Probanden zu finden. In der IPERGAY-Studie schleppte sich die Rekrutierung über 2 Jahre. Dann sollte die Studie auf weitere europäische Städte ausgedehnt werden, schließlich wollte man nicht nur 500, sondern 1.900 Probanden einschließen. Nur der vorzeitige Abbruch der Studie hat diese Ausweitung verhindert.
Hohe Neuinfektionsraten
Ein überraschendes Ergebnis der IPERGAY und PROUD-Studien war die hohe Zahl von Neuinfektionen bei denjenigen Männern, die keine PrEP erhalten hatten. In der PROUD-Studie (Großbritannien) infizierten sich in der Studie 9,8 von hundert Männern im Laufe eines Jahres mit HIV, in der IPERGAY-Studie 6,6. Mit solch hohen Raten hatte niemand gerechnet. In der Prävention scheint es für diese Männer – und das belegen die Studien – keine andere funktionierende Schutzmöglichkeit zu geben als die PrEP. Hier besteht Handlungsbedarf. Allerdings stellt sich die Frage: wie kommt man in der Prävention an diese Männer heran?
Die Zeit der Stellungnahmen
Nach Veröffentlichung der IPERGAY und PROUD-Ergebnisse vergeht fast keine Woche ohne eine Stellungnahme einer Fachorganisation zur PREP. Die europäische LGBT- und HIV-Community (inklusive DAH), die DAIG, dagnä und das ecdc fordern alle den Zugang für diejenigen, die eine PrEP benötigen. All diese Forderungen sind richtig und wichtig. Doch ändern wird sich durch die Flut der Stellungnahmen wenig. Denn Truvada® ist als Arzneimittel streng reglementiert. Derzeit ist Truvada® als PREP noch nicht einmal zugelassen und dies wird wahrscheinlich auch noch im nächsten Jahr so sein. Doch die viel bedeutsamere Hürde ist der Preis.
Hohe Preise schaden der Prävention
Die Monatspackung Truvada® kostet derzeit über 800 €. Das ist – egal, wer die Kosten trägt – zu viel für die Prävention. Kostengünstiger wird es erst nach Ablauf des Patents (ca. 2017/2018). Die meisten derjenigen, die heute schon die PrEP einnehmen, gehen nicht zum Arzt, sondern besorgen sich das Medikament auf anderem Wege: im Internet wird Truvada günstiger angeboten – man hat nur nicht die Gewähr, ob ausreichend Wirkstoff in den Tabletten enthalten ist. In anderen Ländern kostet die Monatspackung ein hundertstel des deutschen Preises: Truvada kann aus dem Urlaub mitgebracht werden. Oder einzelne Tabletten werden von Bekannten aus der HIV-Therapie oder den PrEP-Verschreibungen „abgezweigt“.
Klienten, die auf eigene Faust ohne ärztliche Verordnung Truvada einnehmen, werden ggf. das Einnahmeschema nicht korrekt beachten und die alle 3 Monate erforderlichen HIV-Tests und jährlichen Nierenkontrollen nicht wahrnehmen.
Harm Reduction
Menschen, die sich die PrEP auf Nebenwegen besorgen, werden auch für die Prävention nicht leicht erreichbar sein. Die Deutsche AIDS-Hilfe wird niedrigschwellige Informationen zum PrEP-Gebrauch bereitstellen – ganz im Sinne der klassischen Harm-Reduction-Strategie aus dem Drogengebrauch. Es geht darum zu verhindern, dass Menschen mit dieser Methode scheitern und sich infizieren.
Beratungs- und Testprojekte werden sich auf die Situation einstellen und für PrEP-Anwender leicht zugängliche Tests anbieten. Vielleicht wird das in Kürze auch die Vergabe von Home-Collection-Tests (HIV-Einsendetests) beinhalten, die zuhause durchgeführt und dann ins Labor eingesendet werden.
In einigen Jahren, wenn der Preis sinkt, wird die PrEP mehr und mehr von Ärzten verschrieben und in Apotheken abgegeben werden. Erst dann ist eine qualitätsgesicherte Anwendung möglich.
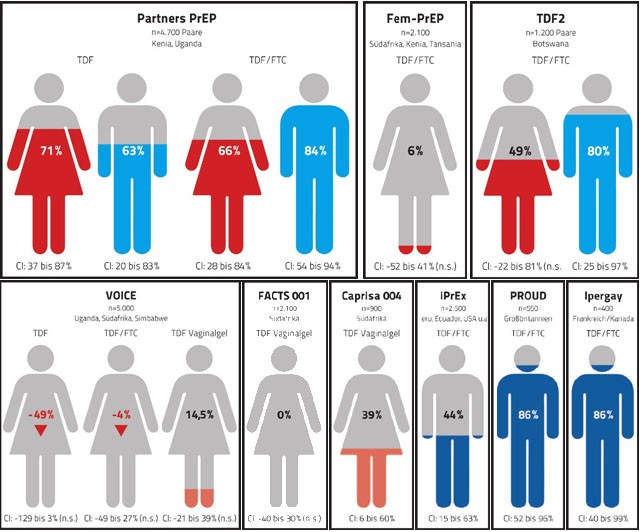
Der Schutzeffekt (Risikoreduktion) wird durch die Höhe der farbigen Säule und die Zahl in der Mitte der Person angegeben.
CI = Konfidenzintervall
n.s. = nicht signifikant
n = Zahl der Probanden
TDF = Tenofovir
TDF/FTC = Truvada (Tenofovir/Emtricitabin)
als Tablette.
Bei FACTS001, CAPRISA und einem Arm der VOICE-Studie wurde Tenofovir als Vaginalgel eingesetzt
Präventionsmethode sucht Klienten
Die Zurückhaltung der europäischen Klienten bei der Rekrutierung in den PrEP-Studien setzt sich nach Abschluss der Studien fort. Verglichen mit dem hohen Interesse des Themas in der Fachöffentlichkeit – die PrEP ist Thema Nummer 1 auf Kongressen und Fortbildungen – gibt es relativ wenige Anfragen von Klienten. Vielleicht fällt es nicht nur in Studien schwer, zuzugeben, dass man regelmäßig Risiken eingeht und kaum jemand will riskieren, als „Truvada®-Hure“ angesehen zu werden.
Zugang ermöglichen
Wer benötigt eine PrEP? Wie lassen sich diese Gruppen erreichen? Wie lässt sich eine hohe Therapietreue erzielen? Welche HIV-Test-Angebote eignen sich für die Kontrolle der PrEP? Wie lässt sich die Test-Adhärenz sichern? Zur PrEP gibt es noch einige Fragen, die in einer Implementierungsstudie geklärt werden könnten. In einer solchen Studie sollte die Studienmedikation für die Probanden kostenfrei bereitgestellt werden. Damit wäre die Chance für eine qualitätsgesicherte Anwendung geboten und wir könnten schon in Kürze Zugang schaffen, bis Truvada als PrEP auch in Europa zugelassen ist. Truvada ist ein Pfennigprodukt – der Preis müsste nach Ablauf des Patents den von Kondomen kaum übersteigen.
 Zu
keiner anderen Präventionsmethode gibt es auch nur annähernd so
viele randomisierte Interventionsstudien wie zur PREP. In 9
Phase-3-Studien zur PrEP bei sexueller HIV-Exposition haben fast
25.000 Personen teilgenommen. Nach einigen Fehlschlägen waren die
Ergebnisse der letzten Studien endlich überzeugend.
Zu
keiner anderen Präventionsmethode gibt es auch nur annähernd so
viele randomisierte Interventionsstudien wie zur PREP. In 9
Phase-3-Studien zur PrEP bei sexueller HIV-Exposition haben fast
25.000 Personen teilgenommen. Nach einigen Fehlschlägen waren die
Ergebnisse der letzten Studien endlich überzeugend.







 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
