Chlamydia Trachomatis in Deutschland
 Kontinuierliche Überwachung ist notwendig
Kontinuierliche Überwachung ist notwendig
Vorkommen und Prävention
Infektionen mit Chlamydia trachomatis (Serogruppen D-K) gehören geschätzt mit mehr als 100 Millionen Neuinfektionen pro Jahr zu den häufigsten sexuell übertragbaren Infektionen (STI) weltweit.1,2 Von genitalen Chlamydieninfektionen sind überwiegend Frauen in der Altersgruppe zwischen 16 und 19 Jahren und Männer zwischen 20 und 24 Jahren betroffen.3, 4
Die Chlamydieninfektionen verlaufen bei Männern in etwa 50% und bei Frauen in etwa 80% der Fälle asymptomatisch, bleiben daher oft unerkannt und können zu schweren Folgeerkrankungen führen.5 Unbehandelt können genitale Chlamydieninfektionen bei Frauen Unterleibsentzündungen verursachen, die unter anderem zu chronischen Schmerzen führen. Als schwerwiegende Folgen gelten Verklebungen der Eileiter und ektope Schwangerschaften, die in Zusammenhang mit weiblicher Infertilität gebracht werden. Das Ausmaß dieser Folgen wird jedoch sehr unterschiedlich eingeschätzt.4,6-8 Bei Männern kann eine Chlamydieninfektion zu Epididymitis und evtl. auch zu Unfruchtbarkeit führen. Zusätzlich stellen Chlamydieninfektionen, insbesondere rektale Infektionen bei MSM, einen Risikofaktor für den Erwerb und die Weitergabe einer HIV-Infektion dar.9
Genitale Chlamydieninfektionen sind besonders im akuten Stadium mit Antibiotika gut therapierbar. Zur Vermeidung einer Reinfektion durch den Sexualpartner ist dessen Untersuchung und Behandlung ebenfalls dringend angeraten. Durch ein aktives Screening in Populationen mit hoher Morbidität können die Folgen einer Erkrankung reduziert werden.16 Seit 1995 besteht in Deutschland die Empfehlung, schwangere Frauen auf Chlamydien zu testen.17 Seit 2008 können aufgrund eines Beschlusses des Gemeinsamen Bundesausschusses (G-BA) auch sexuell aktive Frauen unter 25 Jahren im Rahmen eines opportunistischen Screenings auf Chlamydien untersucht werden.17 Zusätzlich werden Frauen vor Schwangerschaftsabbrüchen getestet. Bei Männern wird ein Chlamydien-Test lediglich bei Vorhandensein von Symptomen von den Krankenkassen erstattet.
Epidemiologische Situation
Seit Ende der 90er Jahre ist ein Anstieg der Chlamydieninfektionen sowohl in den USA und Kanada als auch in Großbritannien und den nordischen Ländern beobachtet worden.18-21 Europaweit stehen in den letzten Jahren verstärkten Kontrollmaßnahmen, wie beispielsweise die vielerorts implementierten Screeningprogramme, zunehmend steigende Zahlen an Meldungen genitaler Chlamydieninfektionen gegenüber.3,4 Generell wird die Zahl der gemeldeten Chlamydieninfektionen stark von der Anzahl der durchgeführten Chlamydien-Tests beeinflusst.22
Datenlage in Deutschland
Eine deutschlandweite Meldepflicht für Infektionen mit Chlamydien gibt es nicht. Eine Ausnahme bildet Sachsen, wo zwischen 2004 und 2013 ein starker Anstieg von 41 auf 101 gemeldete Infektionen pro 100.000 Einwohner beobachtet wurde.23 Ob dieser Anstieg einer Zunahme durchgeführter Tests oder zunehmenden Infektionen geschuldet ist, geht aus den sächsischen Meldedaten nicht hervor. Da nur die diagnostizierten Fälle gemeldet werden, könnte es sein, dass, wegen des hohen Anteils asymptomatischer Infektionen, die wahre Inzidenz in der Population viel höher liegt.
Für Deutschland wurden aus Daten der KiGGS-Studie (Studie zur Gesundheit von Kindern und Jugendlichen in Deutschland) und der DEGS-Studie (Studie zur Gesundheit Erwachsener in Deutschland) Prävalenzen von 4,4% bei sexuell aktiven 17- bis 19-jährigen Frauen und 4,9% bei 25-29 Jährigen Männern geschätzt.24-26
Dabei fehlen für Gesamt-Deutschland eine kontinuierliche Surveillance neuer Chlamydieninfektionen sowie molekular-epidemiologische Daten zur Verteilung chlamydialer Genovare. Im Rahmen einer systematischen Priorisierung von Erregern von Infektionskrankheiten in Deutschland, die durch das RKI vorgenommen wurde, lag Chlamydia trachomatis in der Gruppe der Erreger mit der höchsten Priorität.27
Im Jahr 2010 wurde ein Chlamydia trachomatis-Laborsentinel etabliert, um die Prävalenz der Chlamydieninfektionen in Deutschland sowie die Abdeckung des Screenings für Frauen unter 25 Jahren besser abschätzen zu können.28 Darüber hinaus führte das Robert Koch-Institut in Zusammenarbeit mit dem Konsiliarlabor für Syphilis (Labor Krone) sowie mit Gesundheitsämtern in Nordrhein-Westfalen zwischen November 2012 und September 2013 die STI-HIT-Studie durch. Ziel der STI-HIT Studie war es, die Prävalenz von Chlamydien, Gonorrhö und Trichomonaden bei Personen zu messen, die die HIV/STI-Beratungsstellen der beteiligten Gesundheitsämter aufsuchen. Im Folgenden werden Methoden und ausgewählte Ergebnisse aus dem Chlamydien-Laborsentinel und der STI-HIT Studie vorgestellt.
Chlamydia trachomatis Laborsentinel
Das Chlamydien-Laborsentinel sammelt retrospektiv (seit 2008) und prospektiv seit 2010 anonymisierte Daten zu allen durchgeführten Chlamydien-Tests mit Test-Ergebnissen und patientenbezoge-nen Informationen bei teilnehmenden Laboren. Diese Daten werden elektronisch von den Laboren an das RKI übermittelt.
Aktuell
nehmen am Chlamydien-Laborsentinel 24 überregional tätige Labore
teil. Insgesamt wurden für den Zeitraum 2008-2014 Informationen über
3.877.588 Chlamydien-Tests an das RKI übermittelt.
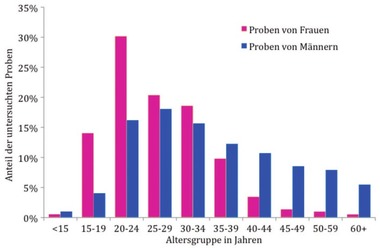
Abb. 1 Altersverteilung der Proben nach Geschlecht, 2008-2014
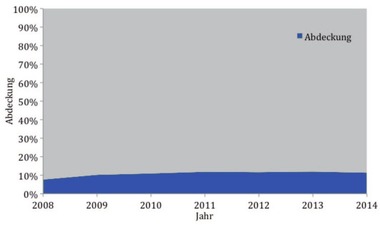
Abb. 2 Abdeckung der Screenings für Frauen unter 25 Jahren, 2008-2014
Es wurden 92,8% (3.599.821) der Untersuchungen bei Frauen und 6,6% (255.634) bei Männern durchgeführt. Bei 0,6% (22.133) aller Untersuchungen fehlten Angaben zum Geschlecht.
Am häufigsten wurden Proben von 20- bis 24-jährigen Frauen und 20- bis 34-jährigen Männern auf Chlamydien untersucht. Die Altersverteilung der untersuchten Proben zeigt Abbildung 1.
Unter
Untersuchungen von Frauen aus Laboratorien, die eine Angabe zum
Testgrund übermittelt haben (n=3.120.697), wurde die Mehrheit aller
Untersuchungen als Screening in der Schwangerschaft durchgeführt
(41,9%). Dem Screening für Frauen
unter 25 Jahren konnten 26,9% aller Untersuchungen zugeordnet werden
und dem Test wegen Beschwerden weitere 28,7%. In den Altersgruppen
15-19 und 20-24 Jahren waren durchschnittlich 59,8% aller
Untersuchungen dem Screening für Frauen unter 25 Jahren zuordenbar.
In den Altersgruppen 25-29, 30-34 und 35-39 Jahren waren
durchschnittlich 65,5% aller Untersuchungen dem Screening in der
Schwangerschaft zuordenbar.
In der Annahme, dass in Deutschland jede nicht-schwangere Frau im Alter von 15-24 Jahren und jede schwangere Frau eine Screening Untersuchung erhalten sollte, wurde die Abdeckung des Screenings für Frauen unter 25 Jahren aus Anteilen der Untersuchungsgründe („Screening für Frauen unter 25 Jahren“ und „Screening in der Schwangerschaft) im Verhältnis zur Bevölkerungsanzahl der 15- bis 24-jährigen Frauen und Geburten zusammen mit Schwangerschaftsabbrüchen hochgerechnet. So wurde durch das Screening nur 11,4% der Zielgruppe erreicht. Die Abdeckung stieg seit 2008 leicht an und erreichte 11-12% in den Jahren 2011 bis 2014, Abbildung 2.
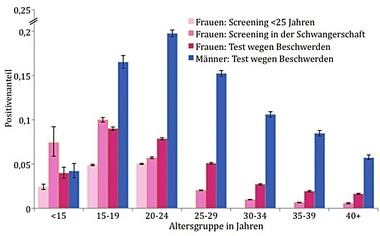
Abb. 3 Verteilung des Positivenanteils von Proben nach Altersgruppe, Geschlecht und Testgrund zusammen mit 95% Konfidenzintervall, 2008-2014
Der Positivenanteil der insgesamt untersuchten Proben im gesamten Zeitraum war 3,9% bei Frauen und 11,0% bei Männern. Bei Frauen zeigten sich die durchwegs höchsten Positivenanteile bei 15- 19-jährigen (6,8%) und 20-24-jährigen (5,9%). Bei den Männern zeigten sich die höchsten Positivenanteile bei den 15-20-jährigen (15,4%); den 20-24-jährigen (19,2%) und den 25-29-jährigen (14,8%). Die Positivenanteile nahmen mit zunehmendem Alter ab (Abb. 3).
Der Positivenanteil von Proben bei Frauen unterschied sich je nach Grund für die Untersuchung. Der höchste Positivenanteil wurde bei 15-19-jährigen Frauen, im Rahmen des Schwangerschaftsscreening gefunden (10,0%), Abbildung 3.
Im Zeitverlauf zeigte sich, dass der Positivenanteil bei den Proben von 15-19- und 20-24-jährigen Frauen seit 2008 leicht sank. So wurde unter den Proben von 15- 19-jährigen Frauen eine Abnahme des Positivenanteils von 7,5% (95% KI 7,2%-7,7%) 2008 auf 6,6% (95% KI 6,4%-6,7%) 2014 beobachtet. Bei Proben von 20-24- jährigen Frauen wurde ebenso eine Abnahme von 6,7% (95% KI 6,5%-6,9%) 2008 auf 5,7% (95% KI 5,6%-5,8%) 2014 beobachtet. Bei Proben von allen anderen Altersgruppen blieb der Positivenanteil stabil.
Bei den Proben von Männern blieb der Positivenanteil in allen Altersgruppen im Zeitverlauf stabil.
STI-HIT-Studie
Durch die STI-HIT-Studie sollte gezeigt werden, wie hoch die tatsächliche STI-Prävalenz in der Gruppe von Personen ist, die die HIV-Testberatung in Gesundheitsämtern wahrnehmen, und ob dort ein zusätzliches Angebot aus epidemiologischer Sicht sinnvoll ist.
Klient/innen der HIV-Testberatung von 18 Gesundheitsämtern wurden nach mündlicher Einwilligung gebeten, einen Vaginalabstrich (Frauen) oder Urin (Männer) abzugeben. Die Proben wurden mit einem TMA-Test (Transcription-mediated amplification; APTIMA Combo 2®und APTIMA® Trichomonas vaginalis-Assay) untersucht. Zudem wurden Daten zur Soziodemographie, zum HIV-Testverhalten, zur STI-Vorgeschichte und zu klinischen Symptomen erfragt. Jede Person durfte nur einmal an der Studie teilnehmen, um die Ergebnisse nicht zu verzerren. Die Teilnahme erfolgte unabhängig vom der evtl. Durchführung eines HIV-Tests. Bei einem positiven Testergebnis auf eine der gemessenen STI wurde ein entsprechendes Behandlungsangebot gemacht.
Für die Analyse zur Prävalenz von Chlamydien standen die Daten von 1.144 Frauen, 1.177 heterosexuellen Männern und 549 Männern, die Sex mit Männern haben (MSM), zur Verfügung. Das mediane Alter betrug 30 Jahre, 73% der Teilnehmer_innen verfügten über (Fach-) Abitur. Am häufigsten genannte Gründe für die Inanspruchnahme eines HIV-Testangebots war ein sexueller Kontakt mit einer Person mit unbekanntem HIV-Status (64%) oder ein neuer Partner/eine neue Partnerin (34%). Der Anteil von Personen, die zum ersten Mal einen HIV-Test durchführten, war bei Frauen (62%) und heterosexuellen Männern (60%) doppelt so hoch wie bei MSM (30%). Die mediane Anzahl von Sexualpartnern in den letzten sechs Monaten war bei MSM mit drei Partnern am höchsten, lag bei heterosexuellen Männern bei zwei und bei Frauen bei einem Partner.
Von
einer früheren STI berichteten 14% der Frauen sowie 13% der
heterosexuellen Männer und 27% der MSM. 20% der Frauen sowie 12% der
heterosexuellen Männer und 11% der MSM wiesen beim Aufsuchen des
Gesundheitsamts Symptome auf.
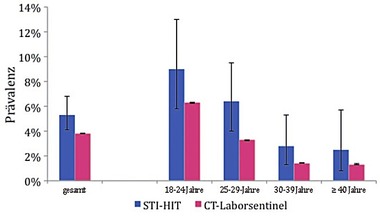
Abb. 4 Prävalenz von Chlamydia trachomatis bei Frauen, gesamt und nach Altersgruppe zusammen mit 95% Konfidenzintervall (STI-HITStudie und Chlamydien-Laborsentinel)
Die Chlamydien-Prävalenz lag bei Frauen mit 5,3% am höchsten, gefolgt von MSM mit 3,5% und heterosexuellen Männern mit 3,2%. Bei Frauen und heterosexuellen Männern nahm die Prävalenz in den höheren Altersgruppen ab (für Frauen: s. Abb. 4). Bei MSM gab es hier keinen Effekt über die Altersgruppen hinweg, hier wurde die höchste Prävalenz von 4,4% bei den 30-39-Jährigen gefunden. Die Prävalenzen von Frauen lagen in der HIT-Studie in allen Altersgruppen über denen, die im Rahmen des Chlamydien-Laborsentinels ermittelt wurden (Abb. 4). Viele der Chlamydieninfektionen waren asymptomatisch: dies galt für 78% der Infektionen bei Frauen sowie für 77% bei heterosexuellen Männern und 84% bei MSM.
Für Frauen wurden Einflussfaktoren für den Erwerb einer Chlamydieninfektion bestimmt.29 Ein jüngeres Alter, mehr als zwei Sexualpartner in den letzten sechs Monaten und ein Geburtsland außerhalb Deutschlands stellten sich hier als unabhängige Risikofaktoren heraus.
Zusammenfassung und Diskussion
Im Rahmen des Chlamydia trachomatis-Laborsentinels wurden 3.877.588 Daten zu Untersuchungen von 24 teilnehmenden Laboren für den Zeitraum vom 1. Jan. 2008 bis zum 31. Dez. 2014 geliefert. Die Proben konnten weitgehend die Chlamydien-Untersuchungen und deren Ergebnissen in Gesamtdeutschland im Querschnitt und Zeitverlauf nach Geschlecht, Alter und Untersuchungsgrund darstellen.
Es wurde ein hoher Positivenanteil bei Proben von Frauen zwischen 15 und 24 Jahren sowie Männern zwischen 15 und 29 Jahren beobachtet. Der in Deutschland beobachtete Positivenanteil ist vergleichbar mit den Daten aus anderen Europäischen Ländern.30-33 Die durchweg höheren Positivenanteile unter Männern können zum Teil dadurch erklärt werden, dass Männer nur getestet werden, wenn Symptome vorliegen, während Frauen zusätzlich aus dem Anlass Screening für Frauen unter 25 Jahren sowie Screening in der Schwangerschaft getestet werden. Vermutlich stammt ein wesentlicher Anteil aller Chlamydien Untersuchungen in unserem Datensatz von MSM.34 Der hohe Positivenanteil unter jungen Frauen rechtfertigt das Screening für Frauen in dieser Altersgruppe. Ohne die Screening-Untersuchung wären die Infektionen bei diesen Frauen unentdeckt geblieben und hätten zu späten Komplikationen führen können.
Die Abnahme des Positivenanteils bei Proben von 15- bis 19- sowie 20- bis 24- jährigen Frauen sollte mit Vorsicht betrachtet werden. Es könnte entweder eine echte Abnahme der Prävalenz unter Frauen durch eine bessere Testung und Behandlung sein oder auch eine Abnahme durch eine bessere Abdeckung der Screening-Untersuchungen (z.B. es werden mehr negative Frauen auf Chlamydieninfektionen getestet) sowie eine Kombination der beiden genannten Faktoren sein. Eine Senkung des Positivenanteils als Effekt des Screenings für junge Frauen in einer 3-Jahres Periode um 3 Prozentpunkte wurde aus England berichtet.32,35 In den Niederlanden wurde dagegen kaum eine Senkung des Positivenanteils beobachtet.30
Es wurde geschätzt, dass das Screening für Frauen unter 25 Jahren in den letzten Jahren nur 11 bis 12% aller Frauen abdeckt, die zu einer Untersuchung berechtigt wären. Einerseits könnte die geringe Abdeckung des Screenings für Frauen unter 25 Jahren an dem mangelnden Bewusstsein für Chlamydien in der Zielgruppe liegen. So konnten bei der Befragung der BZgA zu AIDS im öffentlichen Bewusstsein im Jahr 2014 nur 10% der über 16-jährigen Allgemeinbevölkerung Chlamydien als eine bekannte STI benennen.36 Dies ist weitaus geringer als in Dänemark, wo über 88% der 15-19-jährigen es benennen konnten.37 Wenn in der Zielgruppe des Screenings weder ausreichend Wissen noch ein Problembewusstsein für Chlamydien vorhanden sind, ist es unwahrscheinlich, dass diese Frauen bei einer gynäkologischen Untersuchung aktiv nach dem Untersuchungsangebot fragen bzw. das Angebot annehmen (Nachfrageproblem).
Die mangelnde Abdeckung könnte jedoch ebenfalls durch ein mangelndes Angebot entstanden sein. Es ist unbekannt, ob bzw. wie oft Ärzte und Ärztinnen den Frauen aus der Zielgruppe eine Screening-Untersuchung angeboten haben (Angebotsproblem). Da das Screening für Frauen unter 25 Jahren lediglich als Laborleistung vergütet wird und die anfallende Beratung nur über die allgemeinen Beratungsziffern abgerechnet werden darf, könnte es auch sein, dass Ärzte und Ärztinnen das Screening den Frauen gar nicht oder nur manchmal anbieten.
Das Laborsentinel konnte durch die Verfügbarkeit eines robusten Datensatzes von knapp 4 Million Proben detaillierte Auswertungen gewährleisten. Die Erhebung aller Untersuchungsdaten ermöglichte es, die Positivenanteile zu schätzen, was über Daten hinausgeht, die im Rahmen einer Meldepflicht erhoben werden. Der Positiven-Anteil ist eine wichtige epidemiologische Kennzahl zur Beurteilung von Krankheitslasten in Bevölkerungsgruppen etwa unterschiedlichen Alters, Geschlechts, mit differierendem Testgrund, als auch zur Inanspruchnahme von Testangeboten und entsprechenden Veränderungen über die Zeit. Darüber hinaus können zusätzliche Forschungsfragen beantwortet werden, wie zum Beispiel die Inanspruchnahme des Chlamydien-Screenings. Weiterhin können Analysen zu Wiederholungsuntersuchungen über einen längeren zeitlichen Verlauf durchgeführt und damit Reinfektionsraten und Therapieerfolge bestimmt werden, beides auch für unterschiedliche Personengruppen.
Aus den Prävalenz-Daten sowie den hohen Anteilen asymptomatischer Infektionen aus der STI-HIT Studie ergab sich ein Bedarf für Testangebote auf Chlamydien zum einen für Frauen, und hier für solche in jüngeren Altersgruppen, mit einer höheren Anzahl von Sexualpartnern und für Frauen mit Herkunft außerhalb Deutschlands. Abhängig von den zur Verfügung stehenden Budgets sollten diese Faktoren für die Implementierung eines routinemäßigen Testangebots auf Chlamydien berücksichtigt werden. Die Daten legen weiterhin ein solches Angebot für heterosexuelle Männer unter 25 Jahren oder, in Abhängigkeit des verfügbaren Budgets, auch unter 30 Jahren nahe. Für MSM lassen die Daten keine direkten Schlussfolgerungen zu. Aus anderen Studien (z.B. der durch das RKI durchgeführten PARIS-Studie38) wissen wir, dass durch alleinige Testung urethraler Lokalisationen ein großer Anteil von Chlamydieninfektionen bei MSM unentdeckt bleibt. Da im Rahmen der STI-HIT-Studie nur Urine von MSM getestet wurden, braucht es weitere Studien, um hier geeignete Empfehlungen machen zu können.
Über die Fortführung und den Ausbau des vorhandenen Laborsentinels hinaus, sollten zusätzliche Studien implementiert werden, die spezifische Gruppen oder Settings zu den Chlamydieninfektionen näher beschreiben. Die Daten werden dazu dienen, Interventionsmaßnahmen ziel-gerichteter zu planen und zu evaluieren.








 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
