Mark Oette, Köln, und Christian Hoffmann, Hamburg
1. Deutsches HIV-/ HCV-Onkologie-Symposium
Die verbesserte Lebenserwartung HIV-Infizierter führt zu neuen Herausforderungen. So entwickeln die Patienten vermehrt Probleme des höheren Lebensalters, darunter insbesondere hämato-onkologische Erkrankungen. Um diesem Feld die nötige Aufmerksamkeit einzuräumen, wurde das 1. Deutsche HIV-/ HCV-Onkologie-Symposium realisiert.
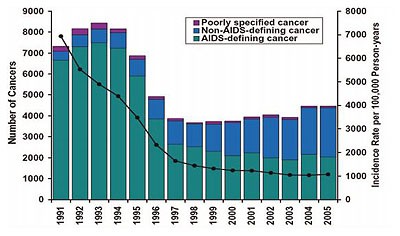 Abb. 1 Epidemiologie von Krebsursachen im Zeitverlauf. Abgebildet sind Zahlen von mehr als 413.000 Personenjahren des US Cancer Registry. Es zeigt sich eine deutliche relative Zunahme Nicht-AIDS-definierender Malignome in der jüngeren Vergangenheit. Shiels MS, et al. J Natl Cancer Inst 2011; 103: 753
Abb. 1 Epidemiologie von Krebsursachen im Zeitverlauf. Abgebildet sind Zahlen von mehr als 413.000 Personenjahren des US Cancer Registry. Es zeigt sich eine deutliche relative Zunahme Nicht-AIDS-definierender Malignome in der jüngeren Vergangenheit. Shiels MS, et al. J Natl Cancer Inst 2011; 103: 753
Epidemiologie HIV-assoziierter Krebserkrankungen
In seinen einleitenden Worten berichtete Mark Oette, Köln, über die sich ändernde Epidemiologie maligner Erkrankungen bei HIV-Positiven. Aus der EuroSIDA-Studie wurden kürzlich Daten von fast 20.000 Patienten mit mehr als 600 Malignomen veröffentlicht. Die Infektions-assoziierten hämato-onkologischen Krankheiten wie Lymphome, M. Hodgkin und Kaposi-Sarkom sind seit Jahren rückläufig, treten derzeit aber immer noch etwas häufiger als nicht Infektions-assoziierte Karzinome wie Lungen-, Prostata- und kolorektale Karzinome auf (Abb. 1). Die kommenden 5-10-Jahres-Trends sagen jedoch einen weiteren Abfall Infektions-assoziierter Malignome und einen nachhaltigen Anstieg der Nicht AIDS-definierenden Tumoren voraus. Infolge dieser sich verändernden Epidemiologie wird der Prävention künftig größere Relevanz zukommen. Dazu zählen Initiativen zur Raucherentwöhnung und konsequente Vorsorge bzw. Früherkennung.
Lymphome/M. Hodgkin
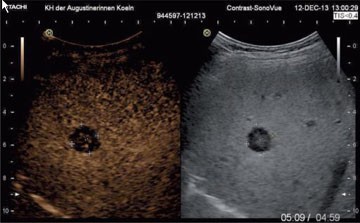 Abb. 2 Kontrastmittelsonographie beim isolierten Non-Hodgkin-Lymphom der Leber. Im rechten Teil ist das B-Bild, im linken das korrespondierende Bild des gleichen Bereiches ca. 5 Minuten nach Kontrastmittel-Applikation zu sehen (durch gelblich-goldene Pixels visualisiert). Der rundliche Herd nimmt dieses im Vergleich zum um-liegenden Leberparenchym nicht an: Wash-out-Phänomen
Abb. 2 Kontrastmittelsonographie beim isolierten Non-Hodgkin-Lymphom der Leber. Im rechten Teil ist das B-Bild, im linken das korrespondierende Bild des gleichen Bereiches ca. 5 Minuten nach Kontrastmittel-Applikation zu sehen (durch gelblich-goldene Pixels visualisiert). Der rundliche Herd nimmt dieses im Vergleich zum um-liegenden Leberparenchym nicht an: Wash-out-Phänomen
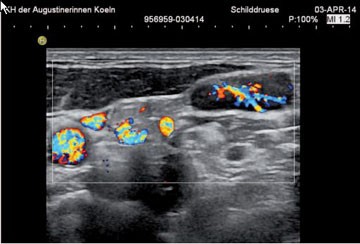 Abb. 4 Sonographie eines Halslymphknotens beim multizentrischen Morbus Castleman (rechter Bildteil, linker Bildteil mit Gefäßanschnit-ten). Die Stellung der Erkrankung zwischen lymphoproliferetiv und maligne wird durch die geodnete Gefäßarchitektur untermauert. Nach Etoposid/ Rituximab kam es zur vollständigen Remission.
Abb. 4 Sonographie eines Halslymphknotens beim multizentrischen Morbus Castleman (rechter Bildteil, linker Bildteil mit Gefäßanschnit-ten). Die Stellung der Erkrankung zwischen lymphoproliferetiv und maligne wird durch die geodnete Gefäßarchitektur untermauert. Nach Etoposid/ Rituximab kam es zur vollständigen Remission.
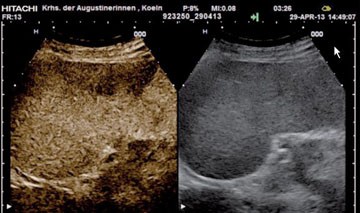 Abb. 3 Kontrastmittelsonographie der Milz beim Non-Hodgkin-Lym-phom. Im rechten Teil ist das B-Bild, im linken das korrespondierende Bild des gleichen Bereiches ca. 3 Minuten nach Kontrastmittel-Applikation zu sehen. Der dunkel imponierende (hypoechogene) schallkopfnahe Bereich repräsentiert die Lymphominfiltration (hier bioptisch gesichert).
Abb. 3 Kontrastmittelsonographie der Milz beim Non-Hodgkin-Lym-phom. Im rechten Teil ist das B-Bild, im linken das korrespondierende Bild des gleichen Bereiches ca. 3 Minuten nach Kontrastmittel-Applikation zu sehen. Der dunkel imponierende (hypoechogene) schallkopfnahe Bereich repräsentiert die Lymphominfiltration (hier bioptisch gesichert).
Markus Müller aus Berlin referierte über Lymphome und den M. Hodgkin (Abb. 2 - 4). Die Lymphome haben eine außerordentliche Relevanz, da sie gegenwärtig nicht nur die häufigste maligne Erkrankung HIV-Infizierter darstellen, sondern auch mit einer ungünstigen Prognose versehen sind. In diesem Jahr wurden deutsche Empfehlungen zu Diagnostik und Therapie dieser Erkrankungsgruppe von Markus Hentrich, München, publiziert.
Eine immer wieder kontrovers diskutierte Frage betrifft den Einsatz von Rituximab in der Polychemotherapie von Lymphomen, das in Deutschland in erster Linie bei CD20-exprimierenden diffus großzelligen Lymphomen eingesetzt wird. In einer aktuellen Meta-Analyse wird diese Frage nun eindeutig zugunsten des Antikörpers entschieden. Lediglich bei Patienten mit CD4-Zellzahlen unter 50/µl sind vermehrt infektiöse Komplikationen zu erwarten. In den USA wird überwiegend mit R-EPOCH behandelt, direkte Vergleiche zum hiesigen Standard CHOP fehlen. Noch in diesem Jahr soll die deutsche Studie GARLyC-1 anlaufen, die R-CHOP 21 mit R-CHOEP 21 vergleicht.
Zur intrathekalen Prophylaxe wurden Daten vorgestellt, die
die bisherige Praxis der großzügigen Anwendung in Frage stellen. Neuere
Arbeiten favorisieren die systemische Gabe von MTX (1,5 g/m²) mit
Folsäureprophylaxe, zumal intra-
parenchymatöse Manifestationen im ZNS von einer Medikation über den Liquor
nicht erreicht werden.
Nach den deutschen Empfehlungen ist derzeit beim M. Hodgkin weiterhin die stadiengerechte Behandlung mit ABVD und BEACOPP Basis Standard. Für das plasmoblastische Lymphom wird aufgrund der ungünstigen Prognose ebenfalls häufig das B-ALL-Schema eingesetzt. Hierfür liegen jedoch nachteilige Outcome-Daten vor, so dass dem CHOP-Schema eher der Vorzug zu geben ist.
Burkitt-Lymphom
Eine besondere Verlaufsform ist das Burkitt-Lymphom, das sich durch abweichende Manifestationen und eine ungünstige Prognose auszeichnet. Das bis dato angewandte B-ALL-Schema ist aufgrund seiner hohen Toxizität nur eingeschränkt einsetzbar, so dass nach besseren Alternativen gesucht werden muss. Eine spanische Arbeitsgruppe hat ermutigende Ergebnisse zum Schema sc-EPOCH-RR vorgelegt, so dass auch in diesem Feld Bewegung ist.
Knochenmarktransplantation
Jan van Lunzen, Hamburg, stellte den aktuellen Stand der gentherapeutischen Ansätze und der Knochenmarktransplantation (KMT) dar. Gerade für die KMT überschneiden sich die Prinzipien des Infekt-Modells, in dem die KMT das Ziel Heilung von HIV verfolgt, und dem Malignom-Modell, das die Langzeit-Remission der bösartigen Erkrankung zum Ziel hat. Beides findet sich im Berliner Patienten vereint, der aufgrund seiner Leukose zwei KMT erhalten hat, die zur Remission der hämatologischen Erkrankung und zur Heilung von HIV geführt haben. So könne in der HIV-Medizin die GvHD mit graft versus HIV „disease“ übersetzt werden. Es existieren jedoch auch negative Beispiele. Die beiden sog. Boston-Patienten haben weniger intensive Protokolle der KMT erhalten und erlebten zwei bzw. acht Monate nach Absetzen der ART einen viralen Rebound. In der Hamburger Universitätsklinik wurden bis dato drei KMT durchgeführt (2x autolog, 1x allogen), die jedoch zu keiner langfristigen Remission der hämatologischen Erkrankung führten.
Gentherapie
Die Gentherapie, auf der viele Hoffnungen der Heilung ruhen, hat gegenwärtig noch zahlreiche Limitationen. Dies zeigt sich bereits an den Schwierigkeiten, geeignete Target-Gene für die Therapie zu identifizieren. Die erste Gentherapie in Deutschland, die von der Hamburger Gruppe durchgeführt wurde, nutzte ein modifiziertes T-20-ähnliches Molekül, um die die Fusion des Virus mit der Zelle zu hemmen. Aktuell richten sich die meisten Forschungsbemühungen auf die Modifikation des CCR-5-Moleküls. Es konnte gezeigt werden, dass „CCR-5-disrupted cells“ in vivo selektioniert werden und sich anreichern. Van Lunzen konnte im Mausmodell nachweisen, dass die Exzision von integriertem Provirus durch die Interaktion mit „loxP-Sequenzen“ durch modifizierte Rekombinasen gelingt.
Chemotherapie und cART
Das Thema der gemeinsamen Anwendung der verschiedenem Chemotherapeutika und der cART bearbeitete Christoph Wyen aus Köln. Zunächst wurde der Effekt der kontinuierlichen Applikation der cArt während der Chemotherapie diskutiert. Neuere Meta-Analysen favorisieren eindeutig die Beibehaltung der HIV-Medikation. In einer univariaten Analyse wurde für verschiedene Malignome gezeigt, dass das Überleben der Patienten unter Beibehaltung bzw. nach früher Initiierung einer cART deutlich besser ist. Dieses Ergebnis bestätigte sich im Trend auch in der multivariaten Analyse der gleichen Daten. In den USA ist dieses Vorgehen nicht üblich. Hier werden die antiretroviralen Medikamente während der Chemotherapie meist pausiert. Dieses Konzept wird mit retrospektiven Daten belegt, die folgern, dass hiervon kein Nachteil für die Patienten ausgehe. Der Ansatz einer ART-Pause scheint demnach möglich, wird aber von der Mehrzahl hiesiger Therapeuten nicht befürwortet.
Die Kombination der verschiedenen Therapeutika mit antiretroviralen Substanzen stellt die HIV-Behandler immer wieder vor große Probleme. Die möglichen Interaktionen müssen für jede Komedikation einzeln in einschlägigen Datenbanken eingesehen werden und können nicht in allen Fällen vermieden werden. Als günstig bietet sich das Raltegravir an, das jedoch ebenfalls nicht frei von Interaktionen ist. Dennoch liegen außer für die Proteasehemmer keine Daten mit klinischen Endpunkten vor. Nicht zu vergessen sind additive Nebenwirkungen bei gemeinsamer Anwendung, z.B. Nephrotoxizität oder Polyneuropathie.
Klinischer Fall
Burkhard Otremba aus Oldenburg stellte einen Patienten vor, der sich zunächst wie ein PEL (primary effusion lymphoma) darstellte. Es handelte sich jedoch um die seltene primär extranodale Manifestation eines „effusion related lymphoma“, das üblicherweise HHV-8-negativ ist und auch bei HIV-Negativen beschrieben wurde. Im vorliegenden Fall wurde CD20 exprimiert, was die Diagnose auch deshalb unterstützt, da PEL kein CD20 exprimieren.
Lungenkarzinom
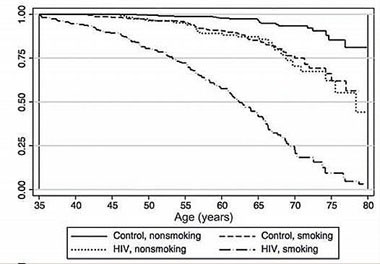 Abb. 5 Einfluss des Rauchens auf die Mortalität. In einer prospektiven dänischen Studie wurde bei 2.921 HIV-Positiven Patienten im Vergleich zu 10.621 HIV-Negativen der nachteilige Effekt des Rauchens auf die Lebenserwartung gezeigt. Dieser ging deutlich über den Einfluss der HIV-Infektion selbst hinaus. Helleberg M, et al. Clin Infect Dis 2013; 56: 727
Abb. 5 Einfluss des Rauchens auf die Mortalität. In einer prospektiven dänischen Studie wurde bei 2.921 HIV-Positiven Patienten im Vergleich zu 10.621 HIV-Negativen der nachteilige Effekt des Rauchens auf die Lebenserwartung gezeigt. Dieser ging deutlich über den Einfluss der HIV-Infektion selbst hinaus. Helleberg M, et al. Clin Infect Dis 2013; 56: 727
In seinen einleitenden Worten wies Bernhard Schaaf, Dortmund, noch einmal darauf hin, dass jeder dritte HIV-infizierte Patient an einem Karzinom stirbt. Auch das Lungenkarzinom hat eine herausragende Stellung, da die Inzidenz gegenüber der HIV-negativen Bevölkerung um den Faktor 6 erhöht ist und 5% aller Todesfälle von HIV-Infizierten ausmacht. Eine der wesentlichen Ursachen ist, dass 40% der HIV-Positiven im Vergleich zu 30% der HIV-Negativen rauchen. Rauchen erhöht das Lungenkarzinomrisiko um den Faktor 2 (Abb. 5). Daher haben Raucherentwöhnungsprogramme bei HIV-Patienten große Bedeutung. Auch in Bezug auf die Überlebenswahrscheinlichkeit spielt die HIV-Infektion eine Rolle. Während diese bei HIV-Negativen bei rund 20 Monaten nach Diagnosestellung liegt, so fällt die Prognose auf 6 Monate bei HIV-Infizierten. Dies gilt im Mittel für die Gesamtpopulation von Patienten unabhängig von der Therapie. Ob die CD4-Zellzahl einen Einfluss ausübt, ist derzeit nicht sicher, wobei erste Befunde einen Zusammenhang konstatieren. Die klassischen Risiken wie Alter, Performance-Status oder Tumorstadium gelten wie bei HIV-Negativen.
Histologie
Bei Nachweis einer pulmonalen Raumforderung ist die Differentialdiagnose weiter gefächert als bei HIV-Negativen, da beispielsweise Lymphome oder seltene Infektionen ausgeschlossen werden müssen. Ansonsten unterteilen sich die Karzinome wie bei HIV-Negativen in kleinzellige und nicht-kleinzellige Malignome, wobei letztere vor allem in Adeno- und Plattenepithelkarzinome unterteilt werden. Bei der heute üblichen molekularpathologischen Aufarbeitung findet sich die EGFR-Mutation bei 10% der HIV-Infizierten im Vergleich zu ca. 5% bei Nicht-Infizierten. Für das Staging kommen PET-CT, MRT-Kopf und endobronchialer Ultraschall zum Einsatz, die Mediastinoskopie wird nur noch in Ausnahmen angewandt.
Zusammenfassend ist wie bei den meisten anderen Tumorentitäten festzustellen, dass die bösartigen Tumoren der Lunge, die bereits bei HIV-Negativen ernsthafte Erkrankungen darstellen, bei HIV-Positiven nicht nur häufiger, früher und in einer problematischen Gesamtkonstellation auftreten, sondern auch mit einer deutlich schlechteren Prognose assoziiert sind.
Hepatozelluläres Karzinom
Andreas Erhardt aus Wuppertal berichtete über das hepatozelluläre Karzinom (HCC). Dieses hat seine besondere Bedeutung durch seine Assoziation zu viralen Infektionen (u.a. HBV, HCV), die bei HIV-Infizierten deutlich häufiger als in der Normalbevölkerung auftreten und durch die raschere Fibroseprogression chronischer Hepatitiden bei HIV-Positiven. Trotz der positiven Nachrichten der jüngeren Vergangenheit über hohe Heilungsraten von HCV-Infektionen ist nach Hochrechnungen erst im nächsten Jahrzehnt damit zu rechnen, dass die HCC-Inzidenz ihren Höhepunkt überschreitet. HIV-spezifische Erkenntnisse zum HCC sind noch lückenhaft. Dennoch bleibt festzuhalten, dass es sich immer um drei gleichzeitig vorhandene Erkrankungen handelt: HIV, Leberzirrhose und HCC. Die Lebererkrankung ist meist Prognose-bestimmend.
Das HCC ist die
erste und häufigste Todesursache bei Vorliegen einer Zirrhose. Daher ist von
großer Bedeutung, Patienten mit Leberzirrhose zu erkennen und in ein
Monitoringprogramm einzubringen. Daten aus Deutschland zeigen
jedoch, dass rund 33% der Zirrhosen durch klinische Untersuchung und
Sonographie übersehen werden, was die Notwendigkeit einer hochwertigen
Ausbildung in diesen Methoden belegt. Die neuen Techniken der nichtinvasiven
Steifigkeitsmessungen mittels Fibroscan oder ARFI stehen derzeit noch nicht in
der breiten Anwendung zur Verfügung. Somit ist zurzeit die Sonographie im
6-Monats-Abstand die wichtigste Maßnahme, um ein HCC frühzeitig zu detektieren.
HCC-Leitlinien
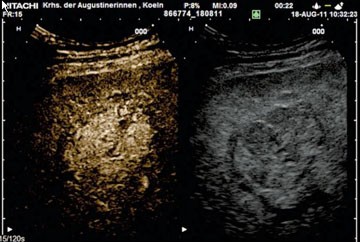 Abb. 6 Typische Kontrastmittelsonographie der Leber beim hepatozel-lulären Karzinom. Im rechten Teil ist das B-Bild, im linken das korrespon-dierende Bild des gleichen Bereiches 22 Sekunden nach Kontrastmittel-Applikation zu sehen. Der rundliche Herd nimmt dieses im Vergleich zum umliegenden Leberparenchym intensiver an: Früharterielle Anreicherung
Abb. 6 Typische Kontrastmittelsonographie der Leber beim hepatozel-lulären Karzinom. Im rechten Teil ist das B-Bild, im linken das korrespon-dierende Bild des gleichen Bereiches 22 Sekunden nach Kontrastmittel-Applikation zu sehen. Der rundliche Herd nimmt dieses im Vergleich zum umliegenden Leberparenchym intensiver an: Früharterielle Anreicherung
Die neuen Leitlinien zum HCC führen aus, dass in der Diagnostik des HCC die AFP-Messung nicht mehr von Bedeutung ist. Viel wichtiger ist die Bildgebung, die stark in den Vordergrund gerückt wird. Bei Herden mit einer eindeutigen Hypervaskularisation z.B. in CT oder Kontrastmittelsonographie, gilt die Diagnose als gesichert (Abb. 6). Histologische Untersuchungen bleiben für Fälle, in denen Unsicherheiten der nichtinvasiven Bildgebung bestehen.
Die Therapie des
HCC ist multispezifisch, multimodal, multidisziplinär und individualisiert.
Dies zeigt sich in der stadiengerechten Behandlung des Tumors, die nach den
aktuellen Leitlinien stärker als zuvor gegliedert ist und zunehmend auch die
kombinierte Anwendung von Methoden vorsieht. So kommt beispielsweise die
Radiofrequenzablation in der Regel nur nach transarterieller Chemoembolisation
(TACE) zum Einsatz. Lokal-ablative Methoden werden zunehmend mit chirurgischen
Verfahren oder Chemo- bzw. Multikinasehemmertherapien kombiniert. Neue
Anwendungen sind die TACE mit „drug eluting beads“ oder die selektive interne
Radiotherapie (SIRT).
Es zeigt sich auch beim HCC, dass bei HIV-Infizierten eine besonders schwere Krankheitslast vorliegt, der bis dato nicht ausreichend Rechnung getragen wird. Die Daten der Düsseldorfer Universität zeigen jedoch, dass die hochwertige Versorgung von Patienten mit HCC die Prognose kontinuierlich verbessert. Besonders motivierend sind darüber hinaus Befunde, die eine bis dato nicht für möglich gehaltene Reversion der Leberzirrhose durch die wirksame Behandlung der chronischen HBV (z.B. durch Tenofovir) und HCV (durch PEG-Interferon und Ribavirin) belegen.
Kaposi-Sarkom
Christoph Boesecke aus Bonn sprach zum Kaposi-Sarkom. Das Malignom ist HHV-8-assoziiert und wurde 1872 von Moritz Kaposi erstmals beschrieben. In den letzten beiden Jahrzehnten kam es zu einem Rückgang von 32 auf 3 Neuerkrankungen pro 1.000 Patientenjahre bei gleichbleibender Durchseuchung mit HHV-8. Das Virus wird vor allem durch Speichel übertragen. Der Immundefekt stellt weiterhin ein bedeutendes Risiko für das Auftreten des Kaposi-Sarkoms dar, das sich um den Faktor 19 erhöht, wenn die CD4-Zellzahl unter 200 /µl gefallen ist. Das Sarkom kann jedoch auch im Rahmen eines Immunrekonstitutionssyndromes exazerbieren. Da Haut und Schleimhäute betroffen sein können, ist ein Staging erforderlich, das den gesamten Körper einschließt. Die bioptische Sicherung ist kein „Muss“, sondern kann davon abhängig gemacht werden, ob bei der Diagnose Unsicherheiten bestehen.
Die Therapie besteht zunächst in der Anwendung der cART, insbesondere bei rein kutanem Befall. Sollten mehr als 25 Hautläsionen oder Komplikationen wie ein ulcerierender Verlauf auftreten, ist die systemische Chemotherapie mit liposomal verkapseltem Doxorubicin indiziert. Dies gilt auch bei Befall innerer Organe. Nach einem Lieferengpass im Vorjahr steht die Substanz mittlerweile wieder zur Verfügung. Wie bei anderen Chemotherapien sollte an eine PcP-Prophylaxe gedacht werden. Nebenwirkungen wie die Myelo- und Kardiotoxizität sowie das Hand-Fuß-Syndrom wurden besprochen. Neue Substanzen in der Therapie des Kaposi-Sarkoms sind Imatinib und Rapamycin, deren Stellenwert jedoch noch nicht abgeschätzt werden kann. Insgesamt ist von einer guten Prognose der AIDS-Manifestation auszugehen.
Prostatakarzinom
Bis dato ist wenig über Prostata- oder Hodentumoren bei HIV-infizierten bekannt. Den aktuellen Kenntnisstand fasste Markus Hentrich aus München zusammen. Das Prostatakarzinom ist das häufigste Malignom in der westlichen Bevölkerung. Es steht jedoch hinsichtlich der Mortalität an Stelle 3. Der Tumor ist vor allem eine Erkrankung der älteren Männer, daher ist noch wenig zu HIV-Patienten bekannt. Dennoch wurde in 12 retrospektiven Studien bei n=60 gezeigt, dass HIV-Positive bei Diagnosestellung jünger als HIV-Negative sind. Im Median waren die Patienten rund neun Jahre infiziert, bevor das Prostatakarzinom gesichert wurde. Auch scheint der Tumor in den letzten Jahren zuzunehmen. Die Sterblichkeit am Prostatakarzinom ist in den letzten 20 Jahren bei gleichbleibender Inzidenz insgesamt zurückgegangen. Dies scheint einer Meta-Analyse zufolge auf die HIV-Population übertragbar zu sein.
Diagnose und Therapie des Prostatakarzinoms unterscheiden sich zwischen HIV-positiven und -negativen Menschen nicht wesentlich. Das Thema Screening wurde in den letzten Jahren sehr widersprüchlich diskutiert. Die gleiche Unsicherheit bleibt bei HIV-Patienten, nur zwei Arbeiten haben sich mit dem Thema befasst. Eine Studie fand unter 216 Patienten mit HIV-Infektion bei sieben Personen ein erhöhtes PSA, bei keinem wurde ein Karzinom entdeckt. Bei sechs Personen normalisierte sich der Wert spontan. Von 310 Positiven zeigten in einer anderen Studie neun ein erhöhtes PSA. Fünf dieser Patienten wurden biopsiert, bei zweien wurde ein Karzinom detektiert. Somit bleibt es bei der Empfehlung, die digital-rektale Untersuchung in den Vordergrund zu stellen und nur in besonderen Situationen das PSA zu bestimmen. Aus Daten zur europäischen Situation ist zu schätzen, dass 1.055 Männer 11 Jahre lang zu screenen sind, um 35 Karzinome zu entdecken und ein Leben zu retten.
Keimzelltumore
Hodentumoren, die die häufigsten Malignome junger Männer sind, belegen die 15. Stelle in der Bevölkerung insgesamt. 2010 sind 166 Betroffene an dieser Erkrankung verstorben. HIV-Infizierte haben ein leicht erhöhtes Risiko, wahrscheinlich am höchsten ein halbes Jahr vor bis ein viertel Jahr nach der Diagnose AIDS. Meist handelt es sich um Seminome. Wie bei HIV-Negativen besteht eine sehr gute Prognose selbst in fortgeschrittenen Stadien. In erster Linie ist dies der breiten Anwendung des PEB-Schemas zuzuschreiben (Cisplatin, Etoposid, Bleomycin). Es existieren nur wenige Daten zu Keimzelltumoren bei HIV-Positiven. Fünf Serien mit 116 Patienten aus den Jahren 1983 bis 2001 sind publiziert. Ein Drittel der Patienten ist verstorben, jedoch zumeist an AIDS-definierenden Manifestationen. Nur 13 Patienten sind in der Post-HAART-Ära behandelt worden, so dass ein deutliches Defizit an Kenntnissen besteht. Daher ist eine Registerstudie in Deutschland in Vorbereitung
HPV-Impfung
Die neuen Entwicklungen der Impfung gegen das humane Papillomavirus (HPV) wurden von Heiko Jessen, Berlin, diskutiert. Malignome aufgrund von HPV entstehen bei persistierender Infektion, die bei bis zu 100% der HIV-Infizierten nachgewiesen werden kann und sich damit deutlich von der HIV-negativen Bevölkerung unterscheidet (12% bei Männern, die Sex mit Frauen haben). Hintergrund ist die Pathophysiologie der chronischen Infektion im Bereich der Basalmembran von Haut-Schleimhaut-Übergängen. Diese führt zu einer geringeren Antikörperbildung als eine Impfung, die eine systemische Antigenexposition nach sich zieht.
Die HPV-Impfung ist für beide Geschlechter ab 9 Jahren zugelassen. Nur wenige Staaten haben jedoch eine national gültige Empfehlung bzw. eine allgemeine Kostenübernahme der Impfung realisiert. In diesem Zusammenhang ist von Bedeutung, dass die sächsische Impfkommission 2013 eine positive Empfehlung abgegeben hat. In Österreich werden die Kosten der Impfung mittlerweile übernommen. Besondere Ausstrahlung hat das nationale Impfprogramm in Australien, das die Kosten der Impfung für Frauen und Männer ab 12-13 Jahren übernimmt. Fünf Jahre nach Beginn ist die Condylom-Inzidenz bei Frauen um 93% und bei heterosexuellen Männern um 82% zurückgegangen. Die Vakzine-Effektivität wurde für die penile intraepitheliale Neoplasie Stadium 1 und höher auf 100% und für die anale intraepithelialen Neoplasie auf 77,5% geschätzt. Basis für diese Erkenntnisse waren Daten von 4.000 Personen. Die Mortalität aufgrund der zervikalen Neoplasien geht in Australien bei Frauen auf Bevölkerungsebene aufgrund der Impfung zurück.
Der tetravalente Impfstoff ist sicher,
hoch-immunogen und bietet kein Problem hinsichtlich Immunstatus oder
HI-Viruslast. Auf der diesjährigen CROI wurde berichtet, dass die Immunantwort
sogar nach einer späten 4. Dosis auf
91-100% gesteigert werden konnte.
Eine gute Kosteneffektivität der Impfung wurde für die Diagnosen genitale Warzen und Analkarzinome für die US-amerikanische Situation gezeigt, dies schließt die Impfung bei HIV-Positiven ein. Entsprechend wurde in den USA die Impfung für alle HIV-Infizierten von 9-26 Jahren von der nationalen Impfkommission empfohlen. Auch die deutsche S3-Leitlinie zu impfpräventablen HPV-assoziierten Neoplasien bewertet die Impfung für Jungen ab 9 Jahren positiv. HPV-Impfstoffe der 2. Generation befinden sich in Studien. Die Daten zur therapeutischen Impfung sind ebenfalls ermutigend.
Analkarzinom
Der letzte Teil der Veranstaltung befasste sich mit dem Analkarzinom, das auf dem Boden einer Infektion mit dem humanen Papillomavirus entsteht. Die Erkrankung entwickelt sich gegenwärtig zum wichtigsten Nicht-AIDS-Malignom. So dokumentierte eine große Zahl an Studien die kontinuierliche Zunahme in den entwickelten Ländern, ebenfalls in Deutschland. Für die USA konnte gezeigt werden, dass die Fälle von Analkarzinom bei HIV-Patienten mittlerweile die Epidemiologie auf Bevölkerungsebene bestimmen (Abb. 7). Die Studie NA-ACCORD-Studie kam zur beunruhigenden Schätzung, dass 3% der HIV-Positiven bis zum 60. Lebensjahr ein Analkarzinom entwickeln werden. Aufgrund dieser Beobachtungen und der Erfahrung, dass Karzinomvorstufen (anale Dysplasien) diagnostizierbar sind, wurden in mehreren Ländern Früherkennungsprogramme etabliert, zuletzt in der Schweiz. Die Daten wurden zusammen mit Bildbeispielen von Endoskopiebefunden von Mark Oette, Köln, vorgestellt.
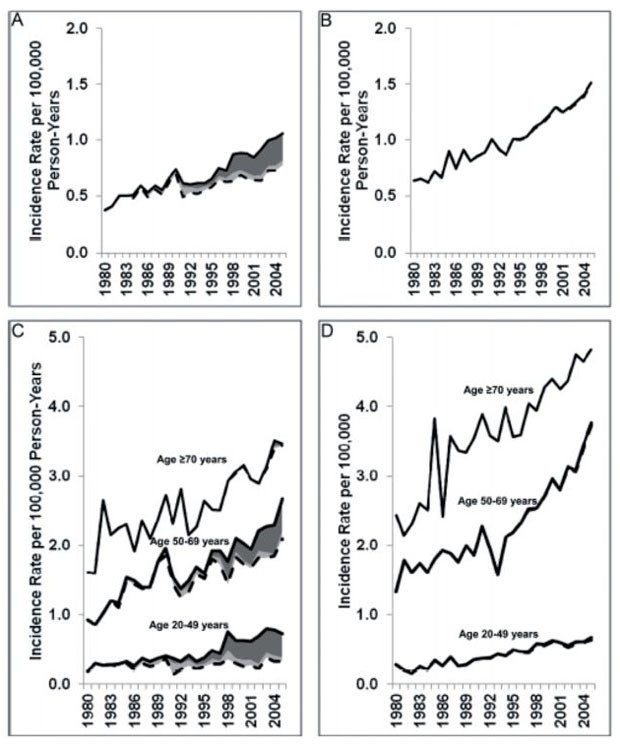 Abb. 7 Epidemiologie des Analkarzinoms im Zeitverlauf (USA). Der linke Bildteil betrifft die Männer, der rechte die Frauen. Grau unterlegt ist der Anteil, der von HIV-Infizierten verursacht wird. Es zeigt sich, dass ein größerer Teil des Anstiegs der Inzidenz durch Neuerkrankungen von HIV-Positiven verursacht wird. Shiels MS, et al. J Natl Cancer Inst 2012; 104: 1591
Abb. 7 Epidemiologie des Analkarzinoms im Zeitverlauf (USA). Der linke Bildteil betrifft die Männer, der rechte die Frauen. Grau unterlegt ist der Anteil, der von HIV-Infizierten verursacht wird. Es zeigt sich, dass ein größerer Teil des Anstiegs der Inzidenz durch Neuerkrankungen von HIV-Positiven verursacht wird. Shiels MS, et al. J Natl Cancer Inst 2012; 104: 1591
Auch in Deutschland wurde mit Vorlage der Deutsch-Österreichischen Leitlinien (2013) auf diese Entwicklung reagiert. Diese sind jedoch nicht unwidersprochen geblieben. Christian Hoffmann aus Hamburg hat bereits eine kritische Abhandlung in HIV & More 1/2014 publiziert, in der aktuellen Ausgabe antwortet Stefan Esser aus Essen. Er nahm zusammen mit Mark Oette aus Köln den konträren Standpunkt ein. So entspann sich eine leidenschaftliche Diskussion um das Analkarzinom- und Dysplasiescreening, die in der Zukunft weitergeführt wird. Auf die entsprechenden Statements wird verwiesen.
Das 1. Deutsche HIV-/ HCV-Onkologie-Symposium hat lebhaftes Interesse geweckt und wird im nächsten Jahr auf dem Deutsch-Österreichischen AIDS-Kongress in Düsseldorf erneut stattfinden.










 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
