International Liver Congress™ 2021, 23-26 Juni 2021
 Update Leber
Update Leber
Der dILC (digital International Liver Congress) 2021 war laut Veranstalter ein “unglaublicher Erfolg”. Fast 6.500 Teilnehmer*innen aus über 100 Ländern waren online, 566 Präsentationen und 857 Poster waren zu hören und/oder zu sehen. Und – so die EASL stolz – die Resonanz in den sozialen Medien sei groß gewesen mit über 9.000 Tweets und 40 Millionen Impressionen für #ILC2021, wobei hier sich die Frage aufdrängt, wie relevant dies für einen wissenschaftlichen Kongress und dessen wissenschaftliche Bedeutung tatsächlich ist.
Hepatitis C
Die moderne Therapie der Hepatitis C ist kaum noch zu verbessern. In unkomplizierten Fällen bleibt die Qual der Wahl des Medikamentes. Hier könnte der Vergleich der Interaktionen ausschlaggebend sein. Gemäß einer deutschen Analyse von über 90.000 Verordnungen gab es bei der Hälfte der substituierten Patient*innen potentielle Interaktionen. Das Risiko von zwei und mehr Wechselwirkungen hatten bei Glecaprevir/Pibrentasvir (G/P) 11,8% und bei Sofosbuvir/Velpatasvir (SOF/VEL) 8,3% der Therapierten (Tacke F et al., PO-0773).
Therapieversagen ist eine Rarität. Neben den bekannten Prädiktoren wie dekompensierte Zirrhose scheinen auch seltene GT3- und GT4-Subtypen den Therapieerfolg beeinträchtigen zu können. Das ergab ein Vergleich der seltenen Genotypen bei DAA-Naiven (n=72/4499, 2%) und DAA-Vorbehandelten (n=57/1258, 5%). Letztere stammten häufig aus Subsahara-Afrika oder Südostasien (Abb. 1) (Dietz J et al., PO-153).
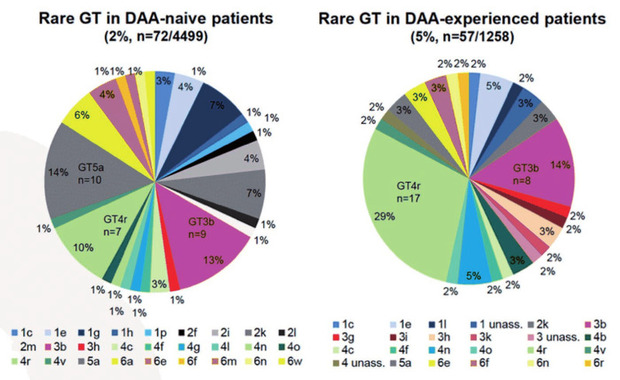
Abb 1 Seltene Genotypen bei DAA-naiven und DAA-vorbehandelten Patient*innen
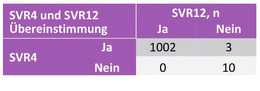

Abb 2 Übereinstimmung von SVR4, SVR12 und SVR24 in den Studien ASTRAL 1-3
Auch zu vereinfachen ist die Therapie kaum noch, allerdings kann man die Nachbeobachtungszeit möglicherweise von 12 Wochen auf vier Wochen verkürzen. In den Studien ASTRAL 1-3 zu Sofosbuvir/Velpatasvir bei naiven und vorbehandelten Patient*innen hatte die Übereinstimmung von SVR4 zu SVR12 einen positiven prädiktiven Wert von 99,7% und einen negativen prädiktiven Wert von 100%, die Übereinstimmung von SVR12 und SVR24 in beiden Fällen von 100% (Abb. 2) (Sulkowski M et al., PO-983). Dies könnte vor allem bei Behandelten mit geringer Adhärenz von Bedeutung sein. „Lost to follow up“ waren beispielsweise im deutschen Hepatitis C-Register insbesondere jüngere Männer mit Drogengebrauch und/oder Substitution (Christensen S et al., PO-0051).
Wie immer gab es zahlreiche Beobachtungen zum Fortschritt bzw. Stagnieren der Bemühungen um die weltweite Elimination der Hepatitis C. In einer Arbeit aus Frankreich wurden die Apotheker als potentielle Anbieter für Point of Care-Antikörperschnelltest unter die Lupe genommen. Getestet wurden 656 Personen mit mindestens einem Risikofaktor für eine HCV-Infektion. 46 (7%) Personen waren positiv und 13 hatten auch Virus im Blut. Alle wurden behandelt und geheilt (Remy J-A et al., PO 690).
Hepatitis B
Zur Hepatitis B ist derzeit eine kaum überschaubare Anzahl von neuen Substanzen und Therapieansätzen allein sowie in Kombination in den frühen Phasen der Prüfung. Vielversprechend scheint die Kombination von antiviralen Medikamenten mit Immunmodulatoren zu sein. Ziel der Bemühungen ist die Heilung, wobei die HBs-Serokonversion als guter Surrogatparameter gilt – zumindest für die funktionelle Heilung. Eine „spontane funktionelle Heilung“ erhofft man sich durch Absetzen einer langjährigen erfolgreichen Polymerasehemmer-Therapie. Das hat die deutsche STOP-NUC-Studie gezeigt und das prüft derzeit die Nuc-Stop-Studie aus Dänemark, Norwegen, Schweden und Äthiopien. Es entwickelten zwar 9/127 Patient*innen (7%), die im Schnitt 45 Monate supprimiert waren, nach Absetzen der Therapie im ersten Jahr einen schweren Flare, der jedoch bei 8/9 nach Wiedereinleiten der Therapie abflaute. Bei 1/9 Patient*in fiel die Viruslast spontan und blieb dauerhaft supprimiert. Bei 108/ 127 (85%) stieg die Viruslast über 2.000 IU/ml (Re-Therapie) und 44 (35%) hatten dazu auch eine GPT >80 IU/ml ohne schweren Flare (Johannessen et al., 111). Prädiktoren für einen Relaps mit Retherapie scheinen weniger die HB-Viruslast und der HBsAg-Spiegel, sondern vielmehr die Konzentration von HBcrAg und anti-HBs zu sein (Sarowar A et al., PO-2269; Ohlendorf V et al., PO-2293).
Hepatitis D
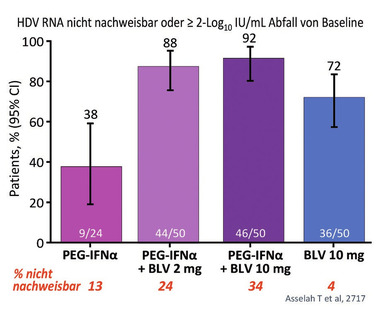
Abb 4 MYR204 Interim Analyse zu Woche 24. Virologisches Ansprechen
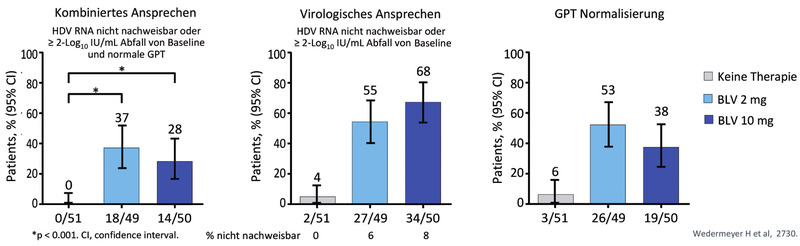
Zur Hepatitis D wurden zwei zentrale Studien vorgestellt: Bulevirtid 2 mg vs 10 mg sowie Bulevirtid allein vs Bulevirtid plus pegIFN. Zur ersten Studie, der Phase-3-Studie MYR 301 (n=150) präsentierte Heiner Wedemeyer, Hannover, 24-Wochen-Daten. Hinsichtlich des primären Endpunktes (nicht nachweisbare HDV-RNA oder Abfall >2log+normale GPT nach 48 Wochen) war die 2 mg-Dosierung signifikant besser (37% vs 28%). Dies ging vor allem auf die höhere Rate an GPT-Normalisierungen zurück (53% vs 38%), während beim virologischen Ansprechen die 10 mg-Dosierung besser war (55% vs 68%) (Abb. 3) (Wedemeyer H et al., LBP-2730). In der zweiten Studie konnte der virologische Effekt von Bulevirtid durch die Kombination mit pegIFN gesteigert werden, wobei hier beide Bulevirtid-Dosen nach 24 Wochen vergleichbar wirksam waren (Abb. 4) (Asselah T et al., OS-2717).
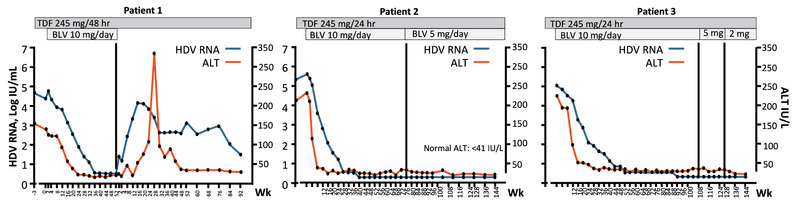
Offen ist die Frage, wie lange Bulevirtid gegeben werden sollte. Dazu gab es drei Case-Reports, in denen Bulevirtid bei kompensierter Zirrhose einen anhaltenden Effekt hatte. Die Fallstudien sprechen für die Langzeitgabe: Bei 2/3 Patient*innen war die HDV-Viruslast unter der Therapie über drei Jahre nicht nachweisbar und die GPT im Normbereich, während bei 1/3 Patient* in die Verbesserung nach Absetzen des Medikamentes wieder rückläufig war (Abb. 5) (Loglio A et al., PO-1448O).
NASH
Bei der NASH (Nicht alkoholische Steatohepatitis) ist die Zahl der Substanzen in der Pipeline ebenso zahlreich wie bei der Hepatitis B. Es gibt viele, sehr unterschiedliche Angriffspunkte und die meisten Substanzen sind in einer frühen Phase der Entwicklung. Phase-3-Daten gab es zu Resmetirom, einem THS-ßAgonist (leberspezifischer Schilddrüsenhormon Beta-Rezeptoragonist), der Blut- und Leberfett reduziert durch Spaltung von Fettsäuren. Im offenen Arm (n=155) der laufenden MAESTRO-Studien verminderten 100 mg/d Resmetirom über 52 Wochen das Leberfett signifikant um 53% gemessen im MRE, das LDL-Cholesterin um 20% und die Triglyceride um 27%. Die Patienten hatten mindestens drei kardiovaskuläre Risikofaktoren, einen Fibroscan von >5,5 kPa und einen erhöhten Leberfettgehalt (CAP >280, MRI-PDFF >8%) (Harrison S et al., GS-2563). Am Teil MAESTRO-NASH nehmen Patient*innen mit einer F2-3 Fibrose teil.
Auch eine einfache, allerdings oft schwer umzusetzende Maßnahme kann die Fettleberhepatitis günstig beeinflussen: die Gewichtsabnahme. Hier scheint eine schlichte Kalorienreduktion genauso gut zu funktionieren wie eine „Low Carb Diät“. In der offenen Studie (n=74) wurden die Teilnehmer*innen entweder beraten zu gesünderem Essen oder zu einer 5:2 Ernährung (2 Tage <600 Kcal, 5 Tage 2.400 Kcal) oder zu Low Carb (Kohlehydrate <10%, Fette 50-80%). Innerhalb von 12 Wochen war der Gewichtsverlust mit -7,4 kg und -7,3 kg bei beiden Ernährungsplänen vergleichbar. Die Beratung führte lediglich zu einer Reduktion um 2,5 kg (Holmer M et al., OS-1627).
EASL
Leitlinie
Nicht
invasive Fibrose-Diagnostik
Bei Risikofaktoren für eine Leberfibrose wie Alkoholabusus, metabolisches Syndrom sollte stets der FIB-4 Score als Marker für die strukturelle Leberschädigung errechnet werden. In diesen Score gehen ein: Alter, GOT, GPT und Thrombozyten. Er kann kostenlos hier berechnet werden: http://gihep.com/calculators/hepatology/%20fibrosis-4-score. Bei Werten >1,3 sollte dann ein Fibroscan durchgeführt werden und bei einem Ergebnis über 8 kPa ist weitere Diagnostik indiziert.
Der Fibroscan (TE) ist eine elegante nicht-invasive Methode. Mit der Elastographie kann in der Regel eine fortgeschrittene Fibrose ausgeschlossen werden, wobei die Cut offs unterschiedlich sein können: NAFALD TE <8 kPa, cALD <8-10 kPa, PSC >9,5 kPa, PBC >10 kPa.
Es sind einige Limitierungen zu beachten. Der Algorithmus evaluierter Lebererkrankungen kann nicht ohne weiteres auf nicht evaluierte Lebererkrankungen übertragen werden. So ist die Elastographie beispielsweise nicht geeignet, um nach einer erfolgreichen Hepatitis C-Behandlung die Regression einer Leberfibrose zu verfolgen.
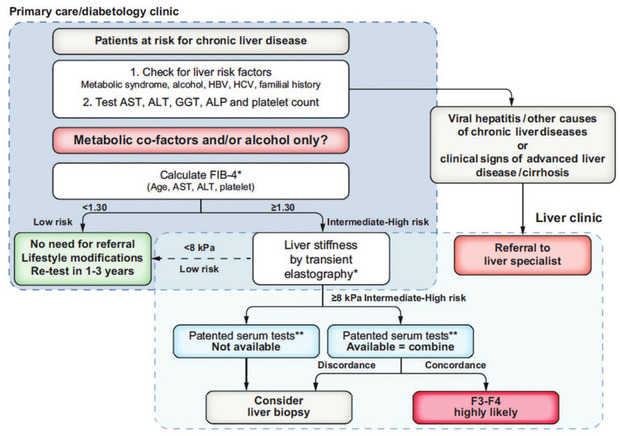
Vorgehen zur Abklärung einer struktuellen Leberschädigung in der Primärversorgung










 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
