MARKUS BACKMUND, MÜNCHEN
Grundlagen der Substitution bei Heroinabhängigen
Die Substitutionsbehandlung ist Therapie der ersten Wahl bei Opioidabhängigkeit. Sie ermöglicht die Diagnose und erfolgreiche, zuverlässige Therapie schwerer zusätzlicher Erkrankungen. Gleichzeitig gibt die Struktur der Substitution den Abhängigen Halt und ist ein optimales Setting für die psychotherapeutische und psychosoziale Betreuung
Ende des 19. Jahrhunderts bis Anfang des 20. Jahrhunderts galt die Opiaterhaltungstherapie als medizinischer Standard. Man ging davon aus, dass einige Patienten dauerhaft Opiate benötigen (Binswanger-Jena 1924, Hösslin 1924, Joel & Fraenkel 1927, Übersicht bei Ullmann 2001). Politisch wurde die Therapie jedoch dann später schlagartig verboten. 1919 entschied der Supreme Court in den USA, dass Abhängigen nicht größere Mengen Morphium verschrieben werden dürfen. In der Folge wurden fast 3.000 Ärzte und zahlreiche Abhängige verhaftet. 1926 wurde die Verschreibung von Morphium für Abhängige auch in Deutschland verboten. Dieses Verbot galt in Deutschland noch ein Viertel Jahrhundert länger als in den USA. Dort wurde aufgrund wissenschaftlicher Studien die Opioiderhaltungstherapie rund 40 Jahre später und damit vor etwa 40 Jahren wieder eingeführt und erstmals die Sub-stitutionsbehandlung Opioidabhängiger mit Methadon beschrieben (Dole & Nyswander 1965, Dole et al. 1966, Kuehn 2005). Im Gegensatz dazu in Deutschland bis Ende der 80er Jahre lediglich der so genannte Königsweg zur Abstinenz finanziert und anerkannt. Die Drogenabhängigen mussten den Kontakt zur Drogenberatungsstelle suchen, einen Lebenslauf schreiben und sich für eine Langzeittherapie bewerben. Zur Entgiftung - damals gab es kaum spezielle Stationen für Entzugsbehandlungen - wurden sie nur aufgenommen, wenn sie die Bewilligung eines Langzeittherapieplatzes vorweisen konnten (Heckmann 1993). Aus ideologischen Gründen wurde jede andere ärztliche Therapieform abgelehnt.
SUCHT IST KRANKHEIT
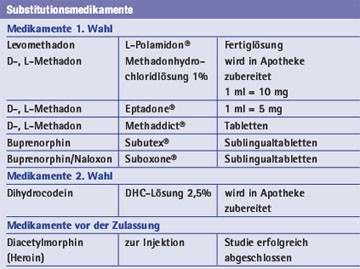
Tab. 1: In Deutschland zur Substitutionsbehandlung zugelassene Medikamente
Schmerzen während des Entzuges wurden als erzieherisch willkommen und günstig angesehen. Die Patientinnen und Patienten sollten ja abstinent werden. Immer wieder wurde auf die Ärzte politischer Druck ausgeübt. Eine Ursache hierfür liegt wohl in der Vorstellung vieler Menschen, dass es eine reine Willenssache sei, den Konsum von Nikotin, Opioiden, Kokain oder Alkohol einzustellen. Auch viele Ärzte haben nach wie vor nicht verinnerlicht, dass es sich bei der Abhängigkeit um eine Krankheit handelt und nicht um einen selbstverschuldeten Zustand, der durch eine Willensentscheidung beendet werden kann. Ähnliche Diskriminierung und Stigmatisierung kann auch bei anderen psychischen Erkrankungen beobachtet werden, wie zum Beispiel bei der Depression. Auch hier ist die Meinung weit verbreitet, ein depressiver Mensch sei faul, er müsse nur aufstehen wollen und arbeiten wollen. Diese durch die Leistungsgesellschaft unterstützte Haltung nährt und verstärkt die Diskriminierung und Stigmatisierung aller psychisch kranken Menschen, vor allem suchtkranker Menschen.
SUBSTITUTION NUR FÜR WENIGE PATIENTEN
Ende der 60er Jahre wurde die in den USA von Dole und Nyswander beschriebene Substitutionsbehandlung auch in Deutschland in Studien untersucht und führte 1991 nach den zu erwartenden guten Ergebnissen zur Zulassung von Levomethadon (L-Polamidon®) zur Substitutionsbehandlung. Allerdings sollte die Ideologie auch ein weiteres Jahrzehnt die sinnvolle medizinische Behandlung erschweren. Nur Patienten, bei denen das Vollbild AIDS diagnostiziert worden war oder die ähnlich schwer krank waren, konnten zu Lasten der Krankenkasse substituiert werden. Selbst 1996 wurde in den NUB-Richtlinien eine Substitutionsbehandlung nur bei Drogenabhängigen mit lebensbedrohlichem Entzugssyndrom, schweren, konsumierenden Krankheiten, opioidpflichtigen Schmerzen oder AIDS sowie in der Schwangerschaft als indiziert angesehen. Obwohl man davon ausgehen musste, dass dadurch nur 2% der Drogenabhängigen erreicht werden, wurde diese enge, fachlich nicht nachzuvollziehende Indikationsstellung in den nächsten Jahren nicht geändert. Veröffentlichungen, z.B. die große amerikanische Studie von Metzger und Mitarbeitern (1993), zeigten, dass Patientinnen und Patienten im Methadonprogramm ein vier- bis fünfmal geringeres HIV-Infektionsrisiko hatten. Doch das hatte keinen erkennbaren Einfluss auf die Vorgehensweise hierzulande. Kollegen an verschiedenen Orten in Deutschland berichteten, dass sich Drogenabhängige absichtlich mit HIV infizierten, um Methadon erhalten zu können.
Erst 2002 wurde beschlossen, die Substitutionsbehandlung bei der Diagnose Opioidabhängigkeit allein als Kassenleistung anzubieten.
GESETZLICHE GRUNDLAGEN
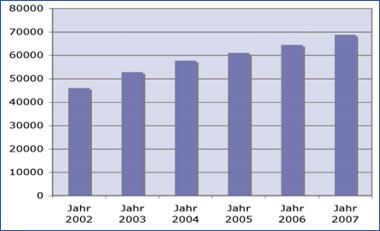
Abb. 1: Patienten in Substitutionsbehandlung
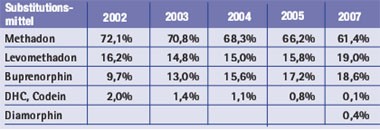
Tab. 2: Art und prozentualer Anteil der gemeldeten Substitutionsmittel in Deutschland 2002-2005
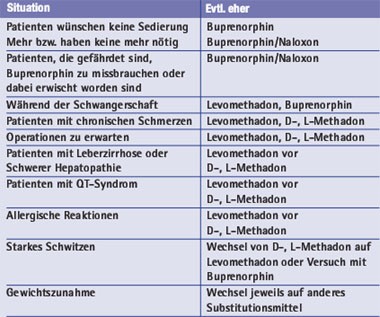
Tab. 3: Entscheidungshilfen bei der Auswahl des Substitutionsmittels
Das Betäubungsmittelgesetz (BtMG), die Betäubungsmittel- verschreibungsverordnung (BtMVV) und die Behandlungs- und Untersuchungsrichtlinien (BUB) regeln, welche Betäubungsmittel unter bestimmten Bedingungen von welchem Arzt verschrieben werden dürfen. Nach der BtMVV (Fassung vom 31.12.2002) besteht eine Indikation für die Verschreibung von Substitutionsmitteln:
- Für die Behandlung der Opiatabhängigkeit mit dem Ziel der schrittweisen Wiederherstellung der Betäubungsmittelabstinenz einschließlich der Besserung und Stabilisierung des Gesundheitszustandes
-
- Für die Unterstützung der Behandlung einer neben der Opiatabhängigkeit bestehenden schweren Erkrankung
-
- Oder für die Verringerung der Risiken einer Opiatabhängigkeit während einer Schwangerschaft und nach der Geburt.
Gemäß der BtMVV ist das Verschreiben eines Substitutionsmittels nicht zulässig, wenn dem Arzt Kenntnisse vorliegen, dass der Patient auch von anderer Seite Substitutionsmittel erhält. Um Mehrfachsubstitutionen zu verhindern, muss seit dem 01.07.2002 jeder Arzt, der ein Substitutionsmittel für einen Patienten verschreibt, gemäß BtMVV § 5a schriftlich und verschlüsselt auf elektronischem Weg den Beginn oder das Ende einer Substitutionsbehandlung an das Substitutionsregister beim Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) melden. Formulare sind elektronisch (www.bfarm.de) oder gedruckt über die Bundesopiumstelle zu beziehen.
MEDIKAMENTE
2002 wurde mit Buprenorphin eine Alternative zu Levomethadon und D-, L-Methadon als Medikament der ersten Wahl zugelassen, gefolgt von der Kombination Buprenorphin/Naloxon im Jahr 2007. Die durchschnittliche, tägliche Dosis beträgt 40 mg Levomethadon bzw. 80 mg D-, L-Methadon (78,6 mg; Backmund et al. 2001a; 80,9 mg; Wittchen et al. 2008). Um Verwechslungen in der Dosishöhe zwischen D-, L-Methadon und Levomethadon zu vermeiden, soll möglichst nur die 1% Methadonhydrochloridlösung rezeptiert werden. So entsprechen 8 ml D-, L-Methadonhydrochloridlösung 1% 8 ml L-Polamidon®-Lösung 0,5%. Neu zugelassen ist das flüssige Methadon als Fertigarzneimittel Eptadone®, bei dem 1 ml 5 mg Methadon entsprechen. Die angestrebte Dosis bei Buprenorphin liegt zwischen 8 und 16 mg, die tägliche Höchstdosis bei 24 mg. Auch wenn letztendlich der Arzt die Entscheidung treffen muss, welches Betäubungsmittel er verschreibt, so sollte Entscheidungsfindung gemeinsam mit dem Patienten erarbeitet werden (Tab. 3). Zu beachten sind grundsätzlich mögliche Wechselwirkungen zum Beispiel bei einer bereits bestehenden oder in Zukunft notwendigen HIV-Medikation. Hier sind vor allem Efavirenz und Nevirapin, aber auch Tipranavir zu nennen, die bei Methadonsubstitutionsbehandlung Entzugssymptome auslösen und eine Dosiserhöhung des Methadons notwendig machen können (Vergl. Beitrag Hartwig Klinker, Seite 18-21).
WIRKUNG DER SUBSTITUTIONSBEHANDLUNG
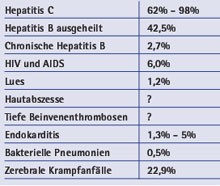
Tab. 4: Häufige somatische Krankheiten bei Opioidabhängigen
Die Substitutionsbehandlung ist bei den meisten opioidabhängigen Patientinnen und Patienten die Therapie der ersten Wahl. Täglich kommt der Patient in die Praxis, um das Opioid zu erhalten. Somit begegnet er täglich die ihm immer vertrauter werdenden gleichen Mitarbeiterinnen und Mitarbeiter eines Teams, die sich ihm empathisch und suchtmedizinisch professionell zuwenden. Diese Zuverlässigkeit des täglichen Daseins, unabhängig ob es sich um einen Wochentag, Feiertag, Weihnachten oder Ostern handelt, wird von den meisten Patientinnen und Patienten zum ersten Mal so erlebt und stellt an sich eine nicht zu unterschätzende therapeutische Qualität dar. Die geregelte Substitutionsbehandlung gibt in ihrer Struktur einen Halt und bildet gemeinsam mit der empathischen Atmos-phäre eines der besten psychotherapeutischen Settings. Psychosoziale Gesprächsangebote und Unterstützung gehören zum festen Bestandteil. Über die kausale Therapie der Suchterkrankung hinaus, ermöglicht die Substitutionsbehandlung eine Diagnostik und falls notwendig komplizierte, lang dauernde Therapien. Beim Erstkontakt und einmal pro Jahr sollte auf Infektionskrankheiten untersucht werden (Tab. 4). Falls kein Immunschutz besteht, sollte gegen Hepatitis A und Hepatitis B geimpft werden. Die chronische Hepatitis C kann sehr erfolgreich behandelt werden. Das pegylierte Interferon wird einmal pro Woche vor der Substitutionsmittelvergabe subkutan injiziert, Ribavirin wird täglich zusammen mit dem Substitutionsmittel eingenommen. So kann eine fast 100% Adhärenz erreicht werden (Backmund et al. 2001b). Durch die Vereinfachung der antiretroviralen Therapie von 24 Tabletten täglich auf wenige oder gar nur noch eine Tablette pro Tag kann ebenfalls eine praktisch 100%ige Tabletteneinnahme erreicht werden.
Literatur
GEGEN DISKRIMINIERUNG UND STIGMA 
Die Stigmatisierung von Drogenabhängigen betrifft nicht nur die Süchtigen selbst, sondern auch die behandelnden Ärzte, wie Frau Professorin Kreek, ehemalige Mitarbeiterin von Professor Dole, anlässlich des 40-jährigen Geburtstages der Methadonbehandlung erklärte: "There is a stigma against addictions, addicts, and - sadly - treatment providers" (Kuehn 2005). Daher reicht es nicht aus, nur zu behandeln. Vielmehr muss durch Aktionen gegen die Diskriminierung suchtkranker Menschen (AST e.V.: www.antistigma.de) etwas dafür getan werden, dass sich die Einstellung der Gesellschaft und insbesondere der Ärzte ändert. Hier kann man von der erfolgreichen Bewegung gegen die Diskriminierung von HIV-Infizierten Menschen viel lernen. Mitte der 1980ger Jahre zu Beginn der AIDS-Epidemie wurden HIV-Infizierte meist doppelt diskriminiert wegen ihrer HIV-Infektion und wegen ihrer Homosexualität (Backmund 1994). Das Tragen der roten AIDS-Schleife und das Sich-Outen prominenter, angesehener Menschen, führte zu einer großen Solidarität und schränkte die Diskriminierung erfolgreich ein. Von der Angst vor einer HIV-Epidemie hat sogar das vormals monotone Therapieangebot für Opioidabhängige profitiert. Das Abstinenzdogma begann zu wanken.
Backmund M: Drogenabhängig und HIV-infiziert - doppelt diskriminiert. In: Jäger H (Hrsg) HIV-Medizin. Möglichkeiten der individualisierten Therapie. Ecomed-Verlag, Landsberg/Lech 1994, S. 391-395
Backmund M, Meyer K, Eichenlaub D, Schütz CG: Predictors for completing an inpatient detoxification program among intravenous heroin users, methadone substituted and codeine substituted patients. Drug Alcohol Depend 2001a; 64: 173-180
Backmund M, Meyer K, von Zielonka M, Eichenlaub D. Treatment of hepatitis C infection in injection drug users. Hepatology 2001b 34: 188-193
Binswanger-Jena O: Die Haager Internationale Opium-Konvention und Artikel 69 der Bundesverfassung. Schweiz Med Wschr 54 (1924) 517-522
Dole VP, Nyswander M: A medical treatment for diacethylmorphine (heroin) addiction - a clinical trial with methadone hydrochloride. JAMA 193 (1965) 80-84
Dole VP, Nyswander M, Kreek MJ. Arch Intern Med 1966; 118: 304-309
Dole VP, Newman RG, Joseph H: Heroin addiction: a public health problem. Med N Amer 15 (1991) 1943-1945
Joel E, Fraenkel F: Öffentliche Maßnahmen gegen den Missbrauch von Betäubungsmitteln. Klinische Wochenschrift 22 (1927) 1053-1057
Heckmann W, Püschel K, Sschmoldt A, Schneider V, Schulz-Schaeffer W, Soellner R, Zenker C, Zenker J: Drogennot- und -todesfälle. Eine differentzierte Untersuchung der Prävalenz und Ätiologie der Drogenmortalität: Drogentodesfälle in Berlin, Bremen, Hamburg, Drogennotfälle in Bremen und Hamburg. Nomos Verlagsgesellschaft Baden-Baden. Band 28 Schriftenreihe des Bundesministeriums für Gesundheit (1993)
Hösslin R: Ueber die Behandlung des Morphinisums. MMW 66 (1924) 1567-1569
Klinker H. Wechselwirkungen zwischen antiretroviraler Therapie (ART) und Substitutionsmedikamenten. Suchtmed 2008; 10 Suppl1): S36-S43
Kuehn BM. Methadone treatment marks 40 years. JAMA 2005; 294: 887-889
Metzger DS, Woody GE, McGlellan AT, O'Brien CP, Druley P, Navaline H, Philipos D, Stolley P, Abrutyn E: Human immunodeficiency virus seroconversion among intravenous drug users in an dout of treatment: an 18-month prospective follow-up. J Aquir Immune Defic Syndr 6 (1993) 1049-1055
Ullmann R: Geschichte der ärztlichen Verordnung von Opioiden an Abhängige. Suchttherapie 2001; 2: S20-S27
Wittchen H-U, Apelt SM, Soyka M, Gastpar M, Backmund M, Gölz J, Kraus MR, Tretter F, Schäfer M, Siegert J, Scherbaum N, Rehm J, Bühringer G. Feasibility and outcome of substitution treatment of heroin-dependent patients in specialized substitution centers and primary care facilities in Germany: A naturalistic study in 2694 patients. Drug Alcohol Depend 2008; 95: 245-257










 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
