MILO HUBER, ZÜRICH
HIV bei Drogenabhängigen
Erfahrungen aus der Schweiz
Intravenöser Drogenkonsum (IVDU) mit Tausch oder gemeinsamem Gebrauch von Spritzenutensilien ist nach wie vor eine häufige Art von HIV Transmission in Europa. Etwa 30% der Patienten in der Schweizerischen HIV Kohortenstudie (SHCS) haben sich auf diesem Weg infiziert. Diese Patienten werden als IVDU bezeichnet, unabhängig von den aktuellen Drogen-Konsumgewohnheiten.
Die HIV-Kombinationstherapie (ART) hat Morbidität und Mortalität der HIV Infektion dramatisch reduziert. Allerdings haben nicht alle HIV-Infizierten in gleichem Ausmaß profitiert. Insbesondere IVDU haben nach wie vor ein höheres Risiko von HIV-assoziierten Erkrankungen als andere Patientengruppen (Nicht-IVDU).1 Die Gründe dafür sind nicht restlos geklärt. Unbestritten ist jedoch, dass IVDU im Vergleich zu Nicht-IVDU seltener antiretroviral behandelt werden und dass die Behandlung virologisch, immunologisch und klinisch seltener erfolgreich ist.
HÖHERE BARRIEREN
Für IVDU sind die Barrieren zu einer wirkungsvollen Behandlung höher. Das liegt einerseits an den Patienten selbst, andererseits aber auch an der Einstellung der Gesundheitsversorger. Aktiver Konsum illegaler Drogen, psychiatrische Komorbidität, jüngeres Alter, weibliches Geschlecht, fehlende Behandlung der Suchterkrankung, Gefängnisaufenthalt und fehlende Erfahrung der Grundversorger mit HIV-Behandlung bei Drogenpatienten sind mit Nicht-Behandlung der HIV-Infektion assoziiert. Diese geringere Wahrscheinlichkeit des Einleitens einer ART sowie der geringere Erfolg der Therapie sind nicht nur im Hinblick auf die Prognose des einzelnen Patienten relevant, sondern kann durch die Transmission von Wildtyp- bzw. resistenten Viren zu einer höheren HIV-Prävalenz in der Gruppe der IVDU mit entsprechend höheren Gesundheitsausgaben führen.
IVDU SIND KEINE HOMOGENE GRUPPE
Als wichtiger Grund für das Nicht-Einleiten sowie den geringeren Erfolg der ART bei IVDU wird immer wieder die schlechte Adhärenz dieser Patienten genannt. In einigen Studien wurde auch eine verminderte Adhärenz dokumentiert. Andere Untersuchungen belegen wiederum, dass insbesondere im Rahmen der Opioidsubstitution auch bei IVDU eine gute Therapietreue möglich ist.2 Der Grund für diese Diskrepanz ist die unterschiedliche Definition der Gruppe der IVDU.
In den meisten Studien zur antiretroviralen Therapie bei Drogenpatienten wird unter IVDU die Patientengruppe verstanden, die sich mit intravenösem Drogenkonsum angesteckt hat. Eine weitere Differenzierung erfolgt nicht, obwohl die Gruppe der IVDU keineswegs homogen ist. Vielmehr kann man vier Patientengruppen/Situationen unterscheiden:
- Ex-IVDU - Patienten, die stabil abstinent sind
- Stabile Substituierte - Patienten in Substitutionsprogrammen ohne Beikonsum
- Instabile Substituierte - Patienten in Substitutionsprogrammen mit regelmäßigem Beikonsum
- IVDU ohne Substitution
DATEN DER SHCS
In der Schweizerischen HIV-Kohortenstudie (SHCS) wurden die oben genannten Subgruppen von IVDU detailliert untersucht. Nicht alle IVDU-Untergruppen in der SHCS hatten die gleiche Wahrscheinlichkeit, eine ART zu erhalten. Die Wahrscheinlichkeit, nicht behandelt zu werden, korrelierte insbesondere mit dem intravenösen Konsum, weniger mit der Substitution. IVDU mit fortgesetztem intravenösen Konsum mit oder ohne Substitution wurde signifikant seltener behandelt als Nicht-IVDU, Ex-IVDU und stabil substituierte IVDU.
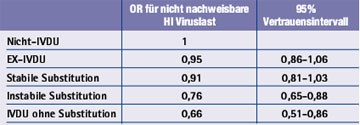
Tab. 1: Wahrscheinlichkeit (OR = odds ratio) für eine nicht nachweisbare Viruslast unter HAART in der SHCS
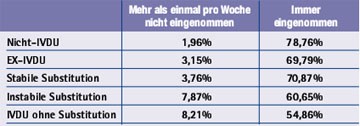
Tab. 2: Selbstdeklarierte Adhärenz im vergangenen Monat in der SHCS
Die ART war bei den verschiedenen Gruppen der IVDU auch unterschiedlich erfolgreich. Die Wahrscheinlichkeit eine Viruslast unter der Nachweisgrenze zu erreichen, war bei Nicht-IVDU, Ex-IVDU und Patienten in stabilem Substitutionsprogramm vergleichbar, bei intravenös konsumierenden Patienten jedoch signifikant geringer, unabhängig davon, ob eine Opiatsubstitution stattfand oder nicht (Tab. 1).
ADHÄRENZ
Die Therapietreue von Nicht-IVDU unterschied sich nicht wesentlich von der bei IVDU, die abstinent geworden sind oder sich stabil in einem Substitutionsprogramm befanden. Dagegen haben nicht stabile Patienten sowohl innerhalb als auch außerhalb der Substitution eine deutlich reduzierte Adhärenz (Tab. 2).
Im Gegensatz zur Adhärenz, der Wahrscheinlichkeit einer ART und dem virologischen Erfolg der Therapie waren Morbidität und Mortalität bei Nicht-IVDU, Ex-IVDU und stabil substituierten IVDU deutlich unterschiedlich. AIDS-definierende Ereignisse wurden in der SHCS bei den abstinent gewordenen Patienten sowie stabil Substituierten bedingt durch die erfolgreiche ART nicht häufiger beobachtet, dennoch war die Mortalität dieser Patienten signifikant höher als der Nicht-IVDU. Dies ist vor allem auf nicht AIDS-assoziierte Erkrankungen zurückzuführen, z.B. Lebererkrankungen, Folgen von Endokarditis usw.2, 3, 4
ANTIRETROVIRALE BEHANDLUNG
Die Empfehlungen der wichtigsten publizierten Behandlungsrichtlinien5 zum Behandlungsbeginn und antiretroviralen Regime unterscheiden nicht zwischen IVDU und Nicht-IVDU. Es gibt keine Daten, die für die Gruppe der IVDU oder eine der erwähnten Subgruppen einen anderen Behandlungsbeginn oder die Wahl von prinzipiell anderen Substanzen als bei Nicht-IVDU sprechen. Das gleiche gilt für Indikationen zum Wechsel des antiretroviralen Regimes.
DAART - AM BESTEN EINMAL TÄGLICH
Eine antiretrovirale Behandlung setzt - unabhängig vom Transmissionsmodus - die Fähigkeit voraus, die Behandlung mit guter Adhärenz durchzuführen. Die Daten aus der SHCS implizieren, dass dies in einem stabilen Opiatsubstitutionsprogramm eher gelingt als ohne Substitution oder bei fortgesetztem intravenösen Beikonsum. Zusätzlich gibt es randomisierte Studien, die zeigen, dass IVDU die DAART (tägliche beobachtete Abgabe der Medikamente im Rahmen von Opiatsubstitution) gut akzeptieren und die Ergebnisse der antiretroviralen Behandlung dadurch signifikant verbessert werden.6 Therapieregime, die eine einmal tägliche Einnahme ermöglichen, sind bei DAART einfacher und erfolgreicher als Regime, bei denen "take home Dosen" nötig sind.
INTERDISZIPLINÄRE ZUSAMMENARBEIT
Ebenfalls besteht eine Evidenz, dass psychiatrische Komorbidität die Adhärenz verschlechtert, die Abbruchrate bei antiviraler Therapie erhöht, und die Behandlungsergebnisse beeinträchtigt. Eine gute Zusammenarbeit von Substitutionsärzten, Psychiatern/Psychologen und HIV-Behandlern mit Expertise im Umgang mit Drogenpatienten kann das Ergebnis verbessern. Möglicherweise ist es von Vorteil, wenn alle Behandlungen am gleichen Ort stattfinden.
SPEZIFISCHE PROBLEME

Fortgesetzter intravenöser Beikonsum, aktive psychiatrische Komorbidität und soziale Instabilität können die Adhärenz gefährden. Hier ist es möglicherweise sinnvoll, eine ART erst nach der Stabilisierung durch eine Suchttherapie einzuleiten. Bei niedrigen CD4-Zellen (<200/µl) beinhaltet eine Therapieverzögerung allerdings auch das Risiko opportunistischer Erkrankungen. In dieser Situation sollte dem Patienten entsprechend den Leitlinien neben der Substitution auch eine ART angeboten werden.
Interaktionen gehören ebenfalls zu den häufigsten Problemen bei IVDU unter ART. Die Interaktionen sind teilweise bedingt durch den Abbau von Methadon durch das Enzym CYP450, 3A4 und 2D6. Es kann zur Methadonunterdosierung mit Opiat-Entzugssymptomen und dadurch zum Abbruch von Substitution und/oder ART kommen. Klinisch relevante Methadonüberdosierung mit Long-QT-Syndrom und gefährlichen Herzrhythmusstörungen sind ebenfalls beschrieben. Heroin, Buprenorphin und Morphium haben weniger Interaktionen mit den antiretroviralen Substanzen als Methadon. Auch Psychopharmaka, die bei IVDU häufig eingesetzt werden, können mit Opiaten und antiviralen Substanzen interagieren. Zu nennen sind hier insbesondere Antidepressiva, Neuroleptika und bestimmte Antiepileptika, die auch als sogenannte Mood-Stabilisatoren (z.B. Carbamazepin) (vergl. Beitrag Hartwig Klinker Interaktionen ART - Substitution).
Literatur
1. Moore R. et al. Differences in HIV Disease Progression by Injecting Drug Use in HIV Infected Persons in Care. JAIDS 2004, 35: 46-51
2. Huber M. Stategien zur Ersttherapie. Review. Suchtmedizin 2008 1 Supp.18-29
3. Huber et al. Adherence to antiretroviral Treatment of HIV-infected Persons with or without Ongoing Injection Drug Use or in a Drug Addiction Treatment Program: The Swiss HIV Cohort Study. Abstract book World AIDS Conference Mexiko 2008
4. Huber et al. Antiretroviral therapy of HIV-infected intravenous drug users and persons in a drug addiction treatment program: The Swiss HIV Cohort Study. Abstract book World AIDS Conference Toronto 2006
5. EACS Guidelines to antiretroviral treatment (www.eucs/eu)
6. Lukas GM et al. DAART in methadone clinics is associated with improved HIV treatment outcomes, compared with outcomes among concurrent comparison groups. CID 2006, 42(11): 1628-35










 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
