Johannes R. Bogner, München
Nukleosidfreie Therapie in der Firstline?
Nukleoside
Nukleoside sind durch die Ersteinführung von Zidovudin (AZT, 1987) und die weitere historische Entwicklung hin zur zweier- und dreier-Nukleosidkombination zu einem scheinbar nicht wegzudenkenden Bestandteil der antiretroviralen Therapie geworden. Das Wort „Backbone“ ist bezeichnend für diese Tatsache. Backbone suggeriert Standfestigkeit, Sicherheit und Notwendigkeit. Alle drei Assoziationen sind aber bei genauer Betrachtung hinterfragbar.
Standfestigkeit
Die Standfestigkeit von Nukleosiden im Sinn der antiretroviralen Potenz ist relativ gering. Für sich alleine betrachtet rangieren Nukleoside in einer Monotherapie in der „Effektivitätsklasse“ von maximal einer log10-Stufe Viruslastreduktion im Plasma. Könnte man die Wirkungen beider Nukleoside addieren, dann wäre die Effektivität von zwei Substanzen zusammengenommen höchstens so groß wie diejenige der „Hauptsubstanz“ in der Dreierkombination. Dabei handelt es sich – auch historisch entstanden - entweder um einen Proteaseinhibitor (geboostert) oder ein Nicht-Nukleosid. Im Grunde sollte bei der Hauptsubstanz dann logischerweise von „Frontbone“ als Pendant zum „Backbone“ gesprochen werden. Da es das Wort Frontbone aber im Englischen nicht gibt, müssten wir es definieren als „Medikament der ersten Reihe“ oder auch Medikament mit der Hauptwirkung.
Sicherheit
Die Sicherheit von Nukleosiden ist im
Großen und Ganzen akzeptabel. Dennoch gibt es relevante Nebenwirkungen,
insbesondere bereiten mögliche Langzeitnebenwirkungen Probleme. Diese
Nebenwirkungen leiten sich nahezu alle von einer mitochondrialen
Funktionsstörung ab. Teilweise sind diese Nebenwirkungen Therapielimitierend,
sie können aber auch lebensbedrohlich sein (z.B. Laktatazidose). So haben die
Neuropathie und Lipoatrophie zu einem geringeren Einsatz von Didanosin und
Stavudin geführt. Die Myelotoxizität und auch die früh einsetzende Übelkeit
limitiert den Einsatz von Zidovudin. Bei dem Nukleotid Tenofovir bereitet die
Nephrotoxizität Probleme und das
Risiko der Osteoporose im Langzeitverlauf ist nicht geklärt.
Die Möglichkeit einer Hypersensitivitätsreaktion ist bei HLA-B5701-positiven
Personen eine Gegenanzeige für den Einsatz von Abacavir. Diskutiert wird auch
ein ungünstiger Einfluss der Substanz auf das kardiovaskuläre Risiko. Die
„verbleibenden“ Substanzen Lamivudin und Emtricitabin gelten als gut
verträglich, sind aber bezüglich ihrer intrinsischen Langzeitnebenwirkungen nie
systematisch untersucht worden. Da nahezu jede ART eine der beiden Substanzen
enthält, könnten häufige Langzeiteffekte wie Lipodystrophie, metabolisches Syndrom
und Neuropathie damit assoziiert sein, ohne dass jemals eine Chance bestünde,
das über Studien oder Kohortenanalysen dingfest zu machen.
Notwendigkeit
Die Notwendigkeit von Nukleosiden in der ART ergab sich bislang immer aus dem Konzept der divergenten Therapie, die versucht, das Virus an zwei Angriffspunkten in der Replikation zu hemmen. Im Zeitalter der fünf Angriffspunkte relativiert sich nun diese Notwendigkeit. Bislang ist es zwar Gewohnheit, die Therapie mit zwei Nukleosiden zu bestücken, aber die virologische Notwendigkeit ist heute nicht mehr zwingend nachvollziehbar.
„Nukleosidfrei“
Eine nukleosidfreie Therapie wäre zu definieren als ART, die ganz ohne Nukleoside auskommt. Seit der Dupont-Studie 006 sind solche Therapien immer wieder in verschiedenen Formen eingesetzt worden (Staszewski et al., 1999). In der ersten Studie (006) ging es um den Vergleich von drei Armen: Indinavir/Lamivudin/Zidovudin versus Efavirenz/Lamivudin/Zidovudin versus Indinavir/Efavirenz. Diese Studie zeigte, dass im Prinzip eine Kombination von NNRTI und Proteasehemmern virologisch funktioniert, auch ohne Hinzufügen von Nukleosiden. Einzelbeobachtungen von Patienten in dieser Studie hinterließen den Eindruck, dass das Weglassen von Nukleosiden das Risiko einer Lipodystrophie vermindert. Nicht zuletzt deshalb begann man, in mehr oder minder großen Pilotstudien weitere nukleosidfreie Ansätze zu versuchen. Neben der Kombination von Lopinavir/Ritonavir mit Efavirenz wurde auch die Kombination mit beiden Nicht-Nukleosiden oder nur mit Nevirapin geprüft. Die virologische und immunologische Wirksamkeit erwies sich als gut. Die Durchführbarkeit solcher Therapien galt aber bei Patient wie auch Arzt als anstrengend. Auf der einen Seite mussten wesentlich mehr Pillen geschluckt werden als bei einer kompakten Nukleosidtherapie (z.B. Trizivir®) und auf der anderen Seite mussten die vielen potentiellen Interaktionen beachtet werden. Aus diesem Grund schienen bei PI-NNRTI-Kombinationen häufige Plasmaspiegelkontrollen erforderlich.
„Nukesparend“
Neben der nukleosidfreien Therapie wäre auch eine nukleosidsparende oder nukleosidarme Therapie denkbar und vielleicht zu definieren als eine Kombination, die nur ein Nukleosid enthält. Dazu liegen in der Ersttherapie aber keine systematischen Daten und Erfahrungen vor.
Firstline
Bei der Firstline-Therapie handelt es sich um die erste Therapie einer Erkrankung, die bislang unbehandelt war. Der Begriff „Firstline“ kann nicht mit „Therapie der ersten Wahl“ übersetzt werden, sondern bezieht sich ganz klar auf den zeitlichen Verlauf: Die erste Therapie, die möglicherweise bei fehlender Effektivität oder anderen Gründen von einer anderen Therapie gefolgt wird („secondline“).
In der HIV-Therapie wird aktuell von allen gängigen Leitlinien eine Ersttherapie mit der Kombination von zwei Nukleosiden und einem „Frontbone“ empfohlen. Im Therapiealltag heißt das, dass mehr als 50% der Patienten einen NNRTI (Nevirapin oder Efavirenz) erhalten. Die Nukleosidkombination besteht meist aus Tenofovir/Emtricitabin bzw. Abacavir/Lamivudin, kann aber alternativ auch andere Kombinationen enthalten.
Die Effektivität der verschiedenen Firstline-Regime in Studien wird von Bartlett regelmäßig in einer Analyse verglichen (Bartlett et al., 2006). Daraus ist zu entnehmen, dass unter Studienbedingungen maximal 90% der Patienten das Therapieziel einer nicht nachweisbaren Viruslast erreichen und für wenigstens ein Jahr halten. Im Therapiealltag der Praxis und Klinikambulanz zeigt sich jedoch, dass bis zu 50% der Patienten ihre erste medikamentöse Dreierkombination innerhalb des ersten Therapiejahres wechseln, da eine der drei Komponenten nicht gut genug vertragen wird.
Bisherige Erfahrungen ohne Nukes
In der Literatur finden sich neben der eben erwähnten ersten nukleosidfreien Studie weitere Projekte, die sich mit nukleosidfreien Therapien unterschiedlicher Arten auseinandergesetzt haben. Zu nennen ist dabei die sogenannte BIKS-Studie. Bei 65 therapienaiven und bei 21 RTI-naiven vorbehandelten Teilnehmern wurde die Kombination von geboostertem Lopinavir mit Efavirenz eingesetzt. Dabei erreichten in der intention to treat (ITT)-Analyse nach 48 Wochen 69% der Teilnehmer eine Viruslast (VL) <50 K/ml und 73% eine VL <400 K/ml. Der mittlere CD4-Anstieg lag bei 241/µl gegenüber Baseline (Allavena et al., 2005).
Eine Kombination von Nevirapin mit Lopinavir/Ritonavir wurde in der NEKA-Studie überprüft (Negredo et al., 2005). Bei 31 vorbehandelten Patienten, die eine VL unter der Nachweisgrenze hatten, wurde auf die Kombination LPV/r + NVP umgesetzt oder weiterhin mit LPV/r und zwei Nukleosiden behandelt. Nach 48 Wochen waren alle Patienten in der 2NRTI/PI-Gruppe weiterhin unter der Nachweisgrenze. In der LPV/r + NVP-Gruppe waren noch 87,5% unter der Nachweisgrenze von 80 K/ml. Der CD4-Anstieg fiel in der nukleosidfreien Gruppe mit 300/µl höher aus als in der konventionellen Therapiegruppe (155/µl).
In der ACTG 5142-Studie wurden in einer offenen Studie drei Arme miteinander verglichen: EFV + 2NRTI (EFV-Gruppe), LPV/r + 2 NRTI (LPV-Gruppe) und LPV/r + EFV (Nukleosidfreie Gruppe). Insgesamt 757 Patienten wurden randomisiert. Die Ausgangs CD4–Zahl dieser therapienaiven Patienten lag im Durchschnitt bei 191/µl und die mittlere VL bei 4,8 log10/ml. Nach einer medianen Beobachtungszeit von 112 Wochen war die Zeit bis zum virologischen Versagen in der EFV-Gruppe signifikant länger als in der LPV-Gruppe (p=0,006) während kein signifikanter Unterschied zur nukleosidfreien Gruppe bestand (Zuger, 2006). Bei Woche 96 waren in der EFV-Gruppe 89%, in der LPV–Gruppe 77% und in der nukleosidfreien Gruppe 83% der Patienten unter der Nachweisgrenze von 50 K/ml. Bezüglich der Häufigkeit von Nebenwirkungen mit Therapieabbrüchen ergaben sich keine signifikanten Unterschiede zwischen den Gruppen. Allerdings war zum Zeitpunkt des virologischen Versagens ein höherer Anteil von Virusresistenzen in der nukleosidsparenden Gruppe festzustellen (Riddler et al., 2008) (Abb. 1).
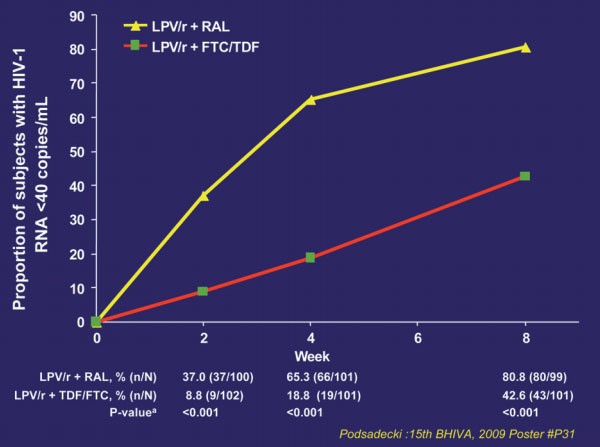
Abb.
1: LPV/r plus RAL vs. LPV/r plus TDF/FTC. Anteil der Patienten <50
Kopien/ml
Beispiel Doppel–PI
Eine der bekanntesten Studien im Bereich der nukleosidfreien Doppel-PI Therapien ist die LOPSAQ-Studie bei vorbehandelten Patienten (Staszewski et al., 2006). Bei 128 vorbehandelten Patienten wurde aufgrund von Nebenwirkungen und/oder Therapieversagen eine Umstellung auf die nukleosidfreie Kombination vorgenommen. Das virologische Ansprechen lag mit einem Anteil von 61% nach 48 Wochen und einer VL-Reduktion um 2,9 log10-Stufen erfreulich hoch, wenn man bedenkt, dass es sich um eine heftig vorbehandelte Patientengruppe handelte. Allerdings kam es bei 59 Patienten zu einer Beendigung der Therapie: bei 37 wegen Unverträglichkeit, bei 18 wegen virologischem Versagen und bei 4 Patienten wegen zu hoher Tablettenzahl.
Eine weitere Studie zum Thema der PI-Kombinationen ist die LORAN-Studie. Hier wurde Lopinavir/r mit Atazanavir kombiniert und einer Vergleichsgruppe gegenübergestellt (LPV/r + 2 RTI). Insgesamt wurden 77 therapienaive Patienten eingeschlossen. Nach 24 Wochen ergab sich für die Doppel-PI behandelten Patienten keine virologische oder immunologische Unterlegenheit des Regimes (Ulbricht et al., 2009).
Neue Kandidaten für Regime ohne Nukes
In einem der ersten klinischen Entwicklungsprotokolle von Raltegravir (Integraseinhibitor) wurde nach einer initialen Monotherapiephase zu einem Vergleich in der Dreierkombination mit Efavirenz übergegangen. Hier zeigte Raltegravir In allen Dosisgruppen eine ähnlich starke Reduktion der Viruslast von etwa 2,2 log in den ersten 9 Tagen (Markowitz et al., 2006; Markowitz et al., 2007). Im Vergleich mit allen anderen bekannten antiretroviralen Substanzen ist dies gleichbedeutend mit maximaler antiviraler Potenz. Grundsätzlich gilt für die Viruskinetik, dass ein rascher Abfall Korrelat einer hohen antiviralen Wirkung ist. Bei der Hepatitistherapie gibt es sogar einen Zusammenhang zwischen initialer Viruskinetik und dem letztendlichen Ansprechen bezüglich eines Sustained Virologic Response. Theoretisch wäre also der Einsatz von Raltegravir in der frühen und sehr frühen HIV-Therapie von Vorteil. Allerdings gibt es zu dieser Frage noch keine Daten. Die Ergebnisse solcher Untersuchungen sind in der Zukunft sicherlich geeignet, das Konzept einer Frühbehandlung zu verändern.
In der zweiten Phase der Studie 004 wurde Raltegravir in Kombination mit TDF/FTC im Vergleich mit Efavirenz/TDF/FTC für 48 Wochen angewandt. In jeder der Raltegravir Dosis-Gruppen wurde die untere Nachweisgrenze der VL von <50 K/ml schneller erreicht als in der EFV-Gruppe. Bereits an Tag 15 lag die VL unter Raltegravir bei 30% der Patienten unter der Nachweisgrenze. Im Vergleich dazu lag der Prozentsatz in der EFV-Gruppe bei 11% (p=0,047). Erst zu den Messungen an Tag 85 und 112 näherten sich die Erfolgskurven wieder an.
Maraviroc wurde im Rahmen der Firstline ebenfalls mit zwei Nukleosiden eingesetzt. Maraviroc ist nicht nur durch die Neuartigkeit seines Wirkungsmechanismus charakterisiert, sondern es zeichnet sich auch durch gute Kombinierbarkeit, günstige pharmakologische Eigenschaften und subjektive Verträglichkeit aus. Nicht zuletzt deshalb wird die Einführung von Maraviroc Einfluss nehmen auf die Gestaltung einer HAART im individuellen Fall und die Gestaltung von HAART-Therapieempfehlungen. Die Re-Analyse von Daten aus der Merit-Studie (Firstline Maraviroc mit zwei Nukleosiden) zeigt, dass bei passendem R5-Tropismus kein Unterschied zu einem Standardregime besteht, was den antiviralen Effekt betrifft.
Entwicklungsmöglichkeiten
Aus den aufgezeigten Erfahrungen mit nukleosidsparenden Regemies wie auch aus der guten Kombinierbarkeit der neuen Substanzen ergibt sich, dass heute nukleosidfreie Therapien möglich sind, ohne dass die Tablettenzahl und Interaktionspotentiale hier noch einen wesentlichen Hinderungsgrund darstellen. Interessant ist dieser Ansatz vor dem Hintergrund der Einsparung möglicher Toxizitäten und nicht zuletzt von finanziellen Ressourcen. Eine ähnliche Hypothese lag allerdings auch der SMART-Studie zugrunde, die dann vorzeitig abgebrochen wurde, weil genau das Gegenteil der Hypothese eintrat. Auch jetzt laufen entsprechende Studien. Das erste Ergebnis der PROGRESS-Studie, in der Lopinavir/r in Kombination mit Raltegravir versus Tenofovir/Emtricitabin geprüft wird, zeigt nach acht Wochen erneut einen deutlich schnelleren Viruslastabfall unter Raltegravir (Abb. 2). Entscheidend werden jedoch die Langzeitergebnisse sein, diese gilt es abzuwarten.
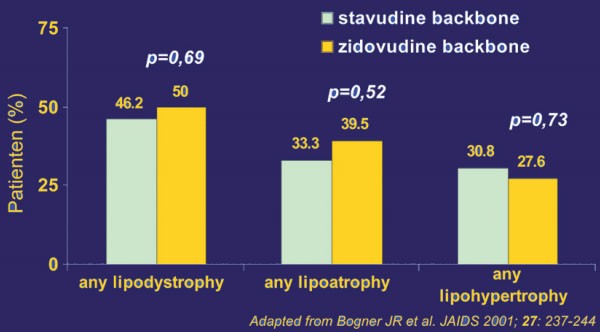
Abb. 2: Lipodystrophie als Nukleosid-Nebenwirkung bei AZT und d4T
Literatur
Allavena, C. et al., 2005, Efficacy and tolerability of a nucleoside reverse transcriptase inhibitor-sparing combination of lopinavir/ritonavir and efavirenz in HIV-1-infected patients: J.Acquir.Immune.Defic.Syndr., v. 39, no. 3, p. 300-306.
Bartlett, J. A., M. J. Fath, R. Demasi, A. Hermes, J. Quinn, E. Mondou, and F. Rousseau, 2006, An updated systematic overview of triple combination therapy in antiretroviral-naive HIV-infected adults: AIDS, v. 20, no. 16, p. 2051-2064.
Markowitz, M. et al., 2006, Antiretroviral activity, pharmacokinetics, and tolerability of MK-0518, a novel inhibitor of HIV-1 integrase, dosed as monotherapy for 10 days in treatment-naive HIV-1-infected individuals: J.Acquir.Immune.Defic.Syndr., v. 43, no. 5, p. 509-515.
Markowitz, M. et al., 2007, Rapid and durable antiretroviral effect of the HIV-1 Integrase inhibitor raltegravir as part of combination therapy in treatment-naive patients with HIV-1 infection: results of a 48-week controlled study: J.Acquir.Immune.Defic.Syndr., v. 46, no. 2, p. 125-133.
Negredo, E. et al., 2005, Lopinavir/ritonavir plus nevirapine as a nucleoside-sparing approach in antiretroviral-experienced patients (NEKA study): J.Acquir.Immune.Defic.Syndr., v. 38, no. 1, p. 47-52.
Riddler, S. A. et al., 2008, Class-sparing regimens for initial treatment of HIV-1 infection: N.Engl.J.Med., v. 358, no. 20, p. 2095-2106.
Staszewski, S. et al., 2006, The LOPSAQ study: 48 week analysis of a boosted double protease inhibitor regimen containing lopinavir/ritonavir plus saquinavir without additional antiretroviral therapy: J.Antimicrob.Chemother., v. 58, no. 5, p. 1024-1030.
Staszewski, S. et al., 1999, Efavirenz plus zidovudine and lamivudine, efavirenz plus indinavir, and indinavir plus zidovudine and lamivudine in the treatment of HIV-1 infection in adults. Study 006 Team: N.Engl.J.Med., v. 341, no. 25, p. 1865-1873.
Ulbricht, K. U., B. Salzberger, M. Stoll, G. M. Behrens, H. Jessen, B. Kuhlmann, A. Trein, H. Heiken, and R. E. Schmidt, 2009, Virological Response in a Double-Protease-Inhibitor, RTI-sparing regimen in naive HIV-1-infected patients: 24 week analysis of the LORAN trial: CROI 2008, v. Abstract #780.
Zuger, A., 2006, Report from the XVI International AIDS Conference. ACTG 5142 compares class-sparing regimens in treatment-naive patients: AIDS Clin.Care, v. 18, no. 11, p. 98.










 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
