Opportunistische Infektionen – Teil 10:
Kokzidioidomykose bei HIV

Abb. 1: Sandsturm – in Wüstengebieten der USA ein Hauptvehikel der Coccidioides Übertragung
Die Kokzidioidomykose kann von zwei Erregern verursacht werden, von Coccidioides immitis in Kalifornien, und von C. posadasii in Mexiko, Arizona, Neu Mexiko sowie Texas. Der Pilz kommt in frostfreien, leicht alkalischen Wüstenböden vor. Typischerweise infizieren sich Menschen durch das Einatmen der Sporen des Pilzes. Die Zahl der Neuinfektionen ist in den Wintermonaten am höchsten, einerseits klimatisch bedingt durch die einfachere Aerosolierung der Sporen durch das vorherrschend trockene und windigere Winterwetter und andrerseits durch den vermehrten Besucherandrang in die Epidemiegebiete durch Tourismus und „Snowbirding“, das Überwintern von Senioren aus dem Norden der USA (Abb. 1).
Jährlich werden 150.000 Neuinfektionen in den USA diagnostiziert, das bedeutet einen dreifachen Anstieg seit dem Jahr 2000. Dieser Anstieg wird verursacht durch mehrere Faktoren:
- Verstärkte Bautätigkeit in vorher zumeist isolierten Wüstengebieten
- Tourismus in den betroffenen Regionen,
- verbesserte Diagnostik und dadurch mehr diagnostische Anstrengungen sowie erhöhte Aufmerksamkeit von medizinischer Seite und
- möglicherweise der Klimawechsel mit weniger Regenfällen in den betroffenen Gebieten.
Die Infektion, die außer beim Menschen nur noch beim Hund beschrieben ist, verursacht lebenslange Immunität und kann nicht von Mensch zu Mensch (oder von Hund auf Mensch) übertragen werden. Bei gesundem Immunsystem verläuft die Infektion in zwei Drittel der Fälle asymptomatisch und beim verbleibenden Drittel kommt es zu einer in der Regel spontan abheilenden Pneumonie. Die meisten Erkrankten suchen wegen des milden Verlaufs keinen Arzt auf. Nur in 1% der Fälle kommt es bei immunkompetenten Infizierten zu einer chronischen Lungenerkrankung oder einer Dissemination.
Für HIV-Patienten kann die Kokzidioidomykose dagegen eine viel bedrohlichere Erkrankung darstellen. In den ersten HIV-Fallstudien in den 80iger Jahren lag die Mortalität der Erkrankung bei fast 80%. Heute ist die Erkrankung durch langfristige Azoltherapie zwar besser behandelbar, dennoch ist eine disseminierte Kokzidioidomykose bei vielen HIV-Patienten nicht heilbar und führt in bis zu einem Drittel der Fälle zum Tod. In vielen HIV-Praxen in den Epidemiegebieten ist die Kokzidioidomykose weiterhin die Nummer 1 unter den Todesursachen. Sie hat somit eine Sonderstellung unter den opportunistischen Infektionen, da in keiner anderen geographischen Region der USA eine opportunistische Infektion die Haupttodesursache für HIV-Patienten darstellt.
Verlauf
Die Kokzidioidomykose verursacht keine typischen Symptome und wird daher häufig gar nicht oder fehldiagnostiziert. 50% aller Infektionen bei HIV-Patienten in den USA werden ausserhalb der Endemiegebiete gestellt, d.h. bei Rückkehrern aus den genannten Wüstengegenden. Daher sollte bei immungeschwächten Personen mit entsprechender Reiseanamnese die Kokzidioidomykose in die Differentialdiagnose bei Fieber, Pneumonie usw. mit einbezogen werden.
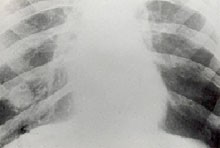
Abb. 2: Mykotischer Pseudotumor im Unterlappen
Foto: Dr. K. Salfelder
Erste Symptome der Infektion können bereits sieben Tage nach Inhalation der Sporen auftreten. Erstsymptome sechs Monate nach einer Rückkehr aus Endemiegebieten sind allerdings ebenfalls beschrieben. Die Patienten klagen initial über unspezifische Beschwerden wie ausgeprägte Energielosigkeit, Appetitverlust, leichtes Fieber und Nachtschweiß (daher der Name „Valley Fever“). Husten ist nicht immer vorhanden, weshalb Röntgenbilder der Lunge oft erst spät im Verlauf veranlasst werden. Im Thoraxröntgen finden sich in der Regel retikulonoduläre Lungeninfiltrate, die eine Pneumocystis-Pneumonie oder Tuberkulose imitieren können (Abb. 2). Im Blut kann es zu einer Eosinophilie kommen.
Bei Patienten mit >250/µl CD4-Zellen heilt die Kokzidioidomykose meist ohne Behandlung spontan aus. Falls es nicht zur Ausheilung kommt, sind zwei Verläufe zu beobachten: Chronischer Verlauf mit zunehmenden Lungeninfiltraten oder eine hämatogene Streuung mit Befall von Lymphknoten, Haut (noduläre Infiltrate), ZNS und Knochenmark. Das Risiko eines solchen Verlaufs steigt mit sinkender CD4-Zahl oder bei früherer Aids-Diagnose. Im Gegensatz zur chronischen Pneumonie, die vermehrt Symptome verursacht, verläuft die Disseminierung meist monatelang unerkannt. Fälle mit lang anhaltendem Fieber und Gewichtsverlust, ohne dass der Ort der Disseminierung gefunden wird, kommen in HIV-Infizierten vor. Klinisch verläuft die Kokzidioid-Meningitis als chronische Meningitis, häufig mit der Konsequenz eines Hydrozephalus. Knochen- und Gelenkdisseminationen, die bei immunkompetenten Patienten häufig sind, sind bei HIV-Patienten aus ungeklärtem Grund selten.
Diagnostik
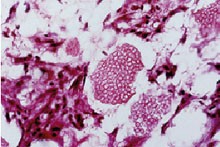
Abb. 3: Sphaerula-Struktur der Kokzidioiden in der Histologie
Foto: Dr. K. Salfelder
Die Diagnose zu stellen, ist selbst in den Epidemiegebieten schwierig. 80% der Infektionen in Arizona werden initial fehldiagnostiziert. Zur Diagnostik stehen drei Methoden zur Verfügung: die Histologie, die Kultur und die Serologie. Die Histopathologie von Lungengewebe ist hochspezifisch aufgrund der einzigartigen „Sphaerula“-Struktur des Pilzes (Abb. 3).
„Zufallsdiagnosen“ werden häufig anhand der Sputum-Kultur gestellt, da der Pilz auch auf der regulären bakteriellen Agarkultur innerhalb von 5-10 Tagen wächst. Dagegen ist die Isolation aus Blut oder Liquor bei Dissemenierung schwierig. Bei Meningitis lässt sich der Erreger in der Liquorkultur in weniger als 50% der Fälle und in der Blutkultur in weniger als 10% der Fälle nachweisen.
Daher ist die Serologie mit Komplement-Fixierung für IgG und IgM der Hauptpfeiler für die Initialdiagnose. Die Sensitivität dieser Untersuchung ist allerdings bei HIV-Patienten mit 70% niedriger als bei HIV-negativen Patienten. Die Quantifizierung von IgG in dreimonatlichen Abständen ist zur Verlaufskontrolle sinnvoll. Die Meningitisdiagnose wird durch ein positives IgG im Liquor gestellt. Die Quantifizierung dient hier ebenfalls der Verlaufskontrolle.
Behandlung
Weder die Art der Behandlung noch die Therapiedauer der Kokzidioidomykose sind durch Studien gut gesichert. Dies gilt insbesondere für HIV Ko-Infektionen. Daher gibt es einen erheblichen Unterschied in der Behandlung je nach Zentrum.
Bei HIV-Patienten mit einer CD4-Zahl >250/µl heilt die einfache pulmonale Kokzidioidomykose meist ohne Therapie aus. Aufgrund der einfachen Therapie mit Fluconazol 400 mg zweimal täglich für drei Wochen sollte die Therapie aber dennoch angeboten werden. Bei HIV-Patienten mit <250/µl CD4-Zellen oder mit einer AIDS-definierenden Erkrankung in der Vorgeschichte sollte die Therapie ein Jahr lang gegeben werden.
Studien zur Therapie der disseminierten Kokzidioidomykose bei HIV-Patienten gibt es kaum. Aufgrund der hohen Morbidität und Mortalität von Patienten mit massiven Lungeninfiltraten oder mit Dissemination bevorzugen viele Kliniker in Endemiegebieten eine Initialtherapie aus Amphotericin B (3-5 mg pro kgKG/Tag) plus Fluconazol 400 mg zweimal täglich.
Amphotericin kann nach 10-14 Tagen abgesetzt
werden. Bei Meningitis wird hochdosiertes Fluconazol eingesetzt, wenn
verträglich 800 mg zweimal täglich. Amphotericin hat nur einen geringen
Therapie-
erfolg und sollte bei
Meningitis, wenn überhaupt, nur in der liposomalen Form eingesetzt werden. Bei
Therapieversagen bleibt ein Wechsel auf Voriconazol oder Posaconazol 400 mg
zweimal täglich. Da Azole in den genannten Dosierungen die Konzentration von
Proteaseinhibitoren erhöhen können, sind Spiegelmessungen empfehlenswert.
Klinisch relevante Medikamentenwechselwirkungen bestehen auch mit Maraviroc und
Efavirenz. Eine Umstellung der ART ist oft sinnvoll, insbesondere wenn hohe
Azol-Dosen über längere Zeit gegeben werden.
Verlaufskontrolle
Zur Therapieüberwachung wird die Immunkomplementfixierung genutzt (IgG). Die Titer sollten alle 6-12 Wochen bestimmt werden. Häufig kommt es initial bei Therapiebeginn zu einem Anstieg der IgG-Titer. Bei Titerrückgang unter die Nachweisgrenze war die Therapie erfolgreich.
HIV-Patienten mit disseminierten Verläufen, vor allem bei Meningitis, sollten lebenslang Fluconazol erhalten. Die Dosierung bei Meningitis kann nach einem Jahr, wenn IgG negativ ist, auf 400 mg täglich reduziert werden. Patienten mit initial ausgeprägten Lungeninfiltraten ohne Disseminierung und einer CD4-Zahl >250/µl brauchen wahrscheinlich nicht länger als 12 Monate Therapie.
Literatur
• Center of Disease Control www.cdc.gov/nczved/dfbmd/disease_listing/coccidioidomycosis_gi.html
• Coccidioidomycosis in persons infected with HIV, Ampel N, Clin Infect Dis 41(8):1174-8, 2005










 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
