Arne
B. Jessen und Heiko Jessen, Berlin
HPV-Impfung bei Männern
Die meisten HPV-Infektionen sind sowohl bei Frauen als auch bei Männern vorübergehend und asymptomatisch. Als wichtigster Risikofaktor für eine externe genitale HPV-Infektion erweist sich die Zahl der Sexualpartner. Die Mehrzahl der HPV-Infektionen treten bei jungen Frauen unter 25 auf. Im Vergleich dazu kommen die HPV-Infektionen bei Männern gleichwertig in allen Altersgruppen vor und das Risiko einer neuen Infektion bleibt über die Zeit stabil.
Nur ein kleiner Anteil von HPV-Infektionen persistiert über längere Zeit und kann sich dabei zu nicht-kanzerösen oder kanzerösen Läsionen entwickeln. Das HPV-bedingte Analkarzinom, das Oropharynx-Karzinom sowie gutartige Läsionen, wie Genitalwarzen und rezidivierende respiratorische Papillomatosen können bei beiden Geschlechtern auftreten. Penile intraepitheliale Neoplasie (PIN) ist die einzige Männer-spezifische HPV-bedingte Erkrankung, die sich in weniger als einem Prozent der Fälle zum Peniskarzinom entwickelt. Die Subtypen HPV-16 und HPV-18 sind für rund 90% aller HPV-bedingten Krebsarten bei Männern verantwortlich (Abb. 1).
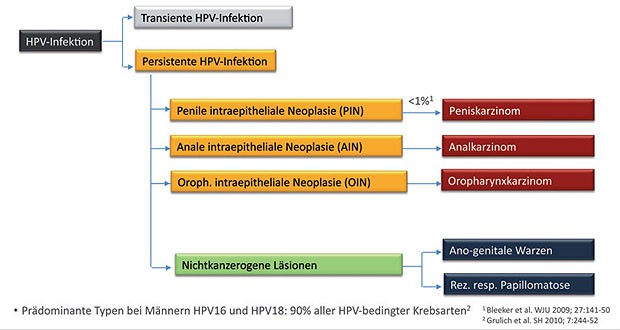 Abb. 1 Verlauf der HPV-Infektion bei Männern
Abb. 1 Verlauf der HPV-Infektion bei Männern
HPV-assoziierte Krankheiten
Obwohl die allgemeine Inzidenz von HPV-assoziierten Krebserkrankungen bei Männern relativ gering ist, erweist sich die durchschnittliche jährliche Zunahme der Inzidenz des Analkarzinoms als fast doppelt so hoch wie bei Frauen. Die Inzidenz von HPV-bedingten Oropharynx-Karzinomen ist bei Männern ebenfalls erhöht und steigt weiter an, während sie bei Frauen stabil bleibt.
Bei Männern, die Sex mit Männern haben (MSM), besteht ein besonders hohes Risiko für eine HPV-Infektion und HPV-bedingte Krankheiten. Die Infektion verläuft bei dieser Personengruppe oft mit mehreren HPV-Genotypen gleichzeitig und eine potenzielle Eradikation benötigt wesentlich mehr Zeit. Das Auftreten von Analkarzinom bei MSM ist über 30mal häufiger als bei heterosexuellen Männern. Somit kann das Auftreten von Analkarzinomen unter den MSM ähnlich hoch eingeschätzt werden wie das Auftreten von Gebärmutterhalskrebs bei Frauen vor der Einführung des Screening-Programms zur Gebärmutterhalskrebsvorsorge.
 Abb. 2 Typische anale Condylome.
Abb. 2 Typische anale Condylome.
Nicht-kanzerogene HPV-bedingte Läsionen, wie zum Beispiel Genitalwarzen, kommen wesentlich häufiger vor als HPV-assoziierte Krebserkrankungen und treten bei Männern ähnlich häufig auf wie bei den Frauen (Abb. 2). Die geschätzte Inzidenz von Anogenitalwarzen bei MSM ist jedoch fast zehnmal so hoch wie in der allgemeinen Bevölkerung. Die HPV-Typen 6 und 11 sind für mehr als 90% der Genitalwarzen verantwortlich.
Studienlage
Die Effektivität der Impfung gegen das Humane Papilloma
Virus (HPV) bei Männern wurde nur für den tetravalenten Impfstoff (gegen Typen
6, 11, 16 und 18; Gardasil®) im Rahmen einer internationalen Studie untersucht,
an der sich neben unserer Praxis in Berlin auch Stefan Esser, Essen, und Knud
Schewe, Hamburg, beteiligten. Hierbei erhielten 4065 Jungen und Männer im Alter
von 16-26 Jahren jeweils drei Dosen des Impfstoffes/Placebos und wurden drei
Jahre lang beobachtet. Im Hinblick auf die Entwicklung von extragenitalen
Läsionen (genitale Warzen, penile Intraepitheliale Neoplasie (PIN) oder
Peniskarzinom) zeigte sich der Impfstoff als hocheffektiv. 90% der verhinderten
extragenitalen Läsionen waren dabei Genitalwarzen (Abb. 3).
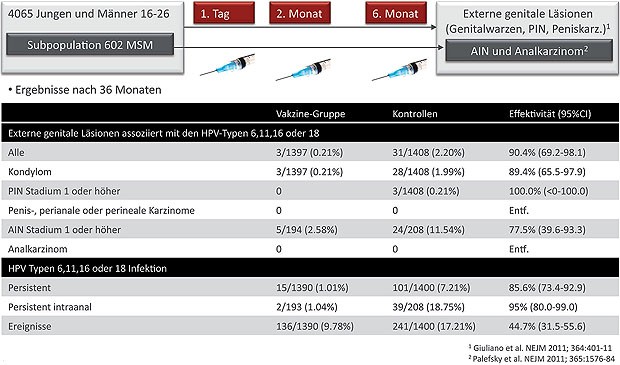 Abb. 3 Effektivität der HPV-Vakzine bei Männern im Alter 16-26
Abb. 3 Effektivität der HPV-Vakzine bei Männern im Alter 16-26
Auch in einer weiteren Substudie mit 602 MSM, in der die Effektivität des Impfstoffes gegen anale intraepitheliale Neoplasien (AIN) und Analkarzinom beurteilt wurde, war die Erfolgsrate sehr hoch. Zu beachten ist jedoch, dass keine Fälle von Penis-, Perineal-, Perianal- oder Analkarzinom beobachtet wurden, was im Einklang mit der geringen Inzidenz dieser Krebsarten, deren Entwicklungszeiten und der vergleichsweise kurzen Beobachtungszeit steht. Ob die Effektivität des Impfstoffes gegen persistierende Infektionen und präkanzeröse Läsionen auch deren Effektivität gegen anogenitale Karzinome einschließt, ist weiterhin offen.
Dieser Ansatz wurde auch bei der Entwicklung des Impfprogramms für Frauen angewendet, nachdem eine präventive Wirkung gegen hochgradige intraepitheliale Neoplasien der Zervix, die durch eine Progression zu Gebärmutterhalskrebs führen können, beobachtet wurde. Die Zuverlässigkeit solcher Schlüsse könnte bei Männern weniger sicher sein, da der Verlauf der HPV-assoziierten Erkrankungen bei Männern zum aktuellen Zeitpunkt noch nicht ausreichend erforscht ist. Wir konnten in unserer Studie eine tendenzielle Reduzierung von PIN bei den Impfstoffempfängern beobachten, was jedoch aufgrund der geringen absoluten Fallzahl statistisch nicht belegt werden konnte.
Präventiver Effekt
Wie bei Gebärmutterhalskrebs ist eine persistierende HPV-Infektion wahrscheinlich ein notwendiger Vorläufer für die Entwicklung einer invasiven Erkrankung bei Männern. Es wird eine Schutzwirkung des Impfstoffes gegen anale Intraepitheliale Neoplasien (AIN) unter den MSM-Studienteilnehmern erwartet, da eine hocheffektive Prävention gegen persistierende Infektionen mit Hochrisiko-HPV-Typen im analen Epithel erreicht wurde (95% Senkung der Infektionsrate). Eine ebenso gute Wirksamkeit wurde beim Schutz gegen persistierende externe genitale Infektionen an Penis, Hoden, perinealen oder perianalen Bereichen in der gesamten Studienkohorte gesehen (86%). Somit wäre eine anschließende Reduktion in PIN und Peniskarzinom in unserer Follow-up Studie zu erwarten.
Die Wirksamkeit einer HPV-Impfung gegen die HPV-bedingten Läsionen im Oropharynx-Bereich wurde bisher in klinischen Studien noch nicht untersucht. Sollte die HPV-Infektion im oropharyngealen Epithel ähnlich wie in den anogenitalen Regionen verlaufen, könnte eine HPV-Impfung auch gegen diese Läsionen schützen. Auf der Populationsebene würde die Reduktion von HPV-Reservoirs im Genitalbereich durch eine bevölkerungsweite Impfung wahrscheinlich die HPV-Infektionsrate im Oropharynx senken.
Immunogenität
Die Wirksamkeit von HPV-Impfstoffen wurde bislang nicht bei Knaben und ganz jungen Männern getestet, die die Zielgruppe für ein prophylaktisches HPV-Impfprogramm darstellen. Deshalb ist nur eine Schätzung durch die Messung der Immunogenität (Antikörpertiter nach der Impfung) möglich, was zuvor auch für junge Frauen akzeptiert wurde. Man kam zu dem Ergebnis, dass die Immunogenität des tetravalenten Impfstoffs bei sexuell naiven Jungen im Alter von 9-15 Jahren ähnlich hoch ist wie bei gleichaltrigen Mädchen oder bei Männern im Alter 16-26 Jahre.
Sicherheit
In den klinischen Studien für männliche Teilnehmer im Alter von 9-26 Jahren war ein ähnliches Sicherheits-Profil für den tetravalenten Impfstoff zu beobachten wie bei Mädchen und jungen Frauen. Nach der weltweiten Markteinführung des tetravalenten Impfstoffes für Frauen wurden mehr als 65 Millionen Menschen geimpft. Dabei konnten keine Sicherheitsprobleme festgestellt werden. Aus diesem Grund ist zu erwarten, dass die Impfung der Männer ein ähnlich gutes Sicherheits-Profil aufweist.
Impfprogramme
Eine Einführung des Impfprogramms für Männer sollte durch den Effekt der Herdenimmunität neben einem direkten Vorteil für die männlichen Empfänger auch zu Vorteilen bei den ungeimpften Angehörigen beider Geschlechter führen. Nach der Einführung der Populations-basierten HPV-Impfung bei Mädchen und jungen Frauen war eine solche Entwicklung der Herdenimmunität zu beobachten. Als deren Folge kam es z.B. in Australien zwischen 2004 und 2009 zu einer Reduktion von 59% bei den Neudiagnosen von Genitalwarzen bei Frauen bzw. zu einer Reduktion von 39% unter den gleichaltrigen heterosexuellen Männern. Bei den MSM konnte kein Rückgang beobachtet werden.
Ob eine Routine-Impfung von Jungen zu weiteren Vorteilen auf der Populationsebene führen würde, wird derzeit intensiv diskutiert. Man schätzt, dass in Australien die Abdeckung mit dem Impfprogramm bei Mädchen im Alter von 12-13 Jahren im Jahr 2011 bei 73% liegt. Mittels mathematischer Modelle konnte ermittelt werden, dass die Einführung eines Männer-Impfprogramms mit einer ähnlichen Impfquote bis 2050 zusätzlich 24% der neuen HPV-Infektionen verhindern könnte (Abb. 4). Dieses Modell berücksichtigt jedoch nicht die HPV-Übertragung unter den MSM, was mit einer Überschätzung der Reduktion der männlichen Krebserkrankungen durch ein exklusives Frauen-Programm resultieren könnte.
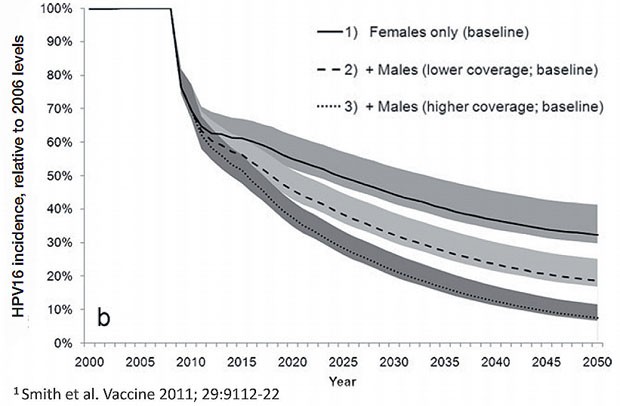 Abb. 4 Anstieg der Herdenimmunität nach dem Einführen des Frauen-Impfprogramms in Australien. 59% Reduktion der Neudiagnosen von Kondylomen bei Frauen (2007-2007) und 39% Reduktion der Neudiagnosen von Kondylomen bei Männern (2007-2009). Bei ähnlicher Abdeckungsrate bei Männer-Impfprogramm bis 2050 kann man eine weitere Reduktion um 24% erwarten. MSM nicht berücksichtigt
Abb. 4 Anstieg der Herdenimmunität nach dem Einführen des Frauen-Impfprogramms in Australien. 59% Reduktion der Neudiagnosen von Kondylomen bei Frauen (2007-2007) und 39% Reduktion der Neudiagnosen von Kondylomen bei Männern (2007-2009). Bei ähnlicher Abdeckungsrate bei Männer-Impfprogramm bis 2050 kann man eine weitere Reduktion um 24% erwarten. MSM nicht berücksichtigt
Kosten
Um die Kosten-Effektivität von verschiedenen männlichen und weiblichen HPV-Impf-Szenarien zu beurteilen, kamen verschiedene mathematische Modelle zur Anwendung. In vielen Länder verwendete man dabei einen Grenzwert von 50.000 US$ (oder Äquivalent in der Landeswährung) pro qualitätskorrigiertem Lebensjahr (eine Kennzahl für die Bewertung eines Lebensjahres in Relation zur Gesundheit). Die wichtigsten Faktoren, die sich auf die Kosten-Effektivität auswirken, sind die Impfquote, die Effektivität der Impfung und die Dauer der induzierten Immunität bei Frauen. Andere wichtige Faktoren beinhalten Kosten des Impfstoffes und der Implementierung des Impfprogramms. Mehrere ältere Modelle für die Kosten-Effektivität des Impfprogramms für Männer, die sich nur auf die Reduktion der Zervixkarzinom-Rate bezogen, haben sich als nicht kosteneffektiv erwiesen. Erst die neueren Modelle berücksichtigen die direkten Vorteile für Männer. Eine solche Analyse ging erfolgreich dem australischen nationalen Impfprogramm für Jungen voraus.
Ohne allgemein finanzierte Impfprogramme für Jungen bleibt die Frage offen, wer geimpft werden sollte. Auf der individuellen Ebene könnte man davon ausgehen, dass bisher sexuell inaktive Jungen zu impfen wären. Eine ähnliche Empfehlung wird in den aktuellen Leitlinien unterschiedlicher Arbeitsgruppen immer mehr gefordert. Allerdings sollte man in diesem Rahmen keine signifikanten Populations-basierte Vorteile erwarten.
Impfung für MSM?
HPV-Impfprogramme für Jungen und Männer
Seit Februar 2013 wird in Australien als erstem Land weltweit ein kostenloser HPV-Impfstoff durch Schul-basierte Programme sowohl für Mädchen als auch für Jungen im Alter von 12-13 Jahren verabreicht. In mehreren anderen Ländern, darunter auch in den europäischen Staaten, ist der Impfstoff ebenfalls für Jungen zugelassen. Als erstes Bundesland in Deutschland empfiehlt Sachsen seit Januar 2013 über die bundesweit geltenden Impfempfehlungen hinaus die Impfung für junge Männer im Alter von 12 bis 17 Jahren. Die Umsetzung orientiert sich an der europäischen Zulassung des Impfstoffes.
Die Impfung scheint besonders zwingend für MSM, die auch am wenigsten von den Impfprogrammen für Frauen profitieren und dem erhöhten Risiko einer HPV-Infektion und Erkrankung ausgesetzt sind. Solch ein gezieltes Vorgehen wurde in den USA im Sinne der Prävention von Genitalwarzen und Analkrebs als kosteneffektiv beurteilt. Allerdings könnte die Umsetzung einer solchen Strategie sehr komplex werden. Beispielsweise könnte das Erreichen der MSM vor oder in einem frühen Stadium der sexuellen Aktivität problematisch sein. Bei einer Befragung von MSM an einer sexuellen Gesundheitsklinik zeigte sich, dass die Mehrzahl der Probanden zwar offen für den Erhalt der HPV Impfung wären, über ihre sexuelle Orientierung würden sie allerdings erst offen sprechen, wenn sie älter als 20 Jahre sind. In diesem Alter wurde aber bei den MSM bereits ein Median von 15 Sexualpartner beobachtet.
Der Erfolg einer HPV-Impfung bei Männern (entweder einer gezielten oder bevölkerungsbreiten) wird weitgehend durch den Grad des Wissens über HPV-bedingte Krankheiten und das Vorhandensein einer Impfung bei den heranwachsenden Jungen, Eltern und den Leistungserbringern im Gesundheitswesen bestimmt. Im Vergleich zu Frauen haben Jungen und Männer in der Regel schlechtere Kenntnis über HPV. Interessanterweise ist der Zusammenhang zwischen HPV und Gebärmutterhalskrebs bei den Befragten bekannter als seine Verbindung mit Genitalwarzen. Deshalb wären zwingend Maßnahmen erforderlich, die über das gesamte komplexe Bild von HPV informieren.
Das Bewusstsein über HPV und die verfügbaren Impfstoffe ist bei MSM höher als bei heterosexuellen Männern. Folglich zeigt eine HPV-Impfung bei MSM eine höhere Akzeptanz. Da diese Zielgruppe jedoch, wie bereits erwähnt, schwer zu erreichen ist, sind weitere Kommunikations- und Bildungsmaßnahmen erforderlich. Strategien in diese Richtung müssen dabei auch soziale Überlegungen berücksichtigen, um erfolgreich zu sein.
Eigene Veröffentlichungen der Praxis Jessen
1 Immunogenicity of the quadrivalent human papillomavirus (type 6/11/16/18) vaccine in males 16 to 26 years old. Hillman RJ, Giuliano AR, Palefsky JM, Goldstone S, Moreira ED Jr, Vardas E, Aranda C, Jessen H, Ferris DG, Coutlee F, Marshall JB, Vuocolo S, Haupt RM, Guris D, Garner EI. Clin Vaccine Immunol. 2012 Feb;19(2):261-7.
2 HPV vaccine against anal HPV infection and anal intraepithelial neoplasia. Palefsky JM, Giuliano AR, Goldstone S, Moreira ED Jr, Aranda C, Jessen H, Hillman R, Ferris D, Coutlee F, Stoler MH, Marshall JB, Radley D, Vuocolo S, Haupt RM, Guris D, Garner EI. N Engl J Med. 2011 Oct 27;365(17):1576-85.
3 Safety and reactogenicity of a quadrivalent human papillomavirus (types 6, 11, 16, 18) L1 viral-like-particle vaccine in older adolescents and young adults. Moreira ED Jr, Palefsky JM, Giuliano AR, Goldstone S, Aranda C, Jessen H, Hillman RJ, Ferris D, Coutlee F, Vardas E, Marshall JB, Vuocolo S, Haupt RM, Guris D, Garner EI. Hum Vaccin. 2011 Jul;7(7):768-75.
4 Efficacy of quadrivalent HPV vaccine against HPV Infection and disease in males. Giuliano AR, Palefsky JM, Goldstone S, Moreira ED Jr, Penny ME, Aranda C, Vardas E, Moi H, Jessen H, Hillman R, Chang YH, Ferris D, Rouleau D, Bryan J, Marshall JB, Vuocolo S, Barr E, Radley D, Haupt RM, Guris D. N Engl J Med. 2011 Feb 3;364(5):401-11.
5 Prevalence of and risk factors for human papillomavirus (HPV) infection among HIV-seronegative men who have sex with men. Goldstone S, Palefsky JM, Giuliano AR, Moreira ED Jr, Aranda C, Jessen H, Hillman RJ, Ferris DG, Coutlee F, Liaw KL, Marshall JB, Zhang X, Vuocolo S, Barr E, Haupt RM, Guris D, Garner EI. J Infect Dis. 2011 Jan 1;203(1):66-74.
6 External genital human papillomavirus prevalence and associated factors among heterosexual men on 5 continents. Vardas E, Giuliano AR, Goldstone S, Palefsky JM, Moreira ED Jr, Penny ME, Aranda C, Jessen H, Moi H, Ferris DG, Liaw KL, Marshall JB, Vuocolo S, Barr E, Haupt RM, Garner EI, Guris D. J Infect Dis. 2011 Jan 1;203(1):58-65.
Neue Veröffentlichungen
1 Incidence of potentially human papillomavirus-related neoplasms in the United States, 1978 to 2007.Kurdgelashvili G, Dores GM, Srour SA, Chaturvedi AK, Huycke MM, Devesa SS. Cancer. 2013 Apr 11.
2 Practising high-resolution anoscopy. Palefsky JM. Sex Health. 2012 Dec;9(6):580-6.
3 The epidemiology and natural history of anal human papillomavirus infection in men who have sex with men. Machalek DA, Grulich AE, Jin F, Templeton DJ, Poynten IM. Sex Health. 2012 Dec;9(6):527-37.
4 Why a special issue on anal cancer and what is in it? Fairley CK, Brotherton JM, Hillman R, Grulich AE. Sex Health. 2012 Dec;9(6):501-3.
5 Population-wide vaccination against human papillomavirus in adolescent boys: Australia as a case study. Georgousakis M, Jayasinghe S, Brotherton J, Gilroy N, Chiu C, Macartney K. Lancet Infect Dis. 2012 Aug;12(8):627-34.
6 Human papillomavirus oncogene mRNA testing for the detection of anal dysplasia in HIV-positive men who have sex with men. Silling S, Kreuter A, Hellmich M, Swoboda J, Pfister H, Wieland U. J Clin Virol. 2012 Apr; 53(4):325-31.










 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
