Neue PEP-Leitlinie
 Flyer der Deutschen
Flyer der Deutschen
Aidshilfe von 2010
Die Deutsch-Österreichische Leitlinie zur medikamentösen Postexpositionsprophylaxe (PEP) nach HIV-Exposition ist aktualisiert. Die aktualisierte Fassung wurde dem derzeit üblichen Leitlinienformat angepasst. Sie ist in 16 Schlüsselfragen gegliedert und damit sehr übersichtlich. Inhaltlich hat sich bezüglich der Indikationen für eine HIV-PEP wenig geändert. Neu sind Empfehlungen zur PEP nach Vergewaltigung und nach Biss- und seriellen Schnittverletzungen. Bei den empfohlenen Medikamentenkombinationen zur PEP wurde die Empfehlung auf alle drei Kombinationen mit Integrase-Inhibitoren ausgeweitet, zu denen klinische Studiendaten zur Verträglichkeit im Rahmen einer PEP vorliegen. Diese Kombinationen sind in der Regel gut verträglich und haben ein geringes Wechselwirkungspotenzial mit anderen Medikamenten. Dies ist auch der Grund dafür, dass Begleituntersuchungen in Umfang und Häufigkeit reduziert werden konnten.
Voraussetzung
Voraussetzung für die ärztliche Empfehlung einer HIV-PEP ist ein mit relevantem Übertragungsrisiko verbundener Kontakt zwischen einer HIV-negativen und einer HIV-infizierten Person (Indexperson) in den zurückliegenden 72 Stunden, wobei bei unbekanntem HIV-Status der Indexperson das Vorliegen einer Infektion zumindest wahrscheinlich sein sollte.
Die Zustimmung der exponierten Person zu einem HIV-Test (zur Dokumentation des zum Zeitpunkt der Exposition negativen HIV-Status) ist eine Voraussetzung für die Durchführung einer PEP. Das Ergebnis muss jedoch bei Beginn der PEP nicht bereits vorliegen.
Wann sollte eine PEP erwogen werden?
Verletzung an HIV-kontaminierten Instrumenten bzw. Injektionsbestecken, Benetzung von offenen Wunden und Schleimhäuten mit HIV-kontaminierten Flüssigkeiten, ungeschütztem Geschlechtsverkehr mit einer (wahrscheinlich) HIV-infizierten Person, Gebrauch von HIV-kontaminiertem Injektionsbesteck.
Arbeitsbedingte Exposition
Wann ist bei arbeitsbedingter Exposition eine PEP empfohlen?
Eine HIV-PEP soll bei erhöhtem Infektionsrisiko erfolgen. Dazu zählen die perkutane Stichverletzung mit Injektionsnadel oder anderer Hohlraumnadel und die Schnittverletzung unter Beteiligung von Körperflüssigkeiten mit potentiell hoher HIV-Konzentration.
Wann ist bei arbeitsbedingter Exposition eine PEP anzubieten?
Eine HIV-PEP kann erfolgen bei Schleimhautkontakt oder Kontakt mit nicht-intakter Haut (Hautekzem, frischer Wunde etc.) mit Flüssigkeiten von hoher Viruskonzentration oder bei sichtbaren Verletzungen z.B. mit einer blutig-tingierten chirurgischen Nadel. Das gilt auch für individuelle Fälle, in denen bei der Indexperson zwar keine HIV-RNA nachweisbar war, aber aufgrund der Verletzung eine Exposition mit größeren Mengen Blut stattgefunden hat.
Wann soll bei arbeitsbedingter Exposition keine PEP erfolgen?
Eine HIV-PEP soll nicht erfolgen, wenn die HIV-RNA der Indexperson nicht nachweisbar (<50 Kopien HIV-RNA/ml Plasma) ist und kein überdurchschnittliches Risiko einer Übertragung bestand. Das gilt auch für fragliche HIV-Expositionen ohne oder mit geringem Risiko, bei Kontakt nicht-intakter Haut mit Körperflüssigkeiten ohne Risiko (Urin, Kot, Magensaft, Erbrochenem, Tränen oder Speichel) oder bei Kontakt von infektiösem Material jeden Risikos mit intakter Haut.
Sexuelle Exposition
Sexuelle Exposition bei bekannter HIV-Infektion der Indexperson
Eine
HIV-PEP wird empfohlen nach
ungeschütztem*
Analverkehr oder Vaginalverkehr (rezeptiv oder insertiv), wenn die
Viruslast der Sexualpartnerin/des Sexualpartners >1.000 Kopien/ml
beträgt oder der Behandlungsstatus nicht eruierbar ist.
Eine
HIV-PEP wird angeboten nach
ungeschütztem*
Analverkehr oder Vaginalverkehr
(rezeptiv oder insertiv), wenn die
Viruslast der Sexualpartnerin/des Sexualpartners
50-1.000 Kopien/ml beträgt.

Tab. 1 Zusammenfassung der Empfehlungen zur HIV-PEP bei arbeitsbedingter HIV-Exposition
Eine
HIV-PEP soll nicht erfolgen (keine Indikation) nach
ungeschütztem*
Analverkehr oder Vaginalverkehr (rezeptiv oder insertiv), wenn die
Viruslast der Sexualpartnerin/des Sexualpartners <50 Kopien/ml
beträgt. Oralverkehr, unabhängig von der Art des Oralverkehrs
(aktiv, passiv, Sperma aufnehmend).
Sexuelle Exposition bei unbekanntem HIV-Status der Indexperson
Eine
HIV-PEP wird angeboten nach
ungeschütztem*
Anal- oder Vaginalverkehr, wenn die Wahrscheinlichkeit, dass bei der
Sexualpartnerin/beim Sexualpartner eine unbekannte bzw. nicht
behandelte HIV-Infektion vorliegen könnte, erhöht ist, z.B.
- bei Sex zwischen Männern oder
- bei Heterosexuellen, wenn die Sexualpartnerin/der Sexualpartner aktiv intravenös Drogen konsumiert, aus einer HIV-Hochprävalenzregion (v.a. Subsahara-Afrika) kommt oder bi-sexuell ist.
Eine
HIV-PEP soll nicht erfolgen (keine Indikation) nach
Oralverkehr,
unabhängig von der Wahrscheinlichkeit, mit der bei der
Sexualpartnerin/beim Sexualpartner eine unbehandelte HIV-Infektion
vorliegen könnte und
unabhängig von der Art des Oralverkehrs (aktiv, passiv, Sperma
aufnehmend).
Vergewaltigung/Sexualisierte Gewalt
Eine
HIV-PEP wird angeboten
nach
ungeschütztem* Anal- oder Vaginalverkehr.
Eine
HIV-PEP soll nicht erfolgen (keine Indikation) nach
Oralverkehr,
unabhängig von der Wahrscheinlichkeit, mit der beim Täter eine
unbehandelte HIV-Infektion vorliegen könnte und unabhängig von der
Art des Oralverkehrs (aktiv, passiv, Sperma aufnehmend).
Biss- und Schnittverletzungen
Eine
HIV-PEP wird empfohlen nach
tiefen
blutigen Bissverletzungen durch eine nicht oder nicht ausreichend
antiretroviral behandelte HIV-positive Person, die zum Zeitpunkt des
Bisses selbst blutende Verletzungen im Mund aufweist (z.B. Zungenbiss
bei epileptischem Anfall).
Eine
HIV-PEP wird angeboten nach
seriellen
blutenden Verletzungen durch das gleiche Instrument, z.B. bei
seriellen Verletzungen mit einem Messer und unbekanntem bzw. nur
zeitverzögert ermittelbarem HIV-Status der Verletzten.
Intravenöser Drogengebrauch: Teilen von Injektionsutensilien oder Verletzung durch herumliegende Kanülen
Eine
HIV-PEP wird empfohlen nach
gemeinsamer
Nutzung eines HIV-kontaminierten* Injektionsbestecks bzw. Teilen der
Drogen mit Kontaminationsgefahr* durch mehrere Drogengebrauchende.
Eine
HIV-PEP wird angeboten nach
gemeinsamer
Nutzung eines Injektionsbestecks bzw. Teilen der Drogen mit
Kontaminationsgefahr* durch mehrere Drogengebrauchende ohne Kenntnis
des HIV-Status der anderen Drogengebrauchenden.
Eine
HIV-PEP soll nicht erfolgen (keine Indikation) nach
Stichverletzungen
Unbeteiligter durch herumliegendes Drogen-Injektions-besteck
(Kanülen).
Medikamente zur PEP
Folgende Kombinationen werden empfohlen:
TDF/FTC + RAL 2x 400 mg oder 1x 2 zu je 600 mg
TDF/FTC + DTG 50 mg
TAF/FTC/BIC*
Wenn diese nicht verfügbar sind:
TDF/FTC + DRV/r 800 /100 mg
TAF/FTC/EVG/c*
Alle anderen Substanzen und Kombinationen sollen bis auf den seltenen Fall einer Exposition gegenüber einem Virus mit Resistenzen nicht verwendet werden.
Die Dosierungen gelten für Erwachsene und Kinder/Jugendliche ab 12 Jahren mit einem Körpergewicht >35 kg. Für jüngere Kinder gelten andere Dosisempfehlungen (siehe entsprechende Produktinformationen).
*Bei bestehender Schwangerschaft sollen TAF/FTC, BIC und EVG/c nicht verwendet werden.
EMPFOHLENE UNTERSUCHUNGEN
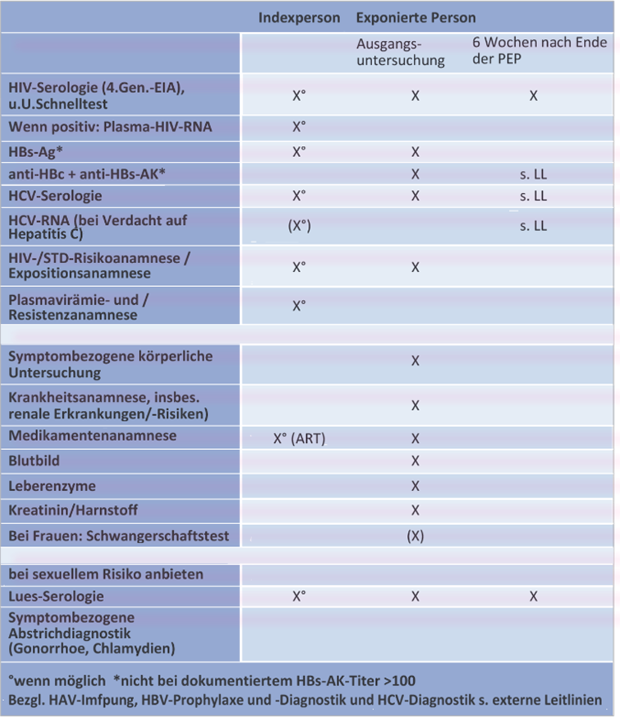
Tab. 2 Empfohlene Untersuchungen bei Index- und exponierter Person
Kosten

Die für eine PEP empfohlenen Substanzen haben keine formelle Zulassung für eine PEP. Die Kosten werden bei arbeitsbedingter Exposition durch den Unfallversicherungsträger und bei nicht-arbeitsbedingter Exposition in Deutschland durch die gesetzliche Krankenversicherung getragen, wenn ein hohes HIV-Übertragungsrisiko bestand und sie unter Beachtung dieser Leitlinien eingesetzt werden. In Österreich gibt es derzeit keine Unterstützung durch die gesetzlichen Krankenkassen.










 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
