Sebastian Noe, München
Vitamin D – mehr als Knochen!?
Unter dem Titel „Warnung vor D“ berichtete der Spiegel auf Seite 154 seiner Ausgabe vom 16.05.1966 darüber, dass es Zweifel an dem seit einem halben Jahrhundert als „kräftigendes Sonnenvitamin“ eingesetzten Vitamin D gäbe, nachdem man zunächst im Tierversuch, dann auch bei Kindern, Anzeichen für vermehrte Kalziumablagerungen in Geweben, darunter Blutgefäßen, gefunden hatte. Der Hintergrund: In einem von dem Göttinger Pädiater Prof. Beuren als „verrückte deutsche Erfindung“ bezeichneten Präventionsregime hatten Kinder in ca. zweimonatigen Abständen 200.000 -400.000 I.E. Cholecalciferol erhalten, um einer Rachitis vorzubeugen.
Mehr als 50 Jahre später finden wir uns wiederum inmitten einer häufig mehr emotional als rational geführten Debatte um die Wirkung von Vitamin D und dessen Dosierung: Retrospektive Daten der vergangenen Jahre haben unzählige Assoziationen zwischen Vitamin D und positiven, gesundheitlichen Endpunkten herausgearbeitet, die vor kaum einer Erkrankung Halt machten. Die theoretische Grundlage des Einsatzes von Vitamin D scheint dabei naheliegend, unterliegt doch ein relevanter Anteil der menschlichen Erbinformation einer Regulation durch Vitamin D-Rezeptoren. Dennoch muss beachtet werden, dass Daten auf der Basis extrazellulärer Konzentrationen von 25-OH-Vitamin D einem hohen Bias-Risiko unterliegen, weshalb Interventionsstudien unerlässlich sind. Hier ist die Datenlage weniger umfangreich und mit vielen methodischen Problemen verbunden, so z.B. einem hohen Maß an Heterogenität z.B. in verwendeten Dosen, Zielsetzungen und Patientencharakteristika (einschließlich der vorliegenden Ausgangswerte für Vitamin D).
Im Folgenden soll auf die spezifische Rolle von Vitamin D im Zusammenhang einiger ausgewählter Erkrankungen eingegangen werden.
Atemwegsinfektionen
Eine der frühesten Assoziationen war die zwischen Vitamin D-Status und dem Auftreten oberer Atemwegsinfekte, die sich auf die Beobachtung begründete, dass Kinder mit nutritiv-bedingter Osteomalazie ein erhöhtes Risiko für obere Atemwegsinfekte zeigten. Man schlussfolgerte, dass die saisonale Häufung von Erkältungskrankheiten in den Wintermonaten daher möglicherweise den hier niedrigen Vitamin D-Spiegeln mit zuzuschreiben sein könnte.
Die aktuellen Meta-Analysen zum Einfluss einer Vitamin D-Substitution auf die Inzidenz und Dauer von oberen Atemwegsinfektionen zeigen, dass das Auftreten und die Dauer von oberen Atemwegsinfektionen durch Vitamin D-Supplementation signifikant verringert werden können.1-3
Die genaue Effektstärke ist schwer zu quantifizieren, da nur eine Arbeit von einer Risikoreduktion berichtet, die mit 6% (RR: 0,94; 0,88-1,00) angegeben wird.1 Patienten mit niedrigen Ausgangswerten profitierten dabei mehr von einer Substitution als solche mit normalen Ausgangswerten. Auch scheint eine tägliche Einnahme einen günstigeren Einfluss im Vergleich zu hochdosierten Bolus-Applikationen aufzuweisen.1, 3
Atopische Dermatitis
Für den Zusammenhang zwischen dem Auftreten und dem Schweregrad einer atopischen Dermatitis gibt es viele assoziative Daten, während sich die aktuelle Datenlage zu interventionellen Daten auf vier randomisierte klinische Studien beschränkt. In einer Meta-Analyse der vorhandenen Daten konnte gezeigt werden, dass durch Vitamin D-Substitution eine Abnahme krankheitsspezifischer Aktivitäts-Scores erreicht wird.4 Obwohl auch eine weitere Arbeit zu dem gleichen Ergebnis kommt, wird hier von einer generellen Substitution (noch) abgeraten bis die Subgruppen identifiziert seien, die von einer Substitution am meisten profitieren.5 Ob diese Zurückhaltung einer Substitution innerhalb der aktuell als sicher angenommenen Tagesdosen wirklich gerechtfertigt ist, scheint jedoch fraglich.
Auch in der Primärprävention der atopischen Dermatitis könnte der Vitamin D-Supplementation eine Rolle zukommen. So gibt es Hinweise darauf, dass der mütterliche Vitamin D-Status mit dem Auftreten einer atopischen Dermatitis der Nachkommen assoziiert ist. Möglicherweise könnte daher eine Vitamin D-Substitution in der Schwangerschaft dieses Risiko günstig beeinflussen, wenngleich es noch zu früh ist, um einen endgültigen Schluss zu ziehen.6, 7
Auch der Einfluss der Vitamin D-Zufuhr im frühen Kindesalter auf die Entwicklung einer atopischen Dermatitis ist noch Gegenstand weiterer Forschung, nachdem in einer prospektiven Beobachtungsstudie in Schweden ein erhöhtes Risiko für das Auftreten einer atopischen Dermatitis (und anderer Erkrankungen des atopischen Formenkreises) im Zusammenhang mit einer vermehrten Vitamin D-Aufnahme zwischen dem 5. und 10. Lebensmonat gefunden wurde. Die Kausalität in diesem Kontext muss jedoch sicherlich kritisch hinterfragt werden.
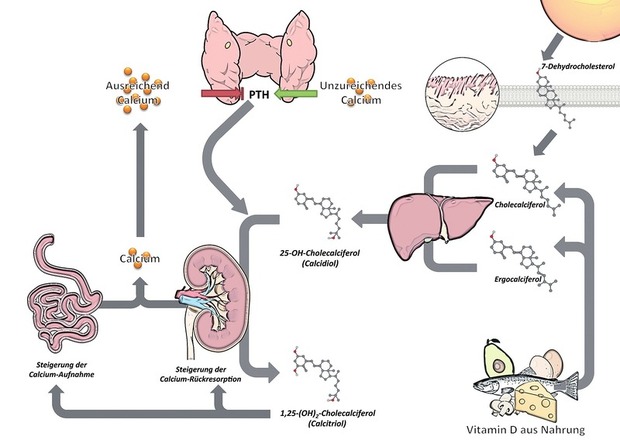
Stark vereinfachte Übersicht der Vitamin D-Aufnahme, -Synthese, -Regulation und -Wirkung
©S. Noe unter Verwendung von MindtheGraph.com
Depression
Depressive Patienten weisen häufig niedrige Vitamin D-Spiegel auf, wobei bei kaum einer anderen Erkrankung ein mögliches „Confounding“ so offensichtlich ist: Verhaltensweisen depressiver Patienten sind häufig durch häusliche Zurückgezogenheit und niedrige Tageslichtexposition geprägt. Die Ergebnisse deskriptiver Studien sind daher – wohlwollend formuliert – mit Vorsicht zu interpretieren.
Eine Meta-Analyse aus dem Jahr 2014 zeigte keinen signifikanten Einfluss auf die Ausprägung depressiver Symptome in Abhängigkeit einer Vitamin D-Supplementation.8 Wie so oft lohnt aber auch hier ein Blick in die Details: so wird dieses Ergebnis vor allem durch den Anteil von Patienten getragen, die zur Baseline keine klinisch relevanten depressiven Symptome aufwiesen. Bei der Subgruppe von Patienten mit klinischen Symptomen einer Depression war hingegen sehr wohl ein zwar geringer, aber signifikanter Trend zur Besserung depressiver Symptome zu beobachten.8
Diabetes mellitus
Es wurden mittlerweile mehrere Meta-Analysen publiziert, die sich der Frage um den Effekt von Vitamin D auf Parameter der Glukosehomöostase und der Diabetes-Prävention (T2D) annahmen.9, 10 Es zeigte sich in der Gesamtheit kein Einfluss einer Vitamin D-Supplementation auf Insulin-Resistenz (HOMA-IR) oder HbA1c sowohl bei Patienten mit als auch ohne Diabetes mellitus Typ 2 oder ein Einfluss auf die Wahrscheinlichkeit eines Neuauftretens eines Diabetes mellitus. Zwar konnten in einigen der Studien in der Subgruppe der Patienten mit prädiabetischer Stoffwechsellage grenzwertig signifikante Ergebnisse für eine Verbesserung von HbA1c und Nüchtern-Blutzucker gezeigt werden; die Größenordnung liegt jedoch in einem Bereich, der klinisch kaum relevant sein dürfte. Viele der analysierten Studien wurden aufgrund der verwendeten Vitamin D-Dosierungen kritisiert. Jedoch wurde bei immerhin ca. 2/3 der Studien eine Dosis von mindestens 2.000 I.U. Cholecalciferol täglich appliziert und trotz des verhältnismäßig kurzen Studiendesigns wurden deutliche Anstiege der Vitamin D-Konzentrationen berichtet. Genau in der kurzen Studiendauer liegt jedoch ein weiteres Problem, da chronische Konditionen, wie Prädiabetes und Diabetes mellitus selbst, langsam progredient verlaufen und daher klinisch relevante Effekte in der kurzen Follow-up Zeit von meist maximal 12 Monaten möglicherweise gar nicht zu erwarten sein dürften.
Kardiovaskuläre Erkrankungen
Assoziationen zwischen 25-OH-Vitamin D-Spiegeln (25(OH)D) und Blutdruck wurden häufig beschrieben. In Meta-Analysen der dazu veröffentlichten interventionellen Studien konnte jedoch kein klinisch relevanter Effekt gefunden werden.11, 12 In einer weiteren Meta-Analyse, die nur Daten bei übergewichtigen Patienten untersuchte, wurde sogar ein leichter Anstieg der systolischen Blutdruckwerte gezeigt13, wobei kritisch hinterfragt werden muss, ob es sich hier um einen wirklichen Subpopulations-Effekt oder ein methodisches Problem (z.B. aufgrund der relativ geringen Anzahl kontrollierter Studien mit hoher Heterogenität) handelt.
Erstaunlicherweise findet sich in den Übersichten zu Vitamin D-Interventionsstudien nur eine Studie, die kardiovaskuläre Endpunkte als primären und prädefinierten Outcome berichtet.14 Weder diese Studie noch eine Meta-Analyse aus sekundären Endpunkten anderer Vitamin D-Interventionsstudien konnten dabei einen klinischen Benefit für die Supplementationsgruppe herausarbeiten.14, 15 Die massive Einschränkung in der Datenqualität, durch die ausgeprägte Heterogenität der Studien, die fehlende Fokussierung auf Probanden mit niedrigen Vitamin D-Ausgangswerten und das Entstammen der meisten Daten aus sekundären Fragestellungen macht eine valide Einschätzung zum jetzigen Zeitpunkt jedoch nicht möglich. Eine interessante Beobachtung lässt sich jedoch aus Patientenpopulationen ableiten, die genetisch bedingt niedrige Vitamin D-Spiegel aufweisen: Es lässt sich bei diesen kein erhöhtes Risiko für eine koronare Herzerkrankung feststellen16, wobei letztlich unklar ist, ob sich dieses Ergebnis generalisieren lässt. Zur Tertiärprävention kardiovaskulärer Erkrankungen wurde eine Meta-Analyse veröffentlicht, die das Fortschreiten der Herzinsuffizienz bei diagnostizierten Patienten untersuchte. Es konnte auch hier kein eindeutiger Vorteil einer Vitamin D-Supplementation nachgewiesen werden, wenngleich einige Surrogatmarker, die als Prognosemarker einen Stellenwert besitzen (TNF-α, Parathormon, CRP), vermindert wurden.17
Knochen
Die positive Wirkung von Vitamin D auf Knochen dürfte eine der bestuntersuchten Partialaspekte des Vitamin D sein und beruht im Wesentlichen auf der ausreichenden Bereitstellung von Calcium über verbesserte intestinale Resorption von Calcium, sowie vermehrter renaler Rückresorption bei konsekutiver Suppression von Parathormon. Obwohl die Vitamin D-Supplementation mittlerweile in allen relevanten Leitlinien, die sich mit dem Thema Osteoporose beschäftigen, implementiert ist, konnte eine Meta-Analyse aus dem Jahr 2014 keine überzeugenden Anhaltspunkte für generelle, positive Effekte einer Vitamin D-Supplementation auf die Knochendichte außerhalb von Patientenkollektiven mit erhöhtem Risiko für oder bereits manifestem Vitamin D-Mangel feststellen18, wenngleich der gewählte Endpunkt, die Verbesserung der Knochendichte, möglicherweise auch nicht den klinischen Erwartungen entspricht. Selbst bei Betrachtung des klinisch relevanten Endpunktes der Risikoreduktion für Frakturen scheint die reine Vitamin D-Supplementation (also ohne Calcium) in den üblichen Dosierungen keinen relevanten Einfluss auszuüben.19 Spätestens die Publikation der Studiendaten um ein erhöhtes Sturzrisiko und/oder Frakturrisiko bei höheren Supplementationsdosen in älteren Patientenkollektiven20,21 haben die Diskussion um die Dosis-Wirkungs-Beziehung einer Vitamin D-Supplementation wiederbelebt und lieferten die ersten Hinweise auf ein potentiell ungünstiges Nutzen-Risiko-Verhältnis bei höheren Dosierungen. Offen bleibt die Frage, ob dieser Effekt abhängig von der kumulativen Dosis oder auch den gewählten Applikationsintervallen ist.
Malignome
Die Grundlage für die Annahme positiver Effekte von Vitamin D auf Tumorentstehung und -progression beruhen sowohl auf epidemiologischen als auch präklinischen Daten.22,23
In einem Cochrane Database Review aus dem Jahre 2014 wurde bereits festgestellt, dass es keine konsistenten Beobachtungen gibt. Dennoch zeigte dieser Review, dass es eine Risikoreduktion im Bereich von 8% bzw. 12% durch Vitamin D-Supplementation auf die Tumor-bedingte- bzw. Gesamtmortalität zu geben scheint, die allerdings einem Typ 1 Fehler geschuldet sein könnte, wie die Trial-Sequence-Analysis der Arbeit zeigte.24
Eine kürzlich publizierte Meta-Analyse fand zwar eine signifikante, inverse Assoziation zwischen 25-OH-Vitamin D-Spiegeln und Mortalität bei Patienten mit Pankreaskarzinomen; gleichzeitig wurde jedoch auch gezeigt, dass hohe Vitamin D-Spiegel weder eine Risikoreduktion für Pankreaskarzinome bedeuten, noch dass die Einnahme von Vitamin D-Präparaten das Risiko für Pankreaskarzinome senkt (RR: 1,11)25, was wiederum ein Hinweis auf die Surrogat-Funktion von extrazellulärem 25(OH)D ist.
HIV
Die Datenlage und auch der Fokus des Interesses zu Vitamin D-Wirkungen bei HIV-infizierten Patienten beschränkt sich derzeit im Wesentlichen auf immunologische und osteologische Aspekte, wobei man davon ausgehen kann, dass alle allgemeinen Vitamin D-Effekte auch auf HIV-Positive übertragbar sind. Aber es gibt auch einige Besonderheiten.
HIV-infizierte Patienten gelten als Risikopopulation für das Auftreten eines Vitamin D-Mangels, so dass ein Screening – im Gegensatz zu allgemeinen Populationsgruppen – empfohlen wird.26 Interessanterweise sehen die Leitlinien der Endocrine Society nur antiretroviral behandelte Patienten als besonders gefährdet an, was zum Ausdruck bringt, dass man hier einen negativen Einfluss durch ART vermutet. Das ist nachvollziehbar, denn für Protease-Inhibitoren, Booster und (einige) nicht-nukleosische Reversetranskriptase-Inhibitoren wurde eine Interferenz mit dem Vitamin D-Stoffwechsel nachgewiesen oder vermutet. Auch aktuelle Kohorten-Daten, in denen überwiegend Integrasehemmer-basierte Regime eingesetzt wurden, zeigen eine hohe Prävalenz eines Vitamin D-Mangels27, was ein generelles Screening rechtfertigt, zumal HIV-infizierte Patienten ohnehin ein erhöhtes Osteoporose-Risiko aufweisen und daher additive Effekte eines koexistenten Vitamin D-Mangels durch frühzeitige Diagnostik und Supplementation vermieden werden könnte.
Wahrscheinlich unabhängig vom 25(OH)D Wert dürfte eine Vitamin D-Supplementation zur ART-Initiierung bei therapienaiven Patienten ungeachtet des verwandten Regimes eine ART-vermittelte Abnahme der Knochendichte reduzieren28 und scheint daher empfehlenswert. Auch für Patienten unter Tenofovirdisoproxil (TDF)-haltiger ART könnte eine Vitamin D-Supplementation sinnvoll sein. Der Toxizitätsmechanismus von TDF am Knochen ist zwar nicht vollständig aufgeklärt, der Einsatz von TDF scheint jedoch mit höheren Parathormon (PTH)-Konzentrationen assoziiert zu sein, so dass die PTH-suppressive Wirkung von Vitamin D hier einen zusätzlich positiven Beitrag neben den allgemein bereits dargestellten, günstigen Effekten bieten könnte.
Bezüglich des Immunsystems wurden immer wieder Assoziationen zwischen Vitamin D und Helferzellen publiziert und propagiert, die bis zum heutigen Zeitpunkt nicht abschließend geklärt sind. Es wurde über positive Assoziationen von Vitamin D-Supplementierung und CD4-Zellen berichtet. Vor dem Hintergrund der eindrücklichen Wirkung der modernen ART sind diese Effekte vernachlässigbar und klinisch wenig relevant.
Fazit
Zusammenfassend muss festgestellt werden, dass Assoziationsdaten mittlerweile in einer so großen Menge vorliegen, dass es kaum noch möglich ist, allen Beobachtungen Rechnung zu tragen. Wie hier dargestellt und auch an anderer Stelle berichtet, konnten viele der epidemiologischen Assoziationen in Interventionsstudien und deren Meta-Analysen nicht eindeutig nachvollzogen werden.29 Allerdings könnte dies mitunter auch vielen methodischen Stolpersteinen geschuldet sein.
Dennoch: es besteht keine Kontraindikation gegen eine Vitamin D-Supplementation zum Ausgleich eines Vitamin D-Mangels. Aufgrund der großen therapeutischen Breite von Vitamin D-Präparaten und der im allgemeinen niedrigen assoziierten Toxizität innerhalb der empfohlenen Dosierung, sollte der Nutzen in distinkten Populationen weiter in interventionellen (!) Studien evaluiert werden. Auch eine differenzierte Evaluierung von niedrigen und höheren Dosierungen entsprechend der zugrundeliegenden Intention (reine Supplementation bei Vitamin D-Mangel und Risikopopulationen für Vitamin D-Mangel gegenüber eines „therapeutischen“ Einsatzes bei Patienten mit potentiell Vitamin D-responsiven Erkrankungen) könnte dazu beitragen, den Nutzen einer Vitamin D-Supplementation besser einzuordnen. Sicherlich nach aktuellem Kenntnisstand abzulehnen ist die dauerhafte Anwendung von Supplementationsdosen oberhalb der empfohlenen Maximaldosis. Dieser an die „verrückte deutsche Erfindung“ der 50er und 60er Jahre erinnernde Trend zeigt auch die Notwendigkeit eines sachlichen Diskurses zu einem interessanten und relevanten Thema, da nicht davon auszugehen ist, dass Vitamin D als die erste Substanz in die Medizingeschichte eingehen wird, für die das uneingeschränkte Prinzip „viel hilft viel“ zutrifft, denn wahrscheinlich gilt immer noch: „Wenn behauptet wird, dass eine Substanz keine Nebenwirkung zeigt, so besteht der dringende Verdacht, dass sie auch keine Hauptwirkung hat“ (Prof. Gustav Kuschinsky, deutscher Arzt und Pharmakologe, 1904-1992) – dass aber Vitamin D zumindest bei bestimmten Krankheiten „helfen“ kann, scheint nach aktueller Studienlage klar zu sein.
1 Martineau, A.R., et al., Vitamin D supplementation to prevent acute respiratory tract infections: systematic review and meta-analysis of individual participant data. Bmj, 2017. 356: p. i6583.
2 Vuichard Gysin, D., et al., Effect of Vitamin D3 Supplemen-tation on Respiratory Tract Infections in Healthy Individuals: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. PLoS One, 2016. 11(9): p. e0162996.
3 Zittermann, A., et al., Vitamin D and airway infections: a European perspective. Eur J Med Res, 2016. 21: p. 14.
4 Kim, M.J., et al., Vitamin D Status and Efficacy of Vitamin D Supplementation in Atopic Dermatitis: A Systematic Review and Meta-Analysis. Nutrients, 2016. 8(12).
5 Schlichte, M.J., A. Vandersall, and R. Katta, Diet and eczema: a review of dietary supplements for the treatment of atopic dermatitis. Dermatol Pract Concept, 2016. 6(3): p. 23-9.
6 Lis-Swiety, A., D. Milewska-Wrobel, and I. Janicka, Dietary strategies for primary prevention of atopic diseases - what do we know? Dev Period Med, 2016. 20(1): p. 68-74.
7 Quirk, S.K., et al., Vitamin D in atopic dermatitis, chronic urticaria and allergic contact dermatitis. Expert Rev Clin Immunol, 2016. 12(8): p. 839-47.
8 Shaffer, J.A., et al., Vitamin D supplementation for depressive symptoms: a systematic review and meta-analysis of randomized controlled trials. Psychosom Med, 2014. 76(3): p. 190-6.
9 Seida, J.C., et al., Clinical review: Effect of vitamin D3 supplementation on improving glucose homeostasis and preventing diabetes: a systematic review and meta-analysis. J Clin Endocrinol Metab, 2014. 99(10): p. 3551-60.
10 Krul-Poel, Y.H., et al., MANAGEMENT OF ENDOCRINE DISEASE: The effect of vitamin D supplementation on glycaemic control in patients with type 2 diabetes mellitus: a systematic review and meta-analysis. Eur J Endocrinol, 2017. 176(1): p. R1-r14.
11 Qi, D., X. Nie, and J. Cai, The effect of vitamin D supplementation on hypertension in non-CKD populations: A systemic review and meta-analysis. Int J Cardiol, 2017. 227: p. 177-186.
12 Wu, L. and D. Sun, Effects of calcium plus vitamin D supplementation on blood pressure: a systematic review and meta-analysis of randomized controlled trials. J Hum Hypertens, 2017. 31(9): p. 547-554.
13 Manousopoulou, A., et al., Vitamin D and cardiovascular risk among adults with obesity: a systematic review and meta-analysis. Eur J Clin Invest, 2015. 45(10): p. 1113-26.
14 Rejnmark, L., et al., Non-skeletal health effects of vitamin D supplementation: A systematic review on findings from meta-analyses summarizing trial data. PLoS One, 2017. 12(7): p. e0180512.
15 Scragg, R., et al., Effect of Monthly High-Dose Vitamin D Supplementation on Cardiovascular Disease in the Vitamin D Assessment Study : A Randomized Clinical Trial. JAMA Cardiol, 2017. 2(6): p. 608-616.
16 Manousaki, D., et al., Mendelian Randomization Studies Do Not Support a Role for Vitamin D in Coronary Artery Disease. Circ Cardiovasc Genet, 2016. 9(4): p. 349-56.
17 Jiang, W.L., et al., Vitamin D Supplementation in the Treatment of Chronic Heart Failure: A Meta-analysis of Randomized Controlled Trials. Clin Cardiol, 2016. 39(1): p. 56-61.
18 Reid, I.R., M.J. Bolland, A. Grey, Effects of vitamin D supp-lements on bone mineral density: a systematic review and meta-analysis. The Lancet, 2014. 383(9912): p. 146-155.
19 Daly, S., C. Allison, and J. Nashelsky, Clinical Inquiries: Does vitamin D without calcium reduce fracture risk? J Fam Pract, 2016. 65(12): p. 933-934.
20 Bischoff-Ferrari, H.A., et al., Monthly high-dose vitamin d treatment for the prevention of functional decline: A randomized clinical trial. JAMA Internal Medicine, 2016. 176(2): p. 175-183.
21 Sanders, K.M., et al., Annual high-dose oral vitamin D and falls and fractures in older women: a randomized controlled trial. JAMA, 2010. 303(18): p. 1815-22.
22 Bandera Merchan, B., et al., The role of vitamin D and VDR in carcinogenesis: Through epidemiology and basic sciences. J Steroid Biochem Mol Biol, 2017. 167: p. 203-218.
23 Ekmekcioglu, C., D. Haluza, and M. Kundi, 25-Hydroxyvitamin D Status and Risk for Colorectal Cancer and Type 2 Diabetes Mellitus: A Systematic Review and Meta-Analysis of Epidemiological Studies. Int J Environ Res Public Health, 2017. 14(2).
24 Bjelakovic, G., et al., Vitamin D supplementation for prevention of cancer in adults. Cochrane Database Syst Rev, 2014(6): p. Cd007469.
25 Zhang, X., et al., Plasma 25-hydroxyvitamin D levels, vitamin D intake, and pancreatic cancer risk or mortality: a meta-analysis. Oncotarget, 2017.
26 Holick, M.F., et al., Evaluation, treatment, and prevention of vitamin D deficiency: an Endocrine Society clinical practice guideline. J Clin Endocrinol Metab, 2011. 96(7): p. 1911-30.
27 Noe, S., et al., Patterns of vitamin D, parathyroid hormone and c-terminal telopeptide of collagen type 1 in Caucasian and African descent HIV-infected populations in Central Europe. Infect Dis Rep, 2017. 9(3): p. 7265.
28 Overton, E.T., et al., Vitamin D and Calcium Attenuate Bone Loss With Antiretroviral Therapy Initiation: A Randomized Trial. Ann Intern Med, 2015. 162(12): p. 815-24.
29 Al Nozha, O.M., Vitamin D and extra-skeletal health: causality or consequence. Int J Health Sci (Qassim), 2016. 10(3): p. 443-52.











 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
