Christian Hoffmann, Hamburg und Christoph Boesecke, Bonn
Affenpocken – klinische Erfahrungen
Deutschland ist im aktuellen Ausbruch hinter den USA und Spanien das Land mit den drittmeisten MPXV-Fällen weltweit. In diesem Artikel werden die bisherigen Erfahrungen zum klinischen Erscheinungsbild der Erkrankung zusammengefasst.
In den Beitrag fließen die Ergebnisse einer großen DAIG/DAGNAE-Kohortenstudie ein, die mittlerweile in HIV Medicine erschienen ist und für die bis zum 30. Juni 2022 innerhalb weniger Tage insgesamt 546 Fälle aus 42 deutschen Zentren ausgewertet wurden (Hoffmann 2022) sowie persönliche Erfahrung aus dem Infektionsmedizinischen Centrum Hamburg, wo bislang 110 Fälle dokumentiert sind.
Betroffene Gruppen
Mag
das mediale Echo auf die mittlerweile auch hierzulande beobachteten
Einzelfälle infizierter Frauen und Kinder auch noch so hoch sein:
Betroffen sind bislang fast ausschließlich MSM, in etwa zur Hälfte
mit, zur Hälfte ohne HIV-Infektion. In der DAIG/DAGNAE-Kohorte waren
256 (46,9%) Menschen, die mit einer HIV-Infektion leben. Von diesen
hatte die große Mehrheit einen normalen Immunstatus mit einer
mittleren CD4-T-Zellzahl von 691/µL. Gerade einmal 17,2% bzw. 2,9%
hatten eine CD4-T-Zellzahl von weniger als 500 bzw. 350/µl.
Insgesamt 4,2% waren bei der letzten
Messung virämisch mit
einer HIV-RNA über 50 Kopien/ml, darunter allerdings nur 4/10 mit
einer HIV-RNA über 200 Kopien/ml. In dem Fall mit der höchsten
Viruslast war die HIV-Infektion anlässlich der aktuellen
MPXV-Infektion diagnostiziert worden. Die zweitgrößte betroffene
Gruppe in der Kohorte waren mit 232 (42,5%) Fällen PrEP-Nutzer, die
übrigen 58 Fälle (10,6%) waren MSM ohne bekannte HIV-Infektion oder
PrEP.
Angesichts der Transmissionswege und der bisherigen Ausbruchskinetik
ist anzunehmen, dass sich dieser Zahlen auch erst einmal nicht
dramatisch ändern werden. Infektionsketten außerhalb der
MSM-Community sind selbstverständlich theoretisch möglich, aber
eher unwahrscheinlich.
Alter
Das Durchschnittsalter der DAIG/DAGNAE-Kohorte betrug 39 Jahre, wobei der jüngste Teilnehmer 20 und der älteste 67 Jahre alt war. Menschen mit einer HIV-Infektion waren etwas älter als PrEP-Nutzer und MSM ohne HIV oder PrEP. Nur 5,7% der Patienten waren entweder unter 25 oder über 60 Jahre alt. Insgesamt 12,8% waren nachweislich mindestens einmal gegen Pocken geimpft worden, wobei die Raten bei PLWH etwas höher lagen. Die meisten Patienten hatten die deutsche Staatsangehörigkeit und waren kaukasischer Abstammung. Nicht-infektiöse und somatische Komorbiditäten waren nur bei sehr wenigen Patienten vorhanden. Ein relativ hoher Anteil von 13,7% hatte allerdings eine Hepatitis-C-Virusinfektion (HCV) in der Anamnese, und zwar vor allem PLWH.
Bedeutung STI
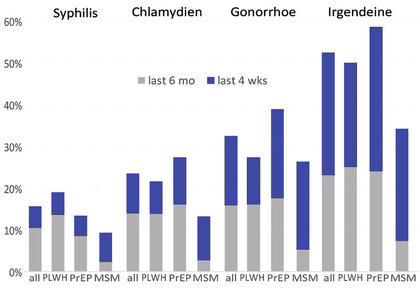
Abb. 1 STIs in den letzten 6 Monaten
Der Anteil der Patienten, bei denen innerhalb der letzten sechs Monate oder innerhalb der letzten vier Wochen eine andere sexuell übertragbare Geschlechtskrankheit diagnostiziert worden war, ist in Abbildung 1 dargestellt. Die häufigste STI war die Gonorrhoe, die bei 32,4% aller Patienten festgestellt wurde und bei PrEP-Nutzern eine Rate von 38,9% erreichte. Nur 47,6% aller Patienten hatten in den letzten sechs Monaten keine STI gehabt. Da nicht systematisch gescreent wurde, dürften die tatsächlichen Raten noch deutlich höher sein. MSM ohne HIV oder PrEP hatten niedrigere STI-Raten als die beiden anderen Gruppen.
Vieles spricht derzeit für einen überwiegend sexuellen Transmissionsweg. Asexuelle Haushaltskontakte sind nach unserer Erfahrung sehr selten. Allerdings sind solche Übertragungen durchaus möglich. In einem systematischen Review 2019, der überwiegend Studien aus Afrika auswertete, lag die „Attack Rate“ bei Haushaltskontakten bei etwa 8% (Beer 2019).
Inkubationszeit
Bei den größeren Ausbrüchen und Fallsammlungen vor 2022 wurde zum Teil eine recht lange Expositionszeit beschrieben. In einem Ausbruch in den USA unter 29 PatientInnen (Huhn 2005), die sich an Präriehunden infiziert hatten, betrug die geschätzte Inkubationszeit zwischen der ersten Exposition gegenüber dem Tier und dem Ausbruch der Krankheit 12 Tage (IQR 11-18 Tage). In einem Ausbruch in Nigeria 2017/2018 betrug der Median immerhin noch 10 Tage (Yinka-Ogunleye 2019). Nach unseren Erfahrungen ist die Inkubationszeit eher kürzer und liegt meist zwischen 6 und 8 Tagen. Die Unterschiede könnte zum Teil an der Art der Exposition liegen, zum Teil aber daran, dass die tatsächliche Exposition gerade bei Haushaltskontakten wie in der nigerianischen Kohorte nicht immer einfach zu bestimmen ist. Bei 23 Personen mit einer eindeutigen Expositionsgeschichte im aktuellen Ausbruch betrug die mediane Inkubationszeit 7 Tage (Thornhill 2022). Auch aus Spanien wird aus einer großen prospektiven Kohorte eine Inkubationszeit von 7 Tagen gemeldet, mit einer IQR von 5-10 Tagen (Tarín-Vicente 2022).
Diagnose
Die Diagnostik einer MPVX-Infektion basiert derzeit auf Klinik – längst ist die Erkrankung bei typischem Befund fast eine Blickdiagnose – und einer positiven PCR. Nach unserer Erfahrung ist die PCR in Abstrichen analer und genitaler Läsionen fast immer zuverlässig positiv. Aber auch aus Pocken an Extremitäten und Stamm gelingt oft die Diagnose. Dabei ist es meist nicht notwendig, Pocken zu eröffnen. Ein einfacher Abstrich ohne Medium genügt. Mitunter ist es erstaunlich, wie lange die PCR positiv bleibt, dies kann deutlich über 3 Wochen andauern. Auch die PCR aus einem Rachenabstrich ist etwa der Hälfte der Fälle positiv, gerade auch bei Halsschmerzen (die oft erst auf Nachfrage berichtet werden) und vor allem bei pharyngealen Ulzera. Allerdings sind die Ct-Werte im Rachen meistens deutlich höher, was wiederum die wahrscheinlich sehr geringe Rate an Tröpfcheninfektionen erklärt.
Art der Hautveränderungen
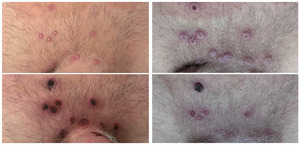
Abb. 2 Verlauf über mehrere Wochen, diverse Stadien
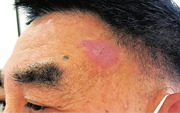
Abb. 3 © Photos Guido Schäfer
Typischerweise entstehen die Läsionen auf einer sich 1-2 Tage zuvor entwickelnden Papel und werden zu eingedellten Vesikeln/Pusteln. Im Verlauf kommt es dann zu einer Verschorfung mit zum Teil erosiven und ulzerativen Verläufen, die auch mehr als drei Wochen bestehen können, bevor die Krusten abfallen und es letztlich zur spontanen Ausheilung kommt. In der Abbildung 2 ist der typische Verlauf über mehrere Wochen dargestellt. Gerade bei ulzerativen Verläufen ist eine Narbenbildung möglich. Einige Pocken sind sehr schmerzhaft, andere vollkommen indolent. Neben den typischen Pocken gibt es allerdings durchaus Läsionen, bei denen man auf den ersten Blick nicht damit rechnet, MPXV zu finden, eine solche Läsion zeigt Abbildung 3. Es ist daher sehr wichtig, auch bei atypischen Befunden und entsprechender Anamnese an die Erkrankung zu denken. Verwechselt werden können Affenpocken mit vielen anderen Infektionskrankheiten, vor allem mit Syphilis und Herpes simplex, aber auch mit Dellwarzen.
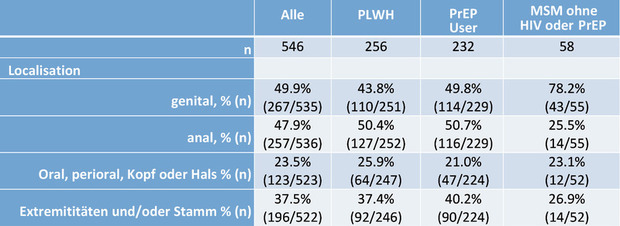
Lokalisation der Pocken
Die Erkrankungslokalisationen in der Kohorte sind in Tabelle 1 (S. 15) aufgeführt. Die weitaus meisten Pockenläsionen manifestierten sich anal oder genital. Relativ häufig dabei bestand eine isolierte, oft sehr schmerzhafte Proktitis, teilweise auch mit Ausfluss, und zwar auch ohne den Nachweis anderer STDs. Nur bei 68 (12,4%) Patienten waren weder die Genitalien noch der Analbereich betroffen, darunter 40 Patienten, bei denen Kopf und Hals (einschließlich des oralen und perioralen Bereichs) betroffen waren. Unter diesen fanden sich recht häufig Patienten mit Pocken im Bereich der Lippen oder auch mit isolierten, pharyngealen Ulzera. Diese waren bzw. sind oft von massiven Lymphknotenschwellungen begleitet und verursachen zum Teil erhebliche Schluckstörungen und Schmerzen. Nur bei 24 (4,4%) Patienten waren die Läsionen auf den Rumpf und die Extremitäten beschränkt. Bemerkenswert ist, dass bei 4 asymptomatischen Patienten eine MPVX-Infektion im Rahmen eines STI-Screenings oder eines Umgebungsscreenings (Kontakt mit einer infizierten Person) festgestellt wurde. Während es keine Unterschiede zwischen MSM mit oder ohne HIV gab, wiesen MSM ohne HIV oder PrEP eine höhere Rate an genitalen und eine niedrigere Rate an analen Läsionen auf.
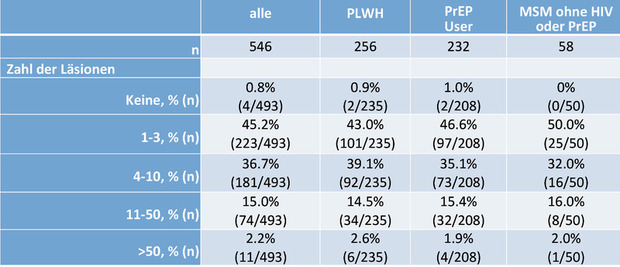
Tab. 1 Zahl der Läsionen
Auch aus Spanien, UK und anderen Ländern werden hohe Raten anogenitaler Befallsmuster gemeldet (Thornhill 2022, Tarín-Vicente 2022, Girometti 2022). Insgesamt unterscheidet sich die Lokalisation der Pocken bei den während des diesjährigen Ausbruchs betroffenen Patienten somit deutlich von denen früherer Ausbrüche. Aus Afrika wurden vor allem Befall des Gesichts und der Extremitäten gemeldet, deutlich weniger genital und praktisch kaum anal (Jezek 1987, Yinka-Ogunleye 2019).
Zahl der Pocken
Bei mehr als drei Viertel (82,7%) der Patienten in der DAIG/DAGNAE-Kohorte war die Erkrankung lokalisiert mit maximal 10 Läsionen. Nur wenige Patienten wiesen ausgedehnte Befunde mit 50 und mehr Läsionen auf. Diese Raten veränderten sich nur unwesentlich, wenn sich die Analyse auf Fälle mit mindestens 5 oder 10 Tage Erkrankungsdauer beschränkte. Die Zahl der Pocken in den einzelnen Gruppen aus der DAIG/DAGNAE-Kohorte ist in Tabelle 2 aufgeführt.
Tab. 2 Lokalisation
Allgemeinsymptome
Häufigste Allgemeinsymptome waren Fieber, Kopf- und Gliederschmerzen, sowie ungewöhnlich oft zum Teil sehr schmerzhafte Lymphknotenschwellungen. Die Dauer betrug nur selten länger als 7 Tage. Auch Abgeschlagenheit, Krankheitsgefühl, Übelkeit und Diarrhoen kamen vor. Nachtschweiß trat eher selten auf. Die in Afrika recht häufigen Komplikationen wie Pneumonien, aber auch Beteiligung von Augen oder ZNS wurden bislang hierzulande sehr selten beobachtet.
Schwere der Erkrankung
Das Spektrum der Verläufe ist bislang groß und reicht von asymptomatischen Fällen, die im Rahmen eines STI- oder Umgebungs-Screenings auffallen, bis hin zu schweren Komplikationen, die eine Hospitalisierung erfordern. Die meisten Erkrankungen stellten sich bislang allerdings als relativ milde dar. Anders als in früheren Ausbrüchen, bei denen die Mortalität zwischen 1 und 11% lag (Beer 2019), wurden bislang zumindest in Deutschland keine Todesfälle beobachtet.
Die Hospitalisierungsrate in der DAIG/DAGNAE-Kohorte lag bei 4,0%, wobei es keinen Unterschied zwischen MSM mit und ohne HIV gab. Allerdings waren die meisten Patienten überwiegend jung und ansonsten gesund. Die meisten PLWH hatten überdies einen guten Immunstatus und eine gute Virussuppression. Einschränkend kommt hinzu, dass der Beobachtungszeitraum noch sehr kurz war und es möglich ist, dass die Hospitalisierungsraten bei einer längeren Nachbeobachtung steigen.
Die Raten änderten sich jedoch nicht dramatisch, als die Analyse auf Patienten mit längeren Beobachtungszeiträumen beschränkt wurde. Hospitalisierungen erfolgten wegen der Schwere des Krankheitsbildes oder aufgrund von Komplikationen, davon vorwiegend massive Schwellungen von Lymphknoten und Genitalien, ausgeprägter Befall des gesamten Integuments, Blutungen oder aufgrund therapierefraktärer, ambulant nicht führbarer Schmerzen insbesondere bei analem Befall. Die durchschnittliche Hospitalisierungsdauer betrug 4 Tage (Range 3-6 Tage).
Risikofaktoren
Über Risikofaktoren für schwere Verläufe ist bislang wenig bekannt. Entgegen früheren Berichten scheint die HIV-Infektion per se kein Risikofaktor zu sein, zumindest sofern die HIV-Infektion suffizient behandelt ist und kein schwerer Immundefekt besteht. In diesen Situationen sind durchaus auch schwere, potentiell lebensbedrohliche Verläufe möglich, einen solchen Fall haben wir unlängst beschrieben (Boesecke 2022). Auch bei Kindern und Schwangeren sollen schwere Verläufe häufiger vorkommen (Huhn 2005).
Therapie
Zur symptomatischen Behandlung der teilweise sehr schmerzhaften Läsionen wird die übliche Palette von Analgetika eingesetzt. Das einzige Virostatikum Tecovirimat wurde neuerdings auch in der EU zur Behandlung von Pocken, Kuhpocken und Affenpocken sowie zur Behandlung von Impfkomplikationen zugelassen. Es hemmt die Aktivität des VP37-Proteins, das in allen Mitgliedern der Gattung Orthopoxvirus von einem hoch konservierten Gen kodiert wird und inhibiert so die Bildung von austrittskompetenten umhüllten Virionen. Das Medikament ist in Deutschland nur in sehr begrenzter Menge vorrätig. Über den Einsatz entscheidet die STAKOB (Ständige Arbeitskreis der Kompetenz- und Behandlungszentren für Krankheiten durch hochpathogene Erreger).
Impfung

Für die soeben angelaufene (und leider aufgrund fehlender Impfdosen wieder sehr schnell ins Stocken geratene) Impfkampagne liegen bislang keine klinischen Daten vor. In der DAIG/DAGNAE-Kohorte waren insgesamt 13% der Erkrankten nachweislich gegen Pocken geimpft worden. Der Zeitpunkt der Pockenimpfung lag wahrscheinlich mindestens 40 Jahre zurück; die Impfpflicht endete in Westdeutschland 1976 und in Ostdeutschland 1982. Laborstudien (Gilchuk 2016) und klinische Beobachtungen (Jezek 1987, Karem 2007) deuten darauf hin, dass die Pockenimpfung einen gewissen, aber keineswegs vollständigen Schutz vor den Affenpocken bietet. Es ist damit auch klar, dass die Pockenimpfung keinen sterilisierenden Schutz bietet und wahrscheinlich am ehesten vor schweren Verläufen schützt.
Nach unserem Eindruck gibt es erste Hinweise für einen positiven Effekt, eine Arbeit dazu ist in Vorbereitung. Bemerkenswert ist allerdings auch, dass mindestens 4/22 Patienten (18,2%), die wegen schwerer Erkrankungen oder Komplikationen ins Krankenhaus eingeliefert wurden, in der Kindheit gegen Pocken geimpft worden waren. Da Krankenhausaufenthalte wahrscheinlich nicht nur mit der Impfhistorie korrelieren, sondern u.a. auch mit der Art der Exposition, dürfte es schwierig werden, einen klinischen Nutzen von Impfstoffen nachzuweisen, und zwar selbst in großen Populationen, wenn man sich nur auf die Hospitalisierungsraten stützt.
Schweregrad-Index
Wir sind deshalb der Meinung, dass ein valider Index für den Schweregrad und die Komplikationen einer MPXV-Infektion dringlich ist. Ein solcher Index, der vorzugsweise sowohl systemische Symptome als auch die Anzahl der Läsionen berücksichtigt, könnte nicht nur helfen, den klinischen Nutzen der aktuellen Pockenimpfkampagne nachzuweisen, sondern auch potenzielle Risikofaktoren für den Schweregrad der Erkrankung und die Wirksamkeit künftiger MPXV-Therapien zu bewerten.
Impfung allein reicht nicht
Es bleibt abzuwarten, ob die Pockenimpfungen tatsächlich einen wesentlichen Schutz gegen schwere Infektionen in dieser betroffenen Gruppe bieten werden. Sich alleine auf die Impfung zu fokussieren wird nicht reichen. Wenig ist auch bislang bekannt, wie gut die Immunität nach einer durchgemachten Infektion ist. Obwohl Laboruntersuchungen einen langanhaltenden Schutz nahelegen, haben wir die ersten Verdachtsfälle an Re-Infektionen gesehen – sollten sich diese bestätigen, wäre dies ein Argument mehr für die These, dass sich die Affenpocken (wie auch immer wir sie in Zukunft nennen werden) auf Dauer als ernst zu nehmende STD etablieren werden.
Danke für gute Zusammenarbeit
Zum Schluss noch ein Hinweis in eigener Sache: Der aktuelle Ausbruch zeigt aus unserer Sicht auch eindrucksvoll, dass DAIG und DAGNAE handlungsfähige Partner sind, die auf neue Entwicklungen sehr rasch reagieren können. Der freiwillige Einsatz und die hohe Motivation der beteiligten Zentren, Daten für die Kohorte zu erheben waren beispiellos, die Kooperation sehr kollegial, angenehm und unkompliziert! Selbst aus dem Urlaub heraus wurden Fälle dokumentiert und Queries beantwortet! Dafür allen (wirklich allen!) ein großes Dankeschön!










 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
